16 ABR 24 | Barreras para una prevención exitosa
Se pone de manifiesto la necesidad de cerrar brechas con el apoyo de la comunidad
16 ABR 24 | Nefritis lúpica, nefropatía y vasculitis por IgA y GNF posinfecciosa
Revisión sobre cuadro clínico, tratamiento y pronóstico de la glomerulonefritis
16 ABR 24 | Una guía para la práctica basada en evidencias
Son frecuentes en la población general, con mayor prevalencia en mujeres y a medida que avanza la edad.
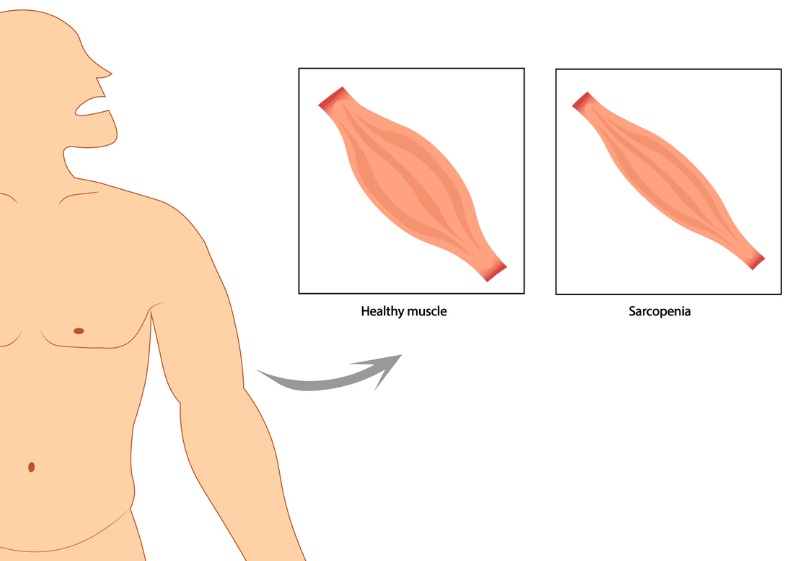
12 ABR 24 | Afecta a millones de personas mayores
La pérdida de masa muscular es uno de los factores de riesgo más importantes de enfermedades asociadas a la edad
09 ABR 24 | Un diagnóstico posible en pacientes en estado crítico
Detallamos las modalidades de diagnóstico y las opciones de tratamiento más recientes.
08 ABR 24 | Ciencia e innovación en medicina cardiovascular
Los trabajos destacados de un encuentro de relevancia mundial
08 ABR 24 | ¿Cuándo observar y cuándo derivar?
Revisión de la anatomía y función básica de la laringe, los síntomas de la patología de las cuerdas vocales y las pautas actuales de manejo clínico
03 ABR 24 | Impacto global, inmunofisiopatología y clínica
Es una enfermedad febril con manifestaciones clínicas que varían desde una infección asintomática hasta una infección grave con disfunción multiorgánica.
Estilos de crianza
Tras alza de casos en verano, lanzan campaña desde la SADI
Ciclo de entrevistas “Invisibles”
Entrevista con el Dr. José Mordoh
26 ABR 24 | Estudio de cohorte prospectivo NutriNet-Santé (Francia)
26 ABR 24 | Ensayo de eliminación temprana mínimamente invasiva
25 ABR 24 | Posible "efecto protector"
25 ABR 24 | Estudio de cohorte poblacional danés a nivel nacional
24 ABR 24 | Menor mortalidad y reingreso hospitalario
24 ABR 24 | Brotes en aves y ganado
23 ABR 24 | En residentes de hogares de ancianos
23 ABR 24 | Un ensayo clínico aleatorizado
23 ABR 24 | Efecto de vigilancia proinmune
23 ABR 24 | En una población adulta joven y sana
22 ABR 24 | Un ensayo clínico del Hospital Vall d'Hebron, España
22 ABR 24 | Son comunes entre los adultos mayores
22 ABR 24 | Agonistas del receptor del péptido 1 similar al glucagón
21 ABR 24 | Sus efectos en diversos tejidos
19 ABR 24 | La importancia del control motor inhibitorio
¿Qué significa "alimentación saludable"? - A distancia
Taller de lectura narrativa - A distancia (on demand)
[Becas agotadas] XVII° Curso Anual “El clínico en la urgencia” - Rosario, Argentina
Séptima Jornada de Medicina Narrativa - Viña del Mar, Chile
[Becas agotadas] Curso de Abordaje Interdisciplinario de la Obesidad en la Infancia y Adolescencia - Córdoba, Argentina
IX Taller Internacional Cambio Climático y Salud - Santa Clara, Cuba
Curso de formación profesional en cannabis de uso médico - Otra, Argentina
[Becas agotadas] Curso de Evaluación y manejo del Paciente Perioperatorio- Evaluación prequirúrgica - Otra, Argentina
Congreso Internacional Potencia Lupus 2024 - San Pedro, México
Revisión sistemática y metanálisis de 20 años
Lo analizan dos especialistas del CONICET
Términos y condiciones de uso | Política de privacidad | Todos los derechos reservados | Copyright 1997-2024