Coriorretinopatía serosa central
La coriorretinopatía serosa central (CSC) es una patología coriorretiniana que aún no se comprende totalmente, con asociaciones sistémicas, etiología multifactorial y patogénesis compleja. El aumento de la permeabilidad de los coriocapilares lleva a una disfunción focalizada o difusa de epitelio pigmentario retiniano, causando el desprendimiento de la retina neurosensorial. La alteración de la circulación coroidal también puede causar isquemia coroidal. Sin embargo la causa de la anormalidad coroidal sigue siendo desconocida. La respuesta podría estar en los cambios de la autorregulación del flujo sanguíneo coroidal.
Otra teoría alternativa sugiere que la CSC es consecuencia de la disfunción del epitelio pigmentario retiniano.
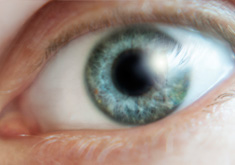
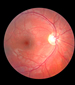
Fig. 1 a) Foto de fondo de ojo del ojo izquierdo de un paciente con CSC idiopática recurrente asociada con despigmenación del epitelio pigmentario retiniano en la zona macular, como así también con pequeños desprendimientos del epitelio pigmentario.
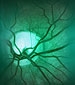
b) Angiografía fluoresceínica del mismo paciente que muestra defecto de ventana y filtración focalizada en la parte inferior del EPR.
Asimismo, podría haber una combinación de aumento de filtración de fluidos de los coriocapilares y mal funcionamiento del EPR. La anormalidad persistente de los coriocapilares podría causar estrés prolongado sobre las células del EPR, lo que impediría que éstas bombeen en la dirección correcta y se acumulen fluidos causando el desprendimiento neurosensorial.
La descompensación del EPR podría causar desprendimiento de la retina neurosensorial, desprendimiento del epitelio pigmentario seroso y atrofia del EPR. La definición de los términos “desprendimiento seroso retiniano” y “desprendimiento del epitelio pigmentario” sirve para comprender la patogénesis de la CSC y es de gran importancia para los oftalmólogos.
Últimamente, con el uso de la tomografía de coherencia óptica tridimensional, los investigadores han podido estudiar las alteraciones morfológicas del EPR en ojos sintomáticos y asintomáticos de pacientes con CSC. La acumulación de fluidos por debajo del EPR, junto con su disfunción, da como resultado la formación de irregularidades que son visibles en la TCO de dominio espectral, y que podrían representar una etapa preclínica de la patología.
Fig. 2 Múltiples focos de tinción (hiperfluorescencia, indicativos de CSC idiopática, correspondiente con zonas de atrofia del EPR, causadas por desprendimientos retinianos serosos recurrentes.
La CSC se ha observado en pacientes con hipercortisolismo debido a tratamientos de enfermedades oculares o sistémicas. Un estudio determinó que 50% de los pacientes con CSC activa aguda presentaban niveles elevados de cortisol o tetrahidroaldosterona en orina de 24 hs. Por lo tanto, es la única coroiditis “inflamatoria”, que aparentemente no está asociada a una infección y es precipitada o empeorada por glucocortidoides.
Las causas de pérdida de visión en la CSC podrían ser atenuación foveal, edema macular crónico y daño de la capa foveal de fotorreceptores. La agudeza visual, generalmente suele recuperarse en ojos no tratados, afectados por CSC. Sin embargo, la calidad de la visión puede verse afectada. Pacientes con CSC resuelta, pueden quejarse de metamorfopsia, disminución del brillo y alteración de los colores, durante varios meses en el ojo afectado.
La CSC aguda suele resolverse de manera espontánea después de unos pocos meses, sin tratamiento y con cambios mínimos en las imágenes. La CSC crónica resultaría de una elevación serosa macular, visible al biomicroscopio o detectada mediante TCO, asociada con zonas de atrofia del EPR y filtraciones sutiles o tinción en la AF.
A pesar de lograrse la readhesión de la retina, la atrofia de fotorreceptores en la fovea, se produce aproximadamente después de cuatro meses de duración de los síntomas. La disminución de la capa de fotorreceptores está asociada con una pérdida de visión permanente. Pacientes con daño inminente de los fotorreceptores o atrofia foveal por la combinación de signos crónicos de CSC y actividad actual que pueda afectar la fovea, éstos podrían considerarse como grupo de alto riesgo, en el que debería aplicarse algún tratamiento. Por lo tanto el tratamiento debería realizarse en casos de CSC crónica, recurrente o un episodio aislado de CSC de más de tres meses de duración, con algunos signos de CSC crónica.
Hace varios años atrás, los corticosteroides eran el único tratamiento posible contra CSC. Se administraban en forma subconjuntival o sistémica, pero ya no se recomienda, en la medida que se empezó a conocer la patogénesis de la CSC.
Se intentaron numerosos tratamientos en el pasado como hormona adrenocorticotrópica, drogas anti-inflamatorias, inyecciones retrobulbares de tolazolina, inyecciones subconjuntivales de leche, albúmina y soluciones salinas, drogas anti-sifiliticas y anti-tuberculares, extracto pancreático sin insulina y extracto tiroideo. Ninguno probó ser efectivo en pruebas clínicas.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.