Introducción
Los sistemas de trauma en estados Unidos han evolucionado con una serie de redes regionales que dirigen al paciente a centros de trauma designados. Los pacientes lesionados en áreas rurales son típicamente estabilizados en hospitales de acceso crítico y aquellos con una lesión traumática significativa son transferidos a centros estatales o a centros designados por el American College of Surgeons (ACS).
El triage de los pacientes lesionados en los centros médicos rurales, es frecuentemente variable, dependiendo del centro y de los recursos localmente disponibles. Varios factores contribuyen para la realización inicial de una tomografía computada (TC) en el centro derivador, incluyendo temor al litigio y un deseo de brindar al centro de trauma receptor un diagnóstico definitivo [1].
Sin embargo, muchos pacientes tienen imágenes realizadas en el hospital derivador, que luego son duplicadas en el centro de trauma receptor [2,3]. Los pacientes también son sometidos frecuentemente a estudios tomográficos adicionales o de completitud en el centro de trauma, para una evaluación más comprehensiva del traumatismo. Eso puede resultar en ineficiencia, redundancia, incomodidad para el paciente, aumento de la exposición a la radiación y aumento de los costos.
La mayoría de los centros de trauma de nivel 1 designados por el ACS en los EEUU, son centros médicos académicos (CMA) [4]. Existen sistemas integrados de atención de la salud en los que una única organización es propietaria o administra múltiples hospitales dentro de una región geográfica, incluyendo centros de trauma de nivel 1 o 2, como su centro de referencia. Los sistemas verticalmente integrados (SVI) utilizan los mismos registros médicos electrónicos y el mismo sistema radiológico electrónico a lo largo de sus instalaciones.
Esa estructura permite el acceso a los datos del paciente en el centro de trauma receptor dentro del sistema. Estudios previos han evaluado las TC duplicadas en sistemas de referencia en centros terciarios con base en CMA, pero no han incluido datos provenientes de un sistema de trauma verticalmente integrado.
El objetivo de este estudio es comparar la diferencia en la frecuencia de utilización de la TC y las razones para las TC duplicadas o adicionalmente obtenidas en dos centros de trauma de nivel 1, un centro médico académico no integrado y otro centro dentro del sistema regional de atención de la salud verticalmente integrado. La hipótesis de los autores fue que un SVI debería tener una tasa más baja de TC duplicadas cuando se compara con un sistema no integrado (SNI).
Métodos
Este es un estudio prospectivo de cohorte, de pacientes derivados a uno de los 2 centros regionales de trauma para adultos de nivel 1 en Salt Lake City, UT, durante un período de 6 meses. El University of Utah Medical Center es un centro urbano de trauma de nivel 1 verificado por el ACS, dentro de un CMA, con un volumen promedio de admisión anual por trauma de 1.100 pacientes. El Intermountain Medical Center (IMC), es un hospital escuela afiliado a la universidad, con un centro de trauma de nivel 1 verificado por el ACS.
Actúa como el hospital insignia dentro del sistema verticalmente integrado Intermountain Healthcare (IHC). La red del IHC consiste en 22 hospitales en 2 estados, con registros electrónicos completamente integrados y sistemas radiológicos de archivo y comunicación (PACS por Picture Archiving and Communication System). El volumen anual promedio de admisión por trauma en el IMC es de 1.800 pacientes.
Cada hospital tiene disponibles sistemas de transporte médico aéreo, tanto de ala fija como helicópteros y un sistema estándar en tierra para emergencias médicas. Cada uno sirve aproximadamente a la misma área de captación en 4 estados. El University of Utah Medical Center es representativo de un sistema no integrado de atención de la salud para los propósitos de este estudio y será considerado como un SNI, mientras que el IMC es representativo de un sistema integrado de atención de la salud y será considerado como un SVI.
Los pacientes de trauma derivados que recibieron una TC en el hospital derivador, fueron identificados prospectivamente, al momento de arribo a cada uno de los centros de trauma de nivel 1. Si un paciente no tenia ninguna TC, tanto del centro derivador como del receptor, entonces era excluido. Las imágenes de TC fueron registradas por región corporal obtenida y fueron transferidas a un disco o electrónicamente.
Todas las imágenes de TC en discos CD fueron escaneadas dentro de los sistemas radiológicos electrónicos del centro de trauma, aunque ese proceso no siempre estuvo disponible inmediatamente. Los discos fueron recolectados para una visión posterior por el investigador principal en el SNI y por un individuo designado en el SVI. Si el disco no contenía los estudios de TC completos antes de la derivación, entonces el registro médico, incluyendo la documentación del hospital derivador, fue examinado como evidencia de los estudios realizados antes de la transferencia.
Los estudios de TC ordenados en la institución receptora fueron incluidos, si habían sido pedidos en el área de trauma por el líder del equipo de trauma o médicos de subespecialidades que atendían al paciente. Las TC fueron registradas en la base de datos, categorizadas por región corporal. Las regiones corporales separadas incluyeron las siguientes: cabeza, columna cervical, columna torácica, columna lumbar, tórax, abdomen, pelvis y otras. Los formularios de recolección de datos fueron asegurados en el departamento de emergencia y luego fueron recolectados por una persona designada.
Los estudios duplicados fueron definidos como cualquier región corporal que ya había sido tomografiada en el hospital derivador. Los estudios adicionales fueron definidos como cualquier región corporal que no había sido tomografiada antes de la transferencia del paciente al centro terciario de trauma. Un miembro del equipo de trauma completó una hoja de recolección de datos en tiempo real, que indicaba la causa para las TC duplicadas o adicionales.
Las causas documentadas fueron categorizadas en una de las siguientes 5 categorías: dificultad técnica; cambio en la condición clínica; imágenes inadecuadas, incompletas o de mala calidad; preferencia del médico y otra. La dificultad técnica abarcó imágenes no incluidas en el disco, imposibilidad para abrir las imágenes incluidas en el disco, o ausencia de disco/imágenes transferidos con el paciente.
SI la causa para una TC no era identificada, el investigador principal contactó al equipo de trauma, para obtener el motivo de la imagen obtenida en el centro de trauma receptor. Si no era posible obtener el motivo, se lo documentó como desconocido. El ingreso de los datos fue completado dentro de las 72 horas de la transferencia. El investigador principal del estudio fue responsable de la revisión de todos los datos ingresados.
El análisis estadístico fue realizado utilizando el programa STATA, versión 11.2 (College Station, TX). Los datos demográficos de los pacientes fueron comparados utilizando la prueba de chi cuadrado. La prueba rank-sum de Wilcoxon fue usada para la comparación de la causa de repetición de las TC. La prueba exacta de Fisher y la de chi cuadrado fueron empleadas para un análisis comparativo adicional, cuando fue apropiado. Se obtuvo la aprobación del comité de revisión institucional de ambas instituciones.
Resultados
Cuatrocientos noventa y nueve pacientes fueron evaluados en los 2 centros. La cohorte del SNI incluyó 217 transferencias consecutivas de trauma, entre el 1 de diciembre de 2009 y el 28 de mayo de 2010. El SVI evaluó 282 transferencias consecutivas de trauma, entre el 22 de febrero de 2010 y el 27 de agosto de 2010. Diecinueve pacientes fueron excluidos del estudio, 10 en el SNI y 9 en el SVI, por falta de obtención de TC, tanto en la instalación de derivación como en el centro de trauma receptor. El total de pacientes incluidos fue de 480, 207 en el SNI y 273 en el SVI.
De los 273 pacientes incluidos en el SVI, 184 (68%) fueron transferidos dentro del sistema integrado, mientras que 89 (32%) fueron derivados de un hospital fuera del SVI. La mediana global para la edad de los pacientes enrolados fue 47 años, 44 años (rango intercuartilar [RIC] 32 a 70) en el SNI y 51 años (RIC 30 a 65 años) en el SVI. Cuatrocientos sesenta y ocho pacientes (97,5%) de toda la población en estudio, fueron pacientes de trauma cerrado, 198 (93,5%) en el SNI y 270 (97,7%) en el SVI. El Injury Severity Score (ISS) en el SNI fue 12,5, mientras que en el SVI fue de 11 (P = 0,53).
Las TC duplicadas fueron realizadas en un total de 144 pacientes, para un total de 234 estudios duplicados de regiones corporales. El SNI tuvo 178 estudios duplicados de regiones corporales y el SVI 56 estudios duplicados (Tabla 1). De los 207 pacientes incluidos en el SNI, 99 pacientes (48%) tuvieron TC duplicadas. La TC duplicada fue efectuada en 45 (16%) de los 273 pacientes evaluados en el SVI (P = 0,0001). No obstante, de los 89 pacientes derivados al centro de trauma del sistema integrado, desde fuera del SVI, 31 (35%) fueron sometidos a estudios duplicados, mientras que 14 (7,6%) de los 184 pacientes, desde dentro del SVI, fueron sometidos a estudios duplicados.
• TABLA 1: TC duplicadas por región corporal
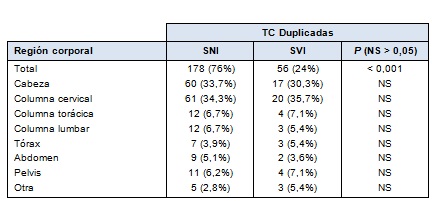
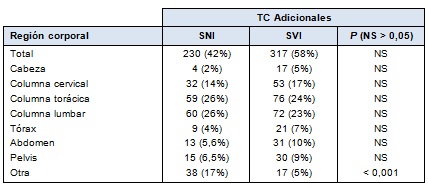
La mayoría de las TC duplicadas en ambas instituciones fueron de cabeza y columna cervical. El SNI realizó 60 (34%) estudios duplicados de cabeza y 61 (34%) de columna cervical. El SVI efectuó 17 (30%) estudios duplicados de cabeza y 20 (36%) de columna cervical. Sobre la base de la región corporal, el SVI realizó significativamente menos TC duplicadas, con la excepción de las TC de tórax (Tabla 1). Las TC adicionales, en total y sobre la base de región corporal, fueron obtenidas sin ninguna diferencia significativa entre los tipos de sistemas (Tabla 2).
• TABLA 2: TC adicionales por región corporal
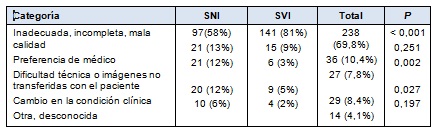
La causa más frecuentemente citada para las TC duplicadas o adicionales en cada institución fue un estudio inadecuado, incompleto o de mala calidad, realizado en el centro derivador. Eso constituyó el 58% en el SNI versus 81% en el SVI (P < 0,001). En el SNI, el 12% de las TC duplicadas o adicionales fueron realizadas por cambio en la condición clínica, versus el 5% en el SVI (P= 0,027). La mayoría de las diferencias en las categorías no alcanzó significación estadística (Tabla 3).
• TABLA 3: Causas recolectadas para las TC duplicadas o adicionales
Comentarios
Este estudio muestra que en un SVI el número de TC duplicadas o adicionales, realizadas a pacientes de trauma derivados es significativamente menor que en un SNI terciario de referencia. El SNI mostró una tasa de TC duplicadas (48%) más baja pero similar a revisiones previamente documentadas de centros de trauma, basados en instituciones académicas, efectuadas por Haley y col. (53,2%) y por Gupta y col. (58%) [2,3]. No obstante, el SVI tuvo una tasa global de TC duplicadas de sólo el 16% en los pacientes de trauma derivados.
Cuando ulteriormente se la limitó solamente a los pacientes dentro del sistema vertical, la tasa cayó al 7,6%. El 35% de los pacientes que fueron derivados al SVI desde fuera del sistema, tuvo TC duplicadas en cantidad comparable con el SNI incluido en este estudio. Dado que el SVI reveló resultados similares cuando los pacientes fueron transferidos desde fuera de su red integrada, parece que existe un beneficio en el sistema de trauma organizado verticalmente.
Eso es probablemente atribuible a los registros médicos y PACS integrados, utilizados a lo largo del sistema vertical, así como a otras eficiencias del proceso brindado por la integración.
Los beneficios potenciales de un sistema de atención de la salud integrado, incluyen mejora en la eficiencia de la atención al paciente, reducción de costos para el paciente y el sistema, y reducción de la exposición a la radiación para los pacientes. Sin embargo, la medición de la atención de la salud brindada es ambigua, en el mejor de los casos.
Una reciente revisión sistemática mostró 24 métodos diferentes de medición descritos en la literatura [5]. No obstante, los autores concluyeron que los sistemas integrados de atención de la salud, tienen la habilidad de brindar una atención de mayor calidad a un menor costo, mientras mantienen o mejoran la salud y satisfacción del paciente. La mayoría de las publicaciones disponibles, sin embargo, no brindan mediciones específicas de calidad relevantes para los pacientes individuales, tal como la exposición a la radiación [5,6]. Los sistemas de atención de la salud integrados tienen el potencial para reducir el número de TC duplicadas en los pacientes de trauma, como se ha demostrado en este estudio.
Comparando los pacientes con TC duplicadas en el SNI con la cohorte en el SVI, en aquellos trasferidos desde fuera del SVI, la tasa fue un 13% más baja en el SVI (48% vs 35%; P = 0,2). La tendencia a la disminución de la duplicación de las TC, puede estar relacionada con un mandato institucional de cargar todas las imágenes requeridas de afuera, al sistema PACS de la institución. Eso le permite a los consultantes el uso de los estudios realizados afuera en lugar de duplicarlos. Además, los radiólogos acordaron brindar una sobre lectura de las imágenes de TC de afuera, una práctica no ampliamente aceptada.
Los 2 centros de trauma en este estudio comparten muchas similitudes en los patrones geográficos y de derivación. Están ubicados en estrecha proximidad el uno del otro y ambos comparten similares áreas de captación, con distancias geográficas y territorios similares; tienen mayormente mecanismos cerrados de lesión e ISS comparables. Muchos de los hospitales derivadores a ambos centros de trauma, están ubicados en localidades remotas y tienen recursos limitados.
Aunque va más allá del alcance de este estudio especificar las características de cada uno de esos hospitales, son probablemente representativos de los desafíos al sistema encontrados a lo largo de los EEUU, incluyendo la variabilidad en el tipo y generación de los tomógrafos. Las tasas disminuidas de TC duplicadas y adicionales en el SVI, pueden demostrar algunas de las eficiencias no medibles brindadas por ese modelo.
Ambos tipos de sistemas involucran los mismos residentes en la atención del paciente, aunque de maneras diferentes. El SNI tuvo residentes involucrados en todos los traumas, pero sólo el residente avanzado toma decisiones sobre imágenes, frecuentemente con la anuencia del médico de planta. El SVI tuvo residentes limitados involucrados, pero los traumas fueron evaluados por médicos asistentes y personal de enfermería, en consulta con el cirujano a cargo y con limitada participación de los residentes.
Cuando los datos se desglosan por región corporal, la mayoría de los pacientes tuvo TC duplicadas comprometiendo sólo 1 región, en ambos sistemas: 55 pacientes (56%) en el SNI y 36 (80%) en el SVI. El descubrimiento es probablemente atribuible al estrecho seguimiento con TC de la cabeza, para evaluar la evolución de una hemorragia intracraneal y las reformulaciones de la TC específicas de cada subespecialidad, para la planificación quirúrgica. El NCI tuvo más pacientes con imágenes duplicadas que el SVI. Eso puede estar relacionado con las técnicas con las que las que se obtuvieron los estudios originales y pudo haber estado limitado por no tener una reciprocidad directa de la información de transferencia entre los centros que derivan y el SVI.
Las áreas corporales más comúnmente duplicadas fueron las columnas. Eso pudo haber ocurrido por varias razones, incluyendo las siguientes: imagen incompleta de toda la columna necesaria para una evaluación total de la misma, preferencia del cirujano ortopedista consultante y/o rechazo de los radiólogos para sobre leer los estudios de otra institución.
Las TC adicionales de regiones corporales no estudiadas previamente, antes del traslado del paciente, fueron realizadas con tasas similares tanto en el SNI como en el SVI. Eso se debió probablemente a una adecuada discreción de los médicos derivadores para obtener sólo las imágenes que impactarían inmediatamente en el diagnóstico.
Alternativamente, puede representar nuevas lesiones identificadas que no lo habían sido antes de la transferencia. También puede reflejar un abordaje similar comprehensivo para la evaluación del paciente de trauma en los 2 centros de trauma. Aunque un grupo diferente de cirujanos de trauma trabaja en el SNI y en el SVI, todos ellos forman parte de la misma cohorte del instructor regional de Advanced Trauma Life Support y, por lo tanto, frecuentemente interactúan en un ambiente educativo de trauma.
El tema de la exposición a la radiación debida a la TC fue bien explorado en 2 artículos en los Archives of Internal Medicine [7,8]. Los datos son extrapolados principalmente de los desastres nucleares, tanto naturales como causados por el hombre. Aceptando esa extrapolación, el riesgo más grande de exposición a la radiación, es para los individuos de 40 o menos años de edad. Eso es particularmente destacable en la población de trauma, dado que una gran proporción de la misma es joven.
Asimismo, el desarrollo de la cultura de trauma ha dictado que las lesiones no deben ser pasadas por alto, resultando a menudo en un “Trauma scan” o “Pan scan”, en un intento por reducir las lesiones omitidas. La evaluación del balance riesgo-beneficio de esa situación es difícil, pero una evaluación de esa práctica podría brindar una contribución significativa a la literatura de trauma. Es posible que existan características del paciente o de la injuria que puedan identificar una subpoblación de pacientes de trauma en riesgo de TC adicionales o duplicadas. Eso va más allá del alcance de este estudio, pero puede beneficiarse con una investigación adicional.
Este estudio fue completado de una manera prospectiva, con un enrolamiento de pacientes consecutivos y no está exento de las limitaciones inherentes a tal tipo de estudio. Pudo haber ocurrido un desvío en la selección a causa de la falta de randomización. Los médicos no desconocían la realización del estudio y, por lo tanto, puedo haber un efecto Hawthorne influenciando la práctica. No obstante, si la práctica del médico hubiera cambiado como resultado de ser estudiado, probablemente se habría reducido la tasa de TC duplicadas, haciendo, en realidad, que estos resultados fueran una subestimación de la tasa verdadera.
Este estudio incluye sólo un ejemplo de cada tipo de efecto del centro integrado o del tradicional, dejando la posibilidad de otros efectos regionales. Sin embargo, las derivaciones cercanas y solapadas y la base geográfica, hacen a una comparación estrechamente aparejada. La similitud del ISS entre las 2 instituciones en este estudio es importante, pero la relativamente menor severidad de la injuria para los pacientes lesionados transferidos a ambos centros de trauma, es una limitación potencial en la extrapolación de esos datos a otras instituciones. Las fechas de la recolección de datos difirieron levemente entre las instituciones por razones logísticas.
Fue imposible determinar el costo en este estudio debido a costo diferente versus cargos de estructuras entre los 2 centros de trauma, pero representa una cuestión importante para futura investigación.
Este estudio caracterizó las razones de los cirujanos de trauma receptores, para obtener TC duplicadas o adicionales, que algunos estudios previos no incluían. El tamaño de la muestra del estudio resultó en subpoblaciones relativamente pequeñas sobre las razones recolectadas para las TC (Tabla 3). La mayoría de las imágenes duplicadas se debió a cuestiones de calidad percibida de los estudios iniciales antes de la transferencia. Esos datos son de naturaleza subjetiva, pero intentan categorizar las impresiones de los prestadores de una manera clínica en tiempo real.
Esa es un área con potencial para la mejora de la calidad dentro de los sistemas de trauma, por el aumento en el capital de inversión por inadecuado equipamiento para las TC, la mejora en la comunicación, la retroalimentación de los centros de trauma con técnicas avanzadas de TC, obtenidas antes de la derivación, o el desarrollo de protocolos de TC específicos para trauma en los hospitales derivadores. No obstante, eso es difícil de realizar por el número de hospitales y personal involucrado, así como restricciones de la tecnología de información y desafíos legales por la privacidad de la atención de la salud. Tanto el SNI como el SVI sufrieron por cuestiones de calidad en las TC de los transferidos; no obstante, las instalaciones de derivación dentro del sistema integrado pueden tener una mayor habilidad de apalancamiento con las instalaciones derivadoras.
Mientras que la tasa de TC en el SNI es más baja que aquella previamente documentada en centros de trauma similares no integrados, basados en instalaciones académicas, la documentación de la tasa de TC duplicadas en un centro de trauma dentro de un SVI es una nueva contribución a la literatura. La tasa remarcablemente reducida de duplicación de estudios en el SVI demuestra el beneficio de la integración vertical de los sistemas de atención de la salud.
Conclusión
Pocos pacientes tuvieron estudios duplicados dentro de un SVI en comparación con el sistema tradicional no integrado, basado en hospitales universitarios de derivación. La calidad inadecuada/no completitud de las imágenes, fue la causa más común para las TC duplicadas o adicionales, en ambos tipos de sistemas. Las razones técnicas y prácticas para la duplicación de imágenes son reducidas dentro de un SVI. La interoperabilidad de los registros médicos y particularmente de los estudios radiográficos, es característica de los SVI; los hallazgos de este estudio indican que es probable que la mejora en la interoperabilidad dentro de los sistemas de salud no integrados beneficie el proceso de atención del paciente de trauma. Un estudio adicional sobre implementación y resultados asociados podría ser útil.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi