Incidencia, naturaleza e impacto del error en cirugía
Introducción
La seguridad del paciente y el error médico están recibiendo cada vez más atención en la práctica clínica e investigación. Los eventos adversos son responsables por una significativa morbilidad y mortalidad y son definidos como la lesión no intencionada o la complicación, que resultan en una estadía hospitalaria prolongada, discapacidad al momento del egreso o muerte, causada más por el manejo de la atención médica que por el proceso patológico subyacente en los pacientes [1-4]. Las fallas en seguir prácticas aceptadas, a nivel individual o del sistema, son definidas por algunos autores como eventos adversos prevenibles [2]. Los resultados del Harvard Medical Practice Study mostraron que, casi la mitad de todos los eventos adversos, eran prevenibles [5] y esos resultados han sido reproducidos en varios países [6-8]. Se estima que los eventos adversos ocurren en aproximadamente el 3,8-17% de todas las admisiones hospitalarias y, de ellos, entre el 37% y el 51% son prevenibles. Aproximadamente el 7% de los eventos lleva a discapacidad permanente y otro 7% ocasiona la muerte [9]. Los eventos adversos pueden ser el resultado de errores médicos, aunque los errores no siempre resultan en injuria para el paciente.
Si un evento puede tener consecuencias adversas para el paciente pero no las tuvo, es común hablar de cuasi evento (near miss) [2]. La hipótesis de la causa común, establece que los cuasi eventos tienen similares vías causales que los eventos adversos y es una asunción subyacente de muchos programas de prevención de injurias [10]. La hipótesis ha sido apoyada por varios reportes que han usado registros de datos de cuasi eventos, así como de eventos adversos, para programas de prevención de lesiones [10,11]. El registro prospectivo de los errores médicos, incluyendo los cuasi eventos, brinda una oportunidad para la mejora de la calidad [12], porque permite la identificación de los factores causales, lo que pueden disminuir el riesgo de consecuencias mayores para los pacientes. El objetivo de este estudio fue analizar la incidencia, naturaleza, severidad y consecuencias de errores médicos documentados.
Métodos
Una complicación, fue definida de acuerdo con la Asociación de Cirujanos de Holanda, como “una condición o un evento, desfavorable para la salud del paciente, que causa un daño irreversible o que requiere un cambio en la política terapéutica” [13]. El error médico fue definido como un acto de omisión o comisión, en la planificación o ejecución, que contribuyó o podría contribuir a un resultado no intencionado [2]. Esas definiciones fueron aceptadas por todo el equipo quirúrgico y fueron usadas cuando se documentaron los errores y complicaciones.
Métodos de registro.
Los métodos de registro y clasificación han sido descritos en detalle en otra parte [14]. Brevemente, las complicaciones y los errores médicos fueron registrados prospectivamente en el registro de complicaciones del hospital, que forma una parte integral del archivo médico electrónico del paciente. Se registraron todos los errores médicos identificados, ya sea en la guardia o en los consultorios externos, independientemente del resultado en el paciente. En consecuencia, pudieron analizarse las complicaciones verdaderas, así como los errores con consecuencias para el paciente y los cuasi eventos. Todas las entradas consignadas en el registro de complicaciones de los pacientes admitidos, ya sea durante la internación o durante el seguimiento alejado en consultorio externo, entre el 01/06/05 y 31/12/07, fueron analizadas.
Este estudio fue efectuado en un hospital de derivación secundario y centro de trauma de nivel 1, con una capacidad de 673 camas. El departamento quirúrgico consiste de 12 residentes de cirugía y 12 cirujanos consultantes. Cada evento fue registrado en la base de datos de complicaciones del registro electrónico, al momento de su ocurrencia, por uno de los médicos del equipo quirúrgico. La base de datos fue accesible, a través del registro electrónico del paciente, en todas las computadoras del hospital y de consultorios externos. Todos los eventos registrados para los pacientes internados, así como para aquellos en el departamento de emergencia y en consultorios externos, fueron discutidos en la reunión quirúrgica diaria, antes de ser registrados definitivamente en la base de datos. Sólo un evento juzgado por consenso como debido a una atención subestándar, fue registrado como un error en el registro de complicaciones.
El programa utilizado para el registro médico electrónico fue Microsoft Access (Microsoft, Redmond, Washington, USA) con una base de datos Oracle como final del proceso, que fue desarrollado por el hospital. Todas las entradas en el registro de complicaciones fueron clasificadas de acuerdo con el sistema del Trauma Registry of the American College of Surgeons (TRACS). El sistema TRACS fue originalmente desarrollado como una lista de complicaciones para registrar la morbilidad en las poblaciones de trauma [15]. La lista define explícitamente las complicaciones y usa códigos de 4 dígitos. Aunque desarrollado para la población de trauma, el diseño de TRACS es aplicable a cirugía general. Una ventaja del sistema, es que permite el registro de errores médicos mediante códigos específicos [16,17]. Además de las entradas que fueron registradas prospectivamente como errores, todas las otras complicaciones registradas fueron revisadas retrospectivamente, para filtrar errores por mala codificación. Si la descripción de texto libre registrada en la entrada establecía claramente un error, fue registrada como error médico como ya fuera definido.
La gravedad de las complicaciones y de los errores fue graduada de acuerdo con el sistema propuesto por Clavien y col. [18]. Ese sistema fue originalmente diseñado para clasificar la gravedad de las complicaciones después de la colecistectomía, pero es aplicable a todos los procedimientos quirúrgicos. La severidad de una complicación es definida por sus consecuencias. Por lo tanto, las complicaciones más graves son aquellas que resultan en la muerte (grado IV). La severidad de las complicaciones que no resultan en la muerte, es definida por la morbilidad infligida. La morbilidad varía desde ausencia o consecuencias muy menores (grado I), necesidad de tratamiento farmacológico (grado IIa), requerimiento de procedimientos diagnósticos o terapéuticos adicionales (grado IIb), o discapacidad permanente (grado III). En el presente, el sistema de 1992 ha sido modificado a un sistema uniformemente aplicable, que es utilizado actualmente en todo el mundo [19].
Sin embargo, cuando este trabajo fue diseñado a fines de 2004, la clasificación Clavien de 1992 era la usada en el hospital y, por lo tanto, es la mencionada en este reporte. También se registró una descripción en texto libre de las consecuencias de la complicación. Dado que el registro y codificación de las complicaciones pueden, en ocasiones, ser incompletos e inconsistentes [14], todas las complicaciones, consecuencias de las complicaciones y grados de severidad de Clavien, fueron revisados y el código chequeado contra la descripción del evento grabada en texto libre, por dos de los autores. En un estudio previo, la concordancia entre esos autores fue de 0,695 [20], lo que es considerado como un acuerdo sustancial [21]. Si las entradas registradas estaban incorrectamente codificadas, eran corregidas utilizando el manual de TRACS o las instrucciones del trabajo original de Clavien [18]. El número total de procedimientos, durante el período en estudio, fue tomado de la base de datos de la sala de operaciones. En la misma, cada procedimiento efectuado durante una sesión quirúrgica es contabilizado como uno. Por ejemplo, si una apendicectomía laparoscópica fue convertida a una abierta, ambas apendicectomías fueron registradas en la base de datos.
Análisis estadístico
Se utilizó el programa SPSS, versión 16.0 (SPSS, Chicago, Illinois, USA) para el análisis estadístico.
Resultados
Durante el período en estudio, 12.121 pacientes fueron admitidos en la guardia quirúrgica; hubo 8.032 admisiones electivas (66,3%) y 4.089 agudas (33,7). Un total de 15.058 procedimientos quirúrgicos fueron realizados en 8.384 pacientes (69,2%). Unos 1.639 pacientes operados (19,5%) tuvieron uno o más eventos registrados (complicaciones y errores), mientras que 394 (10,5%) de 3.737 pacientes, que no tuvieron tratamiento operatorio, tuvieron al menos un evento registrado. Un total de 940 errores fue documentado en 788 pacientes. Sesenta y siete errores fueron excluidos del análisis, porque fueron documentados antes de la primera admisión y estaban relacionados con admisiones previas o tratamientos previos. De los 12.121 pacientes admitidos, 735 (6,1%) tuvieron 873 errores registrados.
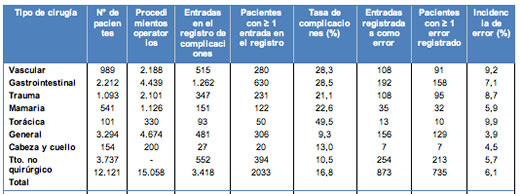
Los errores y las complicaciones en relación con el tipo de cirugía se muestran en la Tabla 1. La incidencia de error fue más alta en cirugía torácica, vascular y trauma, donde los errores ocurrieron en 10 (9,9%), 91 (9,2%) y 95 (8,7%) de los pacientes, respectivamente.
• TABLA 1: Errores y complicaciones relacionados con el tipo de cirugía
Grado de severidad
La Tabla 2 muestra los errores y los grados de severidad de Clavien; se presentan los tres tipos más frecuentes de error para cada uno de los cinco códigos TRACS con incidencia más alta. De todos los errores, 827 (94,7%) no tuvieron efectos duraderos sobre el paciente (grados I, IIa y IIb), aunque casi un cuarto requirió intervenciones adicionales mayores para contrarrestar el efecto del error (grado IIb).
• TABLA 2: Error registrado con los códigos TRACS y grados de severidad de Clavien, mostrando los 3 tipos más comunes de error para los 5 códigos más prevalentes
.jpg)
Tipos de error
Además de los errores mencionados en la Tabla 2, los errores con las drogas (TRACS 8502) incluyeron 23 errores en la prescripción y 24 en la administración de medicamentos. Las complicaciones anestésicas (TRACS 8501) incluyeron seis instancias de lesión iatrogénica, por ejemplo daño dentario, y cinco de extubación no intencional. Los errores en la técnica fueron los más frecuentes; hubo 188 (21,5% de todos los errores). Los errores que contribuyeron a la muerte fueron error de diagnóstico, demora en el diagnóstico, error de juicio, error de técnica y demora en la sala de operaciones para la cirugía. Los errores en la técnica fueron la causa más común de injuria permanente (grado III) y de requerimiento para reoperación (grado IIb); 28 de 188 de esos errores (14,9%) causaron lesiones de grado III, muchas de las cuáles fueron injurias iatrogénicas en los nervios y 114 (60,6%) llevaron a la reoperación. Los errores en los registros hospitalarios (registro incompleto) y la demora en la sala de operaciones, tuvieron sólo consecuencias menores: 87 (99%) y 112 (96,6%), respectivamente, fueron clasificados como grado I de Clavien.
Discusión
Este estudio ha demostrado que el error es un problema común en cirugía, ocurriendo en el 6% de todas las admisiones. El 70% de los errores fue de grado I, eventos con poca o ninguna consecuencia para el paciente. Sin embargo, algunos errores tuvieron consecuencias significativas, resultando ya sea en la muerte o en daño permanente, en uno de cada 20 pacientes. El estudio también ha demostrado que hay muchos cuasi eventos sin consecuencias, que pueden ser registrados prospectivamente y analizados en los programas de prevención de errores.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.