| Introducción |
El hiperparatiroidismo secundario (HPTS) es una complicación común y grave de la enfermedad renal crónica (ERC) y se caracteriza por hiperplasia paratiroidea, formación de adenomas y aumentos anormales de los niveles séricos de hormona paratiroidea (PTH).
El HPTS causa diversos resultados clínicos adversos, como trastornos del calcio y el fósforo séricos, desregulación del metabolismo óseo, eventos cardiovasculares adversos y muerte. Se estima que el HPTS afecta al 72 % de los pacientes con ERC G4-G5.
Tener niveles de 25(OH)D < 15 ng/ml (37 nmol/L) es el principal factor de riesgo de HPTS en pacientes con ERC. Los fármacos basados en vitamina D pueden inhibir la síntesis o secreción de PTH, directa o indirectamente, y se utilizan comúnmente para tratar el HPTS. Sin embargo, pueden provocar una desregulación de los niveles de calcio y fósforo, así como otras reacciones adversas.
| Metabolismo y funciones de la vitamina D |
La vitamina D es un esteroide liposoluble. Se sintetiza principalmente en la epidermis, y una pequeña cantidad se ingiere con la dieta. Las dos formas principales de la vitamina son D2 (ergocalciferol) y D3 (colecalciferol). La 1,25(OH)2D3 es la forma fisiológicamente más activa de la vitamina. Sin embargo, la 25(OH)D es la principal forma circulante y, debido a su alta estabilidad, constituye un indicador fiable para evaluar el estado nutricional relacionado con la vitamina D.
Aproximadamente el 85-88 % de la 25(OH)D y la 1,25(OH)2D circulantes se unen a la proteína transportadora de vitamina D (DBP). La 1,25(OH)2D ejerce sus efectos biológicos uniéndose a los receptores de vitamina D (RVDs).
| Diagnóstico y causas de la deficiencia de vitamina D en pacientes con ERC |
No existe consenso sobre la definición de deficiencia de vitamina D. Las guías KDIGO recomiendan definirla como niveles séricos de 25(OH)D < 15 ng/ml (37 nmol/L), considerándose los niveles entre 16 y 30 ng/ml (40-75 nmol/L) indicativos de insuficiencia de vitamina D. Las guías ESPEN y el informe IOM recomiendan que un nivel sérico de 25(OH)D <50-75 nmol/L (20-30 ng/ml) pueda utilizarse como criterio diagnóstico de deficiencia.
Las causas de deficiencia de vitamina D en pacientes con ERC pueden incluir:
- Falta de exposición a la luz solar.
- Ingesta reducida de alimentos ricos en vitamina D y calcio.
- Daño a la función renal que conduce a aumentos en los niveles de fósforo sanguíneo y factor de crecimiento de fibroblastos 23 (FGF-23), así como disminución de la actividad de la 1α-hidroxilasa, lo que a su vez altera la formación activa de vitamina D.
- HPTS que aumenta la degradación de 25(OH)D.
- Alteración en la unión del RVD y del complejo D-RVD-RVDE, que puede conducir a resistencia a la vitamina D.
- Disminuciones inducidas por daño renal en la expresión de macroglobulinas, la filtración de 25(OH)D y la endocitosis del complejo 25(OH)D-DBP.
| El papel de la deficiencia de vitamina D en la patogénesis del HPTS |
La regulación de la PTH se logra con la ayuda de los receptores sensibles al calcio (RSCa), el RVD de la glándula paratiroides y la hormona reguladora del fosfato. Los altos niveles séricos de fósforo, los bajos niveles séricos de calcio y la deficiencia de vitamina D constituyen la tríada patológica clásica del HPTS en pacientes con ERC.
Los niveles de vitamina D disminuyen en las primeras etapas de la ERC, antes del desarrollo de hipocalcemia o hiperfosfatemia significativas, y desempeñan un papel central en la patogénesis temprana del HPTS. Sin embargo, los pacientes con ERC suelen desarrollar deficiencias en la hidroxilación de la vitamina D, lo que significa que la regulación génica mediada por calcitriol se ve debilitada y la expresión del RVD se encuentra inhibida en el tejido paratiroideo. Por lo tanto, la síntesis y secreción de PTH aumentan.
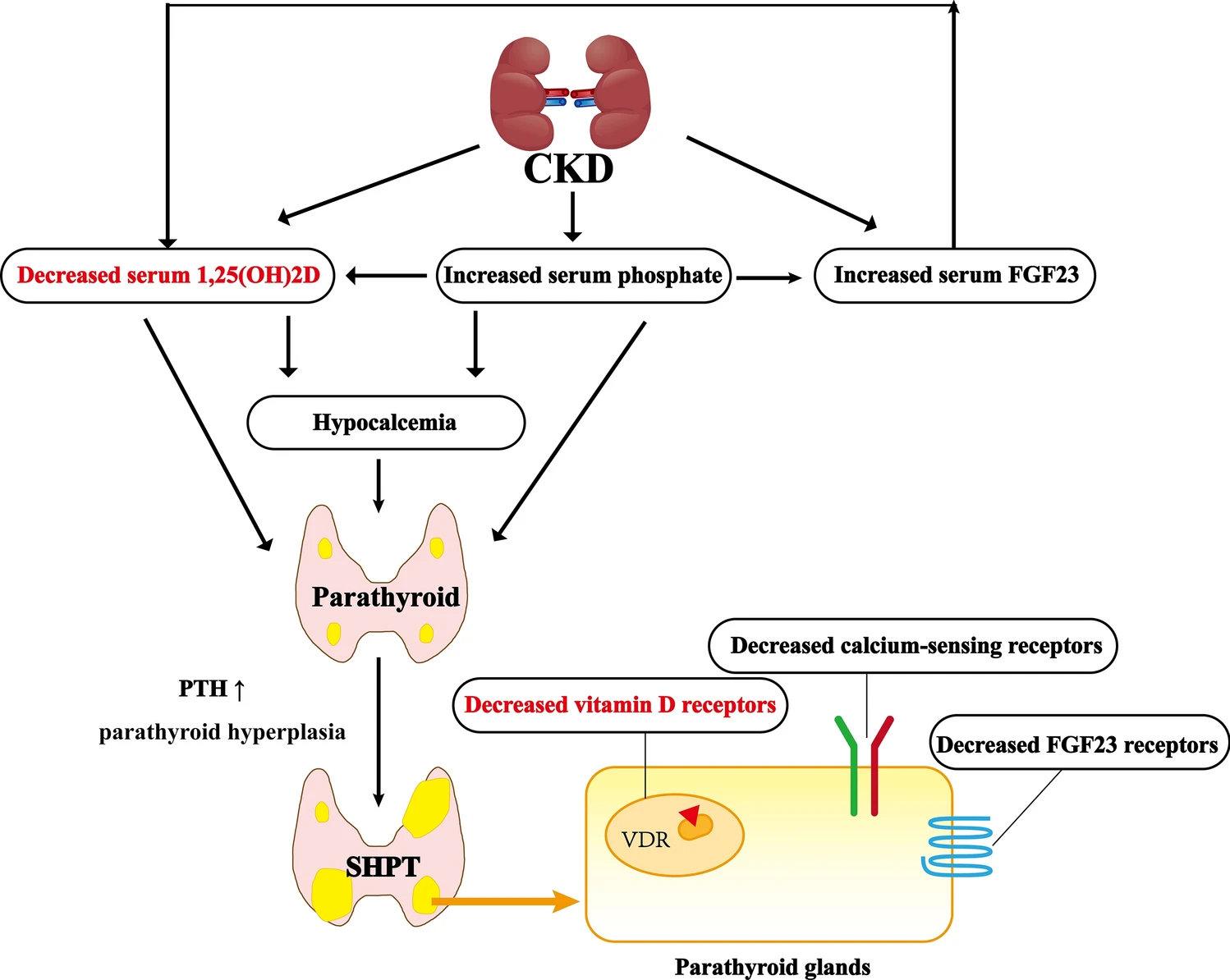
Patogenia de SHPT en pacientes con ERC. La hiperfosfatemia, la hipocalcemia y la deficiencia de vitamina D secundaria a la disminución de la función renal estimulan la síntesis y secreción de PTH. La expresión concurrente de CaSR y VDR en el tejido paratiroideo hace que el órgano pierda su sensibilidad y capacidad de respuesta a los niveles séricos de calcio y vitamina D activa. Por lo tanto, las respuestas de retroalimentación negativa (por ejemplo, inhibición de la secreción de PTH) se ven comprometidas, lo que resulta en hiperplasia paratiroidea. Además, los pacientes con ERC tienden a tener niveles significativamente elevados de FGF23. Cuando FGF23 actúa sobre la glándula paratiroides, puede reducir directamente los niveles de PTH. Sin embargo, en la ERC, la expresión del receptor FGF23 en los tejidos disminuye, lo que resulta en resistencia a FGF23 y significa que FGF23 no puede inhibir niveles altos de PTH. El aumento de FGF23 también puede aumentar indirectamente la síntesis de PTH al reducir la síntesis de vitamina D activa.
| Efectos farmacológicos de la vitamina D como tratamiento para el HPTS |
Los fármacos basados en vitamina D incluyen la vitamina D nutricional y la vitamina D activa. Ambos pueden tratar el HPTS.
> Vitamina D nutricional
Incluye las vitaminas D2 y D3. La concentración de vitamina D2 y sus metabolitos comienza a disminuir rápidamente después de la suplementación, mientras que la vitamina D3 mantiene los niveles suplementados durante aproximadamente 14 días. La eficacia de la vitamina D3 para aumentar y mantener la concentración sérica de 25(OH)D es aproximadamente un 87 % mayor que la de niveles iguales de vitamina D2 molar, y las tasas de almacenamiento de vitamina D3 son aproximadamente dos o tres veces mayores. Por lo tanto, los suplementos a base de vitamina D3 son la primera opción para corregir las deficiencias de vitamina D.
> Agonistas del receptor de vitamina D
Los agonistas del receptor de vitamina D (ARVD) incluyen la vitamina D activa y sus análogos.
- El calcitriol [1,25(OH)2D3] actúa directamente en el intestino delgado, donde promueve la absorción intestinal de calcio y fósforo, regula la mineralización ósea y reduce la secreción de PTH. Sin embargo, puede provocar hipercalcemia grave. Por lo tanto, es principalmente adecuado para el tratamiento de enfermedades como el HPTS, la osteodistrofia renal y la deficiencia endógena de calcitriol.
- El calcifediol [25(OH)D3] se metaboliza a 1,25(OH)2D3 en el riñón.
- El alfacalcidol es un producto hidroxilado de la vitamina D3 y es hidroxilado por el hígado para formar 1,25(OH)2D3. Dado que no requiere activación renal, también puede utilizarse para tratar a pacientes con insuficiencia renal.
- El paricalcitol [19-nor-1,25(OH)2D2] es un análogo de la vitamina D2. Su capacidad para movilizar calcio y fósforo de los huesos es de siete a diez veces menor que la del calcitriol, lo que significa que el riesgo de hipercalcemia y calcificación vascular también es menor. Es un fármaco común para tratar el HPTS en pacientes con ERC, así como en pacientes en hemodiálisis (HD).
- El doxercalciferol presenta la ventaja de tener un efecto de primer paso débil, una vida media más larga y estar asociado con una menor incidencia de hipercalcemia e hiperfosfatemia tras la administración oral.
- El falcalcitriol es uno de los ARVD de tercera generación.
- El maxacalcitol, un compuesto a base de vitamina D3, un nuevo tipo de AVDR de tercera generación. Su actividad reguladora del calcio y el fósforo séricos es 100 veces menor que la del calcitriol. Puede utilizarse para tratar el HPTS en pacientes con ERC G5.
- El eldecalcitol es un fármaco activo basado en vitamina D3 que tiene un perfil de seguridad similar al del calcitriol, pero solo tiene entre un 3% y un 4% de los efectos inhibidores del calcitriol sobre la secreción de PTH.
- El calcifediol de liberación prolongada (CLP) es un tipo más reciente de hormona precursora de la vitamina D. Puede corregir gradualmente los niveles séricos de 25(OH) D y PTH para tratar el HPTS, sin interferir con el metabolismo normal de la vitamina D y los minerales.
| Tratamiento del HPTS con fármacos a base de vitamina D |
> Aplicación escalonada
Las guías de práctica clínica incluyen varias directrices para informar sobre el uso de fármacos basados en vitamina D para la ERC.
1. En pacientes con niveles de PTH que aumentan gradualmente o se mantienen elevados, se deben evaluar diversos factores clínicos ajustables, como hiperfosfatemia, hipocalcemia, ingesta elevada de fósforo y deficiencia de vitamina D;
2. En pacientes adultos con ERC G3a-G5 que no reciben diálisis, no se recomienda el uso rutinario de vitamina D activa ni análogos;
3. En pacientes con ERC G4-G5 con hiperparatiroidismo grave y progresivo (sin clasificar), se pueden utilizar calcitriol y análogos de la vitamina D;
4. En pacientes con ERC G5d que requieren tratamiento con PTH, se deben utilizar calcimiméticos, calcitriol, análogos de la vitamina D o una combinación de estos;
5. Se puede administrar vitamina D y sus análogos a pacientes pediátricos para ayudar a mantener los niveles de calcio sérico normalizados según la edad.
> Aplicación de vitamina D nutricional en pacientes con HPTS temprano
En pacientes con ERC G3-G4 con niveles elevados de PTH, la corrección de la deficiencia de 25(OH)D es un primer paso importante del tratamiento. La vitamina D nutricional puede inhibir la producción de PTH al aumentar los niveles séricos de 25(OH)D y 1,25(OH)2D. El CLP también puede utilizarse para tratar a pacientes adultos con ERC G3-G4, deficiencia de vitamina D y HPTS, sin que se observaran problemas clínicos evidentes de seguridad.
Un metanálisis reciente sugiere que la vitamina D nutricional es eficaz para prevenir aumentos adicionales en los niveles de PTH, pero en realidad no los reduce. Por lo tanto, la suplementación con vitamina D puede ser útil en pacientes con HPTS temprano, pero tiene una eficacia limitada en pacientes con HPTS avanzado o niveles significativamente elevados de PTH.
> Aplicación de diferentes tipos de fármacos ARVD
Las guías recomiendan que, si los pacientes con ERC G3-G4 aún presentan niveles elevados de PTH después de corregir las deficiencias de 25(OH)D con suplementos nutricionales de vitamina D, se utilicen ARVD de forma rutinaria. Los ARVD inhiben la producción de PTH de forma dosis-dependiente y estos efectos no se modifican por el estadio de la ERC.
El calcitriol también ha demostrado reducir eficazmente los niveles de PTH y es un fármaco que se utiliza habitualmente para tratar el HPTS en pacientes con ERC que reciben HD. El alfacalcidol también puede reducir eficazmente los niveles de PTH en pacientes con HD. Ambos fármacos también se asocian con un mayor riesgo de hipercalcemia e hiperfosfatemia. Esto limita la dosificación segura y eficaz de los ARVD y sus efectos inhibidores sobre la PTH.
La nueva generación de ARVD también puede tener una ventana de tratamiento más amplia que el calcitriol y puede considerarse la opción de primera línea para el tratamiento del HPTS en pacientes en HD. Varios estudios previos han demostrado que el paricalcitol puede reducir los niveles de PTH más rápidamente que el calcitriol.
Los aumentos en los niveles séricos de calcio y fósforo inducidos por paricalcitol son relativamente menores a dosis terapéuticas similares, probablemente debido a una menor estimulación de la absorción intestinal de calcio y ósea.
El doxercalciferol es otro fármaco utilizado para tratar el HPTS.
> Administración combinada de vitamina D y calcimiméticos
Los efectos adversos de los ARVD se deben principalmente a la desregulación del calcio y el fósforo. Los calcimiméticos son fármacos que imitan los efectos del calcio en los tejidos. Los análogos de calcio de uso clínico común incluyen cinacalcet y evocalcet. Ambos inhiben la secreción de PTH y el crecimiento de las células paratiroideas. También inhiben la movilización de calcio y fósforo, lo que reduce sus niveles séricos.
Los calcimiméticos también pueden reducir los niveles de FGF-23, retrasar la calcificación vascular y de la válvula cardíaca, reducir el riesgo de eventos cardiovasculares e inhibir la disminución de la densidad mineral ósea. La hipocalcemia es una reacción adversa frecuente a los calcimiméticos, especialmente en el HPTS. Las guías recomiendan que los pacientes con ERC G5 puedan usar calcitriol en combinación con calcimiméticos para tratar el HPTS.
| Efectos secundarios de los fármacos a base de vitamina D |
Los fármacos a base de vitamina D presentan otras limitaciones y consecuencias adversas. Aunque los compuestos ARVD pueden controlar los niveles elevados de PTH, no pueden corregir los niveles séricos totales de 25(OH)D. Sin embargo, los ARVD pueden reducir algunos sustratos sintéticos de hormonas.
El uso de ARVDs orales también puede provocar aumentos hiperfisiológicos en los niveles de 25(OH)D, así como aumentos en el catabolismo de la vitamina D, lo que puede conducir al desarrollo de resistencia a los fármacos.
Las últimas guías KDIGO CKD-MBD sugieren que los aumentos moderados de PTH representan respuestas adaptativas del organismo a la disminución de la función renal, pero que el uso excesivo de ARVD puede sobre inhibir la PTH, lo que resulta en una disminución del recambio óseo y un mayor riesgo de osteopatía dinámica.
| Beneficios de los fármacos basados en vitamina D |
El tratamiento a largo plazo con vitamina D también ha demostrado tener numerosos beneficios. La vitamina D activa y sus análogos pueden mejorar el HPTS y reducir la mortalidad por cualquier causa. Los pacientes con HD tratados con paricalcitol tuvieron mejores tasas de sobrevida que los pacientes que recibieron calcitriol.
Los pacientes tratados con paricalcitol tuvieron menos hospitalizaciones y una menor duración de la internación en comparación con los pacientes tratados con calcitriol, lo que sugiere que los costos del tratamiento también podrían reducirse con el uso de paricalcitol.
La vitamina D activa y sus análogos pueden inhibir la renina, inhibir la proliferación del músculo liso vascular, aumentar la expresión de inhibidores de la calcificación, reducir las citocinas proinflamatorias y mejorar la distensibilidad vascular, todo lo cual puede beneficiar la función cardíaca en pacientes con ERC.
El tratamiento con vitamina D activa y análogos puede aumentar la concentración ósea de osteocalcina, estabilizar la densidad mineral ósea, mejorar las características del tejido óseo, reducir los niveles de PTH y disminuir significativamente los niveles de varios marcadores de formación ósea, incluyendo la fosfatasa alcalina ósea específica sérica, la osteocalcina sérica y el marcador de resorción ósea urinaria, la piridinolina.
| Resumen |
La deficiencia de vitamina D desempeña un papel clave en la patogénesis del HPTS en pacientes con ERC.
Las guías clínicas actuales recomiendan el uso de vitamina D nutricional y ARVD para prevenir y tratar el HPTS. No obstante, los médicos también deben considerar los posibles efectos secundarios y complicaciones asociados con el uso de fármacos basados en vitamina D.
Resumen objetivo: Dra. Alejandra Coarasa