Introducción
Los trastornos de la marcha son comunes y contribuyen significativamente a la morbilidad debido a las caídas, y puede dar pistas sobre las enfermedades que ocurren en todos los sitios del sistema nervioso, haciendo que el examen de la marcha sea uno de los más complejos, siendo una parte muy reveladora del examen neurológico.
La marcha anormal es particularmente frecuente en los ancianos, afectando aproximadamente a 1 de cada 3 personas >60 años que viven en la comunidad.
Los trastornos de la marcha en esta población se asocian con una disminución de la calidad de vida y la necesidad de la atención domiciliaria de enfermería, pudiendo ser un indicador de progresión a la demencia en individuos con deterioro cognitivo leve.
La presencia de debilidad de las piernas, desequilibrio, inestabilidad en los pies, o múltiples caídas puede insinuar un trastorno de la marcha subyacente. El pronto reconocimiento, el examen y la clasificación de los trastornos de la marcha es por lo tanto de suma importancia.
| Fisiología y ciclo de la marcha |
Las anomalías de cualquier parte del sistema nervioso pueden dar lugar a un trastorno de la marcha
La marcha normal requiere un control preciso de los movimientos de las extremidades, la postura y el tono muscular, un proceso extraordinariamente complejo que involucra a todo el sistema nervioso. Grupos especializados de neuronas de la médula espinal y del tronco encefálico generan una actividad rítmica que estimula las neuronas motoras que activan los músculos de las extremidades.
La corteza cerebral integra la participación de los sistemas visual, vestibular y propioceptivo; por otra parte, se recibe información adicional del tronco encefálico, los ganglios basales, el cerebelo y las neuronas aferentes que llevan señales de los receptores propioceptivas del estiramiento muscular (que pueden estar dañadas en las neuropatías periféricas).
En conjunto, estos sistemas permiten a las personas caminar no solo en línea recta y sin obstáculos sino también adaptar su modo de andar para evitar obstáculos y ajustar la postura para mantener el equilibrio. Por lo tanto, las anomalías de cualquier parte del sistema nervioso pueden dar lugar a un trastorno de la marcha.
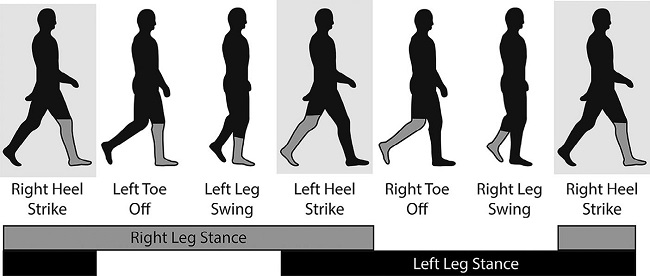
El ciclo de la marcha comienza cuando un talón golpea el suelo. Facilitado por la postura de la pierna derecha, el peso corporal se desplaza hacia adelante a medida que la pierna izquierda se flexiona en la cadera y las rodillas, balanceándose hacia delante, para finalmente golpear el suelo con el talón izquierdo. El peso luego se desplaza hacia adelante en la pierna izquierda, mientras que la pierna derecha se balancea hacia adelante y nuevamente golpea el suelo.
Por lo tanto, mientras una pierna está en fase de apoyo, la opuesta está en la fase de balanceo. Los periodos de doble soporte, durante los cuales ambas piernas hacen contacto con el suelo, normalmente corresponden aproximadamente al 10% del ciclo de la marcha, pero en muchas marchas anormales, este período aumenta para compensar la inestabilidad.
|
El ciclo de la marcha. La pierna derecha está sombreada en gris. El ciclo está dividido en fases de postura y oscilación. Durante la postura, el peso corporal se desplaza a la pierna delantera y se balancea hacia adelante, para fianlmente hacer contacto con el suelo con el talón. Las casillas sombreada indican períodos de doble apoyo, en los que tanto las plantas izquierda como derecha hacen contacto con el suelo. |
|
Rigth heel strike: El talón derecho golpea. |
| Terminología que describe el ciclo de la marcha |
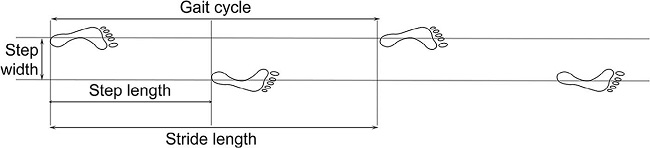
| Gait cycle: ciclo de la marcha. Step Width:amplitud del paso. Step length: longitud del paso. Stride lenght: longitud del tranco. |
| Examen de la marcha |
El examen de la marcha proporciona una visión importante del estado funcional del individuo, y mucho será lo que se pierde si la evaluación se limita ¡al examen en la habitación!
El examen de la marcha comienza con la observación del paciente mientras camina desde la sala de espera hasta el consultorio mismo. El entorno ideal para un examen formal de la marcha es un pasillo largo y despejado, con suficiente distancia como para llegar a una velocidad de marcha cómoda, con buen balanceo de los brazos.
Las manos deben estar libres, excepto por los dispositivos de ayuda necesarios. Se debe observar al individuo mientras camina en línea recta, pero también notar cualquier dificultad para levantarse de la silla, iniciar la marcha o girar.
El examen de la marcha proporciona una visión importante del estado funcional del individuo, y mucho será lo que se pierde si la evaluación se limita ¡al examen en la habitación! Se debe tomar nota de la velocidad (distancia recorrida en un tiempo dado) y la cadencia (pasos/minuto).
La longitud del paso mide la distancia recorrida durante la fase de balanceo de una sola pierna. La amplitud del paso o base es la distancia entre ambos pies durante la marcha.
También se debe tomar nota de la postura, el balanceo de los brazos, la altura de cada paso, la rigidez de la pierna o si en cada paso da tumbos hacia los lados. La fuerza muscular, el tono muscular, la sensibilidad y los reflejos de las piernas pueden proporcionar más pistas sobre la etiología muscular del trastorno de la marcha. Se probará el signo de Romberg pidiendo al paciente que se detenga con los pies juntos y los ojos cerrados; se considera positivo (anormal) si el cierre de los ojos provoca una caída.
Se debe probar la marcha en tándem pidiendo al paciente que haga al menos 10 pasos tocando l punta del pie con el talón, como si caminara sobre una cuerda floja. Caminar con el talón o los dedos de los pies puede desenmascarar una debilidad distal sutil, que podría pasar desapercibida por las pruebas de confrontación directa.
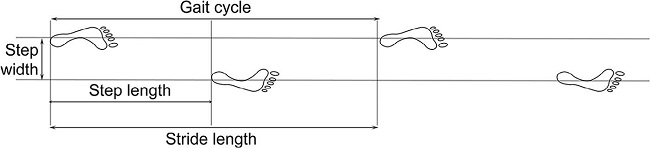
| Representación gráfica de los trastornos de la marcha clásicos. Largo y ancho de paso normal. |
| Características clínicas y etiología de los trastornos de la marcha |
Los trastornos de la marcha pueden ser de origen neurológico o no neurológico. Las causas comunes no neurológicas incluyen la artrosis de la cadera y la rodilla, deformidades ortopédicas y pérdida visual; las personas pueden reducir el tiempo de postura de la extremidad afectada para reducir el dolor, lo que resulta en una marcha asimétrica antiálgica.
La longitud del paso acortada levemente, la disminución de la velocidad, el ligero aumento de la base y la duplicación del tiempo de soporte son características del envejecimiento normal, pero también se observan como una respuesta a la sensación de inestabilidad, ya sea intrínseca (por ej., desequilibrio) o extrínseca (por ej., al caminar sobre el hielo).
Al intentar estabilizarse, las personas pueden caminar con las manos extendidas. Esta marcha prudente es inespecífica, pero también puede anunciar un trastorno de la marcha neurológico subyacente.
|
Significado clínico • Los trastornos de la marcha aumentan el riesgo de caídas y a menudo son el resultado de una condición neurológica subyacente. • Las características específicas de la marcha anormal resultan de la combinación de un déficit con el intento de compensarlo. • Muchos trastornos de la marcha son fácilmente tratables con terapias específicas, como la terapia dopaminérgica para la enfermedad de Parkinson o la derivación del líquido cefalorraquídeo para la hidrocefalia normotensiva. • La fisioterapia y los dispositivos de apoyo pueden mejorar la movilidad y disminuir el riesgo de enfermedad. |
> Marcha espástica
El movimiento espástico está provocado por lesiones en el tracto corticoespinal, en cualquier nivel y puede ser unilateral o bilateral. Cuando es unilateral, la pierna afectada se sostiene en extensión y flexión plantar, y el brazo ipsilateral suele estar flexionado.
Durante la fase de balanceo, en cada paso, la pierna afectada presenta un movimiento de circunvalación. Las causas comunes son la apoplejía u otras lesiones unilaterales de la corteza cerebral.
Si es bilateral, la marcha espástica puede parecer rígida o en tijera debido al tono aumentado en el músculo aductor, de modo que las piernas casi se tocan en cada paso.
Las causas comunes de la marcha espástica bilateral (paraparesia espástica) son la parálisis cerebral, la mielopatía espondilótica cervical y la esclerosis múltiple, entre muchos otras, y a menudo se acompañan de signos de mielopatía, como disfunción del intestino y la vejiga, hiperreflexia y signo de Babinski.
La eficacia para mejorar la marcha de los agentes antiespásticos, como el baclofeno o la tizanidina, es variable, pero pueden reducir los espasmos dolorosos. En casos de espasticidad, pueden ser útiles las inyecciones de toxina botulínica.
> Movimientos neuromusculares
La debilidad de los músculos de las extremidades inferiores puede manifestarse como un trastorno de la marcha. La marcha de pato puede verse en casos de debilidad muscular proximal, como en la miopatía. En la marcha normal, los músculos glúteos sirven para estabilizar la pelvis, elevando el lado que no soporta el peso con cada paso.
Con la debilidad de estos músculos, y particularmente el glúteo medio, la inestabilidad de la cadera que soporta el peso hace que la cadera opuesta caiga (signo de Trendelenburg). Esto lleva a un movimiento excesivo del tronco de lado a lado, dando la denominada “marcha de pato”. Los individuos con debilidad muscular proximal suelen tener dificultad para levantarse de una silla sin usar sus brazos.
La marcha en steppage está causada por la debilidad de la dorsiflexión del tobillo, lo que provoca la caída del pie. Los individuos elevan más la pierna, que se balancea más arriba para compensar la incapacidad que tienen los dedos de los pies de despejar el terreno con cada paso; en su llegada al suelo, el pie produce un efecto de bofetada.
La debilidad de la dorsiflexión del tobillo puede apreciarse en el examen físico, mediante pruebas directas, aunque la debilidad más sutil puede ponerse en evidencia al pedir al individuo que camine sobre sus talones.
La caída del pie puede ser bilateral, como sucede en la polineuropatía periférica, o puede ser unilateral. Las causas comunes incluyen la radiculopatía L5 o la neuropatía peronea, que puede diferenciarse de la anterior porque la inversión de tobillo en el examen físico está preservada.
La electromiografía con estudios de conducción nerviosa puede ayudar al diagnóstico. Las personas con caída del pie pueden beneficiarse de órtesis del tobillo y el pie, que estabiliza el tobillo en una posición neutra.
> Marcha parkinsoniana
La marcha parkinsoniana es uno de los trastornos de la marcha más comunes en la vejez. La apariencia clásica de "arrastrar" está causada por una disminución tanto de la longitud como de la altura del paso; la postura está encorvada, se reduce la oscilación del brazo y la base es de angosta a normal.
Los giros parkinsonianos se caracterizan por la rotación simultánea de la cabeza, el tronco y la pelvis, lo que se denomina giro en bloque; en los individuos normales, la cabeza gira primero, seguida por el tronco y luego por la pelvis.
Al comienzo, la enfermedad de Parkinson es asimétrica, por lo tanto, el balanceo del brazo y la longitud del paso disminuyen más en el lado afectado. El acto de arrastrar en forma asimétrica suele manifestarse por el sonido de frote que produce un pie más que el otro.
El temblor parkinsoniano (en reposo) puede activarse durante la caminata. La longitud del paso, la velocidad, el balanceo del brazo y la velocidad de giro mejoran con el tratamiento dopaminérgico.
La marcha congelada y festinada (acelerada) son características de los casos más avanzados de la enfermedad de Parkinson. La congelación se define como "un episodio de incapacidad (de segundos de duración) para generar pasos efectivos a pesar de la intención de caminar.
Si los pies del paciente están pegados al piso, a menudo se asocia con temblor de las piernas. La congelación comúnmente se observa al iniciar la marcha, al girar o al acercarse a su destino; también puede ser provocada por las características del entorno, como pasillos angostos, puertas o incluso grandes multitudes.
La congelación es un contribuyente importante al riesgo de caídas. Se puede mejorar optimizando los medicamentos dopaminérgicos. Si la congelación persiste, los síntomas pueden mejorar con señales visuales o auditivas. Por ejemplo, los pacientes pueden evitar o superar la congelación mientras caminan conscientemente sobre una línea marcada en el piso, o marchando al ritmo de un metrónomo.
El haz de láser producido por un accesorio colocado en el bastón o el andador puede ser una intervención particularmente efectiva. La festinación describe un fenómeno en el que los pasos se vuelven cada vez más rápidos y cortos, de modo que la marcha parece una carrera. El centro de gravedad se adelanta. La festinación puede preceder a la congelación, pero también se produce en forma independiente y contribuye al riesgo de caída.
> Marcha atáxica cerebelosa
Las lesiones del cerebelo provocan movimientos irregulares e incordinados denominados ataxia. La ataxia de las extremidades (ataxia apendicular, que puede evaluarse con la prueba dedo-nariz-dedo) es típicamente causada por lesiones de los hemisferios cerebelosos, mientras que la ataxia de la marcha (ataxia troncal) es causada por lesiones en la línea media del vermis cerebeloso.
En su forma más leve, la ataxia cerebelosa solo puede manifestarse como dificultad con la marcha en tándem; las personas pueden tambalearse o caerse cuando se le les pide caminar sobre los talones. En la forma más grave, la marcha es de base amplia (para compensar la inestabilidad), la longitud del paso es variable, los giros son inestables y hay frecuentes sacudidas o desviaciones de lado a lado.
Los síntomas no empeoran claramente con el cierre de los ojos. Los dispositivos de soporte, como un andador, pueden disminuir el riesgo de lesiones por caídas.
La gran variedad de diagnósticos diferenciales de la ataxia cerebelosa puede reducirse teniendo en cuenta el tiempo transcurrido desde el inicio de los síntomas; una causa común de ataxia aguda es el accidente cerebrovascular; los trastornos autoinmunes u otras condiciones inflamatorias suelen ser subagudas y, las condiciones neurodegenerativas o el alcohol, pueden causar ataxia cerebelosa crónica. En general, las imágenes cerebrales están justificadas.
> Marcha atáxica sensorial
Los Individuos con déficits propioceptivos (sentido de la extremidad y la articulación)) son incapaces de sentir la posición de sus pies en relación con el suelo, lo que resulta en un andar inestable.
La postura es de base amplia, con una longitud del paso acortada y una pisada fuerte que golpea el suelo. Las señales visuales pueden compensar parcialmente los déficits propioceptivos, de manera que los individuos afectados suelen mirar hacia abajo para ver sus pies mientras caminan.
El modo de andar empeora dramáticamente en la oscuridad o con los ojos cerrados, una característica útil para diferenciar la ataxia sensorial de la cerebelosa. El signo de Romberg está presente.
La marcha atáxica sensorial está causada por lesiones de los nervios periféricos o de la médula espinal de la columna lumbar, con sífilis o deficiencia de vitamina B12. La posición de las articulaciones y la sensibilidad vibratoria están disminuidas en las extremidades inferiores; la arreflexia sugiere la presencia de una neuropatía periférica. Muchos pacientes mejoran con fisioterapia.
> Marchafrontal
Los trastornos de la marcha de la parte superior comprenden un tipo de movimientos causados por lesiones del tracto corticoespinal, ganglios basales, cerebelo o sistemas neuromusculares.
Entre los trastornos más comunes de este tipo se halla la marcha frontal, típicamente causada por lesiones de los lóbulos frontales. La característica principal es la alteración del equilibrio, y al igual que la ataxia cerebelosa sensorial, el ancho del paso también se amplía.
La longitud del paso se reduce y es variable, y la altura del paso se ve disminuida. Una característica destacada es la dificultad para iniciar la marcha: cuando el individuo intenta comenzar a caminar, los pies pueden parecer pegados al suelo, una característica que también puede ocurrir en forma aislada. Es común la congelación durante los giros. Estas características conducen a que clásicamente esta marcha se describa como "magnética".
Las causas comunes son la enfermedad microvascular de la sustancia blanca, las demencias vasculares o neurodegenerativas y la hidrocefalia de presión normal (HPN); esta última puede ir acompañada de deterioro cognitivo e incontinencia urinaria y debe ser excluida por imágenes.
Solo una pequeña proporción de personas con HPN presentan la tríada completa, por lo que el grado de sospecha debe ser elevado cuando se detectan ventrículos agrandados y trastorno de la marcha compatible.
Las anomalías de la marcha son una característica temprana de la HPN y también son las que tienen más posibilidad de responder a la derivación del líquido cefalorraquídeo. Para los individuos con marcha frontal no causada por HPN, la fisioterapia y los dispositivos de apoyo pueden mejorar la ambulación y disminuir el riesgo de caídas.
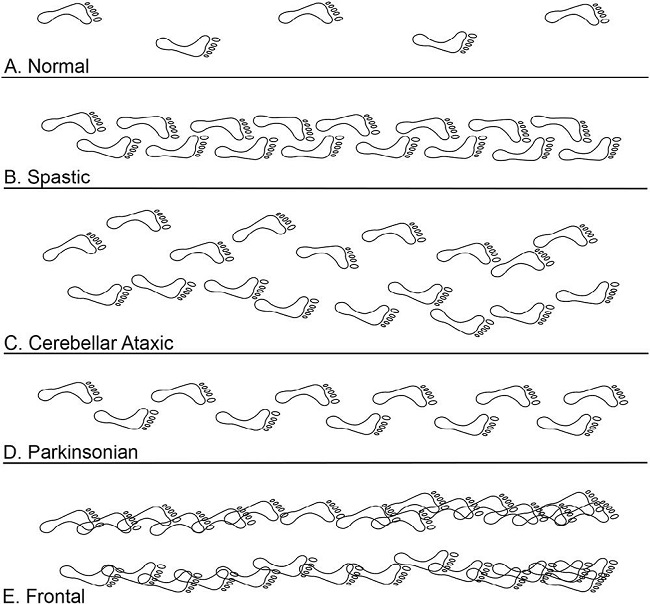
| Representación gráfica de los trastornos de la marcha clásicos. Largo y ancho de paso normal. |
> Trastorno funcional de la marcha (psicógena)
Los trastornos funcionales, formalmente denominados "psicógenos", con frecuencia ocurren simultáneamente con otros trastornos neurológicos funcionales y son comunes en la práctica clínica. Aunque su presentación es heterogénea, típicamente tienen un inicio abrupto, fluctúan con el tiempo y son tanto sugestionables como de fácil distracción. Los patrones comunes incluyen el excesivo enlentecimiento de la marcha o el pandeo (inestabilidad elástica) de las rodillas, generalmente sin caídas.
Las torsiones anormales o las contracciones musculares pueden parecerse superficialmente a la distonía. La astasia-abasia describe la incapacidad para pararse o caminar sin apoyo, a pesar de la capacidad de las piernas para moverse normalmente en otras situaciones.
Es característico de los trastornos funcionales las posturas raras e ineficientes que, si bien parecen inestables, pero no resultan en caídas. Los trastornos del estado de ánimo están presentes en un gran número de pacientes, pero su presencia no es necesaria para el diagnóstico.
El diagnóstico de trastorno funcional no debe hacerse solo por la exclusión de una patología orgánica sino porque se identifican inconsistencias internas o distracción. Por ejemplo, los trastornos funcionales o la inestabilidad postural pueden normalizarse cuando se le pide al individuo que camine mientras habla por teléfono. Compartir estas características inconsistentes con el paciente permite destacar su reversibilidad potencial y puede ser terapéutico.
La comunicación del diagnóstico debe centrarse más en las características positivas que han sido excluidas y enfatizar el mecanismo que interviene en la etiología. La metáfora de "es un problema de software, no de hardware” puede ser particularmente eficaz. A menudo, el tratamiento requiere un equipo multidisciplinario de neurólogos y psiquiatras; se han publicado guías para la fisioterapia basadas en consenso.
| Conclusiones |
Los trastornos de la marcha son una fuente importante de discapacidad, morbilidad y mortalidad en los ancianos y pueden tener un origen neurológico o no neurológico. Cuando el origen es neurológico, los trastornos de la marcha pueden surgir de lesiones en cualquier parte del sistema nervioso.
Resumen y comentario objetivo: Dra. Marta Papponetti