≈ Introducción
La resección laparoscópica del hígado (RLH) fue introducida en 1992 y numerosos estudios retrospectivos han sugerido que podría reducir la morbilidad postoperatoria y los costos [1-8]. Desde entonces, las RLH menores (biopsias y pequeñas resecciones en cuña, secciones laterales izquierdas y segmentectomías anteriores) se han vuelto procedimientos de rutina y el consenso de Louisville del año 2008 identificó a la RLH como el estándar para la seccionectomía lateral izquierda [9,10].
Mientras que las RLH menores se han vuelto una práctica rutinaria, las RLH mayores (esto es, ≥ 3 segmentos hepáticos) están limitadas aún en la práctica clínica normal, debido potencialmente a las preocupaciones relacionadas con un efecto significativo de la curva de aprendizaje, a causa de las dificultades técnicas del procedimiento [2]. Las recomendaciones de la Second International Consensus Conference en Morioka, establecieron que la RLH mayor está aún en una fase de exploración y se recomendaba una introducción cautelosa [11].
Existe la preocupación de que los beneficios inherentes al abordaje laparoscópico podrían estar comprometidos debido a la limitada visibilidad en el campo operatorio o a una experiencia quirúrgica insuficiente. Aunque existe bibliografía sugiriendo que la RLH es un procedimiento factible y seguro [12-19], no se han efectuado ensayos clínicos randomizados y son escasas las series grandes. Se necesita mayor evidencia sobre la factibilidad, seguridad y, especialmente, curva de aprendizaje, antes de que la introducción adicional de esta técnica promisoria pueda ser promovida [11].
Esta serie de un único centro asistencial brinda los resultados de una cohorte grande de hemihepatectomías laparoscópicas totales con el objeto de determinar la curva de aprendizaje para esos procedimientos.
≈ Métodos
► Pacientes
Se revisó retrospectivamente una base de datos recolectados prospectivamente de un único centro asistencial, sobre todos los pacientes sometidos a cirugía hepática totalmente laparoscópica, en la unidad del University Hospital Southampton National Health Service Foundation Trust, entre agosto de 2003 y marzo de 2015. Se incluyó a todos los pacientes (n = 159) en los que se comenzó un procedimiento de hemihepatectomía derecha o izquierda totalmente laparoscópico (análisis de intención de tratamiento), incluyendo hemihepatectomías laparoscópicas extendidas y hemihepatectomías con resecciones en cuña.
Todos los participantes habían dado su consentimiento al momento de la operación, sobre que los datos podían ser usados anónimamente para propósitos de investigación. Se dispensó la aprobación oficial del comité de ética del hospital debido a la naturaleza retrospectiva del diseño.
El estudio de rutina consistió en análisis de sangre, tomografías computadas abdominales con contraste trifásico, y/o resonancia magnética con doble contraste específico para el hígado. Los resultados de esas determinaciones fueron discutidos en una reunión multidisciplinaria que incluyó cirujanos hepáticos, oncólogos médicos, gastroenterólogos, radiólogos y anatomopatólogos. La decisión final relacionada con el abordaje quirúrgico se basó en el estado funcional del paciente, resecabilidad de la lesión, presencia y extensión de posible enfermedad extrahepática y suficiente parénquima remanente funcional.
► Resultados
Las características basales, incluyeron: datos demográficos de los pacientes, indicación para la cirugía (benigna/maligna), quimioterapia preoperatoria, puntaje de la American Society of Anesthesiologists, tamaño del tumor, y si se hicieron múltiples procedimientos al mismo tiempo (por ej., hemicolectomía, esplenectomía, o cierre de ileostomía). La colecistectomía no fue considerada un procedimiento adicional porque es parte de la técnica quirúrgica de los autores para la hemihepatectomía.
Los objetivos finales estudiados incluyeron: la duración de la operación, pérdida intraoperatoria de sangre, conversión, estado del margen de resección (libre de tumor microscópico [R0] o compromiso tumoral microscópico [R1]), complicaciones postoperatorias mayores (grado ≥ III de Clavien-Dindo; objetivo final primario) [20], estadía postoperatoria (estadía total y en unidad de alta dependencia) y mortalidad (muerte dentro de los 90 días de la cirugía o durante la admisión hospitalaria).
El estado del margen de resección se evaluó sólo para las resecciones curativas, no para las de reducción macroscópica o de citorreducción de lesiones malignas. Esas son resecciones R1 por definición y el estado del margen en las lesiones benignas no tiene valor clínico.
Inicialmente, todas las operaciones fueron realizadas por 1 de 2 cirujanos (N.W.P y M.A.H), ambos con extensa experiencia en cirugía hepática abierta. Antes de comenzar con las hemihepatectomías laparoscópicas, ambos habían realizado múltiples resecciones hepáticas menores (18 y 17, respectivamente). El 86% de las hemihepatectomías fue realizado por esos 2 cirujanos. Una vez adquirida la competencia con la técnica, se introdujeron 2 miembros de la unidad (T.A y A.S.T) en la técnica, quienes efectuaron el otro 14% de las resecciones.
► Técnica quirúrgica
Los autores han publicado previamente descripciones detalladas de la técnica para las hemihepatectomías derechas e izquierdas mayores [16,17]. No se emplearon técnicas hibridas.
► Análisis estadístico
El análisis de los datos fue realizado usando el programa IBM SPSS Statistics for Windows, versión 21.0 (SPSS Inc.). Los resultados fueron reportados como medianas con rango intercuartilar (RIC) según lo apropiado, para variables continuas distribuidas no normalmente. La prueba U de Mann-Whitney se usó para comparar variables continuas entre los grupos, según lo apropiado. Las variables categóricas fueron reportadas como proporciones y comparadas entre los grupos usando la prueba de c2 o la exacta de Fisher, según lo apropiado. Un valor de P de 2 colas menor a 0,05 fue considerado estadísticamente significativo.
Se efectuó un análisis de subgrupo comparando los resultados de 3 períodos para evaluar el efecto potencial de la curva de aprendizaje. El grupo A (2006, 2007 y 2008) representó la experiencia temprana con la técnica. El grupo B (2009, 2010 y 2011) representó el desarrollo ulterior de habilidades quirúrgicas y competencia con la técnica.
El grupo C (2012, 2013 y 2014) representó el estadio en donde la competencia con la técnica fue alcanzada y miembros adicionales de la unidad fueron introducidos a la misma. Para identificar una influencia desproporcionada sobre los resultados por parte de los procedimientos extendidos, se realizó un análisis de sensibilidad excluyendo a todos los procedimientos extendidos del análisis.
► Suma acumulativa ajustada al riesgo
Un análisis de la suma acumulativa ajustada al riesgo (RA-COSUM) es una gráfica de la diferencia entre el resultado acumulativo esperado de una variable categórica y el resultado realmente observado. Un modelo multivariado de regresión logística para la conversión de la hemihepatectomía laparoscópica en abierta, fue construido utilizando una selección hacia atrás. El modelo final incluyó quimioterapia preoperatoria, experiencia del cirujano y tamaño del tumor. Utilizando ese modelo, el análisis de la RA-COSUM fue realizado para evaluar la curva de aprendizaje para la hemihepatectomía laparoscópica.
La gráfica de la RA-COSUM brinda una representación visual de las conversiones acumulativas del grupo de cirujanos, tomando en cuenta el riesgo asociado para un caso mixto particular. Cada operación es graficada desde izquierda a derecha y la línea sube para los procedimientos completados laparoscópicamente, mientras que desciende para los procedimientos que fueron convertidos a un abordaje abierto.
La magnitud en que la línea asciende o desciende es determinada por la diferencia entre la proporción de conversión observada y la esperada. Para todas las hemihepatectomías realizadas laparoscópicamente, la línea asciende en una cantidad igual a la probabilidad estimada de conversión, y por cada cirugía convertida a abierta, la línea desciende por una cantidad igual a la probabilidad estimada de no conversión.
El gráfico de la RA-COSUM fue construido para todas las hemihepatectomías realizadas; como análisis de sensibilidad, se construyó también un gráfico sólo para las hemihepatectomías derechas. Los análisis de RA-COSUM fueron efectuados utilizando el programa R para Windows, versión 3.1.2 (The R Foundation for Statistical Computing).
≈ Resultados
► Características de los pacientes
De 531 RLH consecutivas, realizadas entre agosto de 2003 y marzo de 2005, 159 fueron hemihepatectomías (105 derechas y 54 izquierdas). Las mismas incluyeron 19 hemihepatectomías laparoscópicas extendidas (13 derechas y 6 izquierdas). La primera hemihepatectomía laparoscópica fue la 23º RLH de los autores, 3 años después de haber realizado la primera RLH.
El grupo consistió en 67 hombres (42%) y 92 mujeres (58%), con una mediana para la edad de 64 años (RIC: 51-73 años). De todas las resecciones, 110 (69%) fueron por enfermedad maligna. Los procedimientos simultáneos, incluyendo hemicolectomía, esplenectomía, cierre de ileostomía y resecciones en cuña de las estructuras vecinas (vena cava inferior, estómago y diafragma) fueron efectuados en 7 casos (4%). Veintinueve pacientes (18%) necesitaron resecciones en cuña adicionales en otros segmentos.
► Resultados perioperatorios
En la mayoría de los casos malignos (91%; n = 100), se intentó una resección curativa. En algunas lesiones, fue imposible una resección curativa debido a la extensión de la enfermedad y se realizó una operación de reducción de masa o citorreducción (9%; n = 10; principalmente por tumores neuroendócrinos [n = 7]).
La mediana de la duración de la cirugía fue de 330 minutos (RIC: 279-391 minutos) y la mediana de la pérdida intraoperatoria de sangre fue de 500 mL (RIC: 250-925 mL). La conversión a una minilaparotomía o a un procedimiento completamente abierto ocurrió en 17 procedimientos (11%). Las razones para la conversión incluyeron: sangrado (n = 7), movilización dificultosa del hígado por adherencias densas (n = 5), pobre visualización de las lesiones (n = 3) o para asegurar una resección R0 (n = 2). Los pacientes permanecieron una mediana de 5 días (4-6) en el hospital, de los que el día 1 (1-2) fue en la unidad de alta dependencia. Un total de 29 pacientes (18%) experimentó complicaciones, de los que 17 (11%) fueron grado III o superior de Clavien-DIndo.
Las complicaciones incluyeron: formación de absceso (n = 8), neumotórax (n = 2), filtración biliar (n = 2), hemorragia tardía, hígado pequeño con ascitis, lesión esplénica intraoperatoria que requirió esplenectomía, shock séptico y paro cardíaco. La mortalidad fue del 1%, con 2 muertes postoperatorias: acidosis láctica resultante en paro cardíaco y falla respiratoria debida a neumonía.
► Análisis de subgrupo
Se formaron tres grupos basado en el año de la operación. El grupo A (2006-2008) consistió en 27 resecciones, el grupo B (2009-2011) en 58 y el grupo C (2012-2014) en 74 resecciones. Todas las resecciones en el grupo A y todas excepto 3 en el grupo B fueron realizadas por los 2 cirujanos iniciales (N.W.P y M.A.H). Dos cirujanos adicionales realizaron sus resecciones en el grupo C. La comparación de los grupos reveló descensos no significativos en las conversiones, pérdida de sangre, complicaciones postoperatorias, estadía en la unidad de alta dependencia y estadía hospitalaria.
► Análisis de sensibilidad
Los resultados no se modificaron cuando se excluyeron las resecciones extendidas del análisis
► Análisis de la suma acumulativa ajustada al riesgo
Una inspección visual del gráfico de la RA-CUSUM (Figura 1) muestra un aumento en la tasa de conversión al comienzo de la serie, que comenzó a disminuir después de 19 hemihepatectomías. Ese desarrollo se detuvo por otros 20 a 30 casos antes de progresar en los 55 casos siguientes. Una segunda caída puede observarse alrededor de los 145 casos.
Un análisis de sensibilidad incluyendo sólo hemihepatectomías del lado derecho mostró un desarrollo similar: aumento de la tasa de conversión al comienzo, comenzando a disminuir desde los 18 casos, pero deteniéndose hasta la disminución progresiva desde los 45 casos (Figura 2). Cuando se incluyeron sólo las hemihepatectomías del lado izquierdo, no pareció existir una curva de aprendizaje. En los análisis exploratorios, las diferencias en la selección de los pacientes en los subgrupos 0 a 20, 20 a 40 y siguientes, fue indetectable.
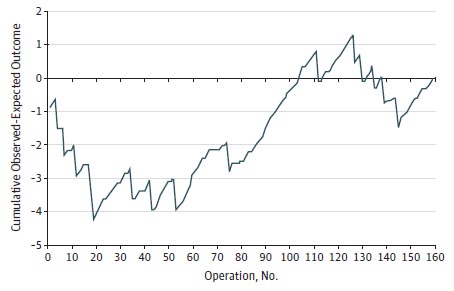
Analisis de suma acumulativa ajustada al riesgo de conversiones de hemihepatectomías laparoscópicas derechas e izquierdas.
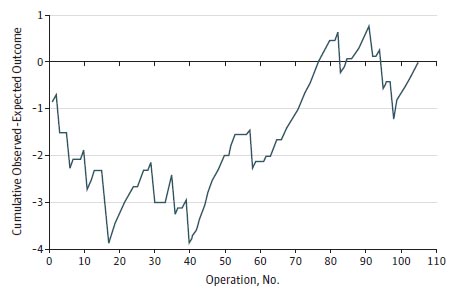
Análisis de suma acumulativa ajustada al riesgo de conversiones de hemihepatectomías laparoscópicas derechas
Un examen adicional de ese corte de 55 pacientes, mediante comparación de los resultados de los primeros 55 pacientes con el resto, no halló diferencias significativas en la duración de la cirugía, pérdida de sangre, complicaciones postoperatorias y duración de la estadía postoperatoria.
≈ Discusión
Hasta donde llega el conocimiento de los autores de este trabajo, este estudio es el primer análisis de la curva de aprendizaje en una serie grande sólo de hemihepatectomías totalmente laparoscópicas. Con el análisis de la RA-CUSUM de la curva de aprendizaje, se demostró una curva de 55 procedimientos para la conversión.
Basado en la mediana de la duración de la cirugía de 330 minutos (RIC: 270-391 minutos), pérdida de sangre de 500 mL (RIC: 250-925 mL), 11% de conversiones (n = 17), 11% de complicaciones postoperatorias mayores (n = 17), y 1% de mortalidad, la hemihepatectomia totalmente laparoscópica fue considerada un procedimiento seguro dentro de un grupo de cirujanos hepáticos en una unidad con alto volumen de casos.
La factibilidad y seguridad de una RLH mayor ha sido sugerida por varios estudios grandes previos, pero ninguno de esos estudios se enfocó específicamente sobre las hemihepatectomías laparoscópicas [12-15,18]. Aunque los resultados del presente estudio son muy comparables, los estudios previos incluyeron segmentectomías posteriores, trisegmentectomías, hepatectomías centrales, y resecciones asistidas manualmente, en sus análisis. El análisis en el presente estudio es un aporte valioso a la literatura existente por varias razones.
Primero, la RLH mayor abarca varias operaciones y se ha demostrado que una subdivisión en categorías es apropiada para reflejar diferencias en los resultados quirúrgicos [21].
Segundo, con el debate de las técnicas con asistencia manual y las totalmente laparoscópicas aun en curso, y una falta de comparaciones directas de esas 2 técnicas, los análisis separados tienen claramente valor. Dagher y col. [13] encontraron en su estudio internacional multicéntrico que las operaciones asistidas manualmente tuvieron una duración más corta y los pacientes pasaron menos tiempo en el hospital después de la cirugía.
Por el otro lado, es imaginable que la laparoscopía total tiene un beneficio cosmético sobre la asistencia manual, pero ese es un resultado que raramente es analizado objetivamente. La elección de la técnica se hace en la actualidad principalmente según la preferencia y experiencia del cirujano, siendo la asistencia manual usada más frecuentemente en experiencias tempranas y fuera de Europa [13,14]. Lin y col. [15], establecieron en su revisión de 3 diferentes abordajes laparoscópicos, incluyendo laparoscopía total y técnicas con asistencia manual, que una investigación adicional podría ayudar a identificar las posibilidades únicas de aplicación clínica de cada técnica.
En la inspección visual del análisis de la RA-CUSUM mostrado en la FIGURA 1, no se obtiene una clara conclusión a primera vista y su interpretación es discutible. Identificar una curva de aprendizaje con el análisis de la RA-CUSUM implica usualmente identificar no más que el punto más bajo identificable en la figura. En este caso, eso podría ser a los 19 procedimientos. No obstante, la Figura 1 parece flotar en ese punto y sólo se dispara hacia arriba después de 55 casos. La posibilidad de que ese punto alrededor de los 55 casos sea, en efecto, la verdadera curva de aprendizaje, no puede ser excluida y está más en línea con lo que ha sido reportado previamente [22].
La baja incidencia de conversión en esa cohorte y la falta de poder estadístico en el modelo de predicción usado para el análisis, hacen difícil la interpretación de la Figura 1, aunque la pendiente a los 55 casos es claramente lo más plausible como la curva de aprendizaje. La primera pendiente a los 19 procedimientos podría explicarse por el hecho de que la mayoría de los procedimientos tempranos (17/19) habían sido hechos por 1 de los 2 cirujanos originales y, por lo tanto, muestra la curva de aprendizaje individual de un cirujano laparoscopista hepático altamente experimentado.
Los autores creen que es un número alto y que la mayor experiencia en cirugía laparoscópica y resecciones hepáticas menores son de una importancia primordial para alcanzar esos resultados. Los equipos más jóvenes que comienzan con RLH mayores, deberían tener una experiencia suficiente con las RLH menores. La tercera pendiente comenzando a los 125 casos, claramente no alcanzó el punto más bajo y, por lo tanto, no muestra la curva de aprendizaje para este procedimiento, pero es difícil creer que la acumulación de conversiones en ese período es pura coincidencia.
Durante ese período, se introdujeron a 2 cirujanos adicionales en la técnica, como parte de un plan de sucesión dado que uno de los cirujanos originales redujo su carga de trabajo al acercarse a su retiro de la práctica activa. Sus curvas individuales de aprendizaje podrían explicar ese hallazgo. Sin embrago, esa introducción fue manejada de manera tal, que un cirujano experimentado estaba siempre presente en la sala de operaciones para guía, y listo a intervenir para evitar la conversión.
En consecuencia, los autores consideran que esa pendiente es parte de la curva de aprendizaje institucional, representando una implementación paso a paso del abordaje laparoscópico para procedimientos más complejos, tal como lesiones muy cercanas al hilio hepático o a la vena cava inferior, procedimientos extendidos y procedimientos en 2 etapas.
Además de la interpretación del análisis de la RA-CUSUM, los autores reconocen el hecho de que, cuando se habla de curva de aprendizaje, no se puede basar una conclusión en un solo resultado, tal como la conversión. Las variables tales como la pérdida de sangre y la duración de la cirugía también deberían ser miradas, aunque no exista una clara definición sobre qué variables constituyen exactamente una curva de aprendizaje.
El método de la RA-CUSUM no permite calcular la curva de aprendizaje de las variables continuas. Por lo tanto, se compararon 2 grupos basado en los resultados del análisis de la RA-CUSUM sobre la conversión: 55 casos vs el resto. Esa comparación no demostró diferencias significativas en la duración de la cirugía, pérdida de sangre o complicaciones postoperatorias.
Como podría esperarse, las hemihepatectomías derechas fueron más desafiantes que las izquierdas, expresado en casi todos los resultados analizados: mayor duración de la cirugía, mayor pérdida de sangre, más conversiones y más complicaciones postoperatorias. Esos hallazgos pueden ser explicados por la necesidad de una movilización más avanzada del hígado.
En análisis de sensibilidad sólo para las hemihepatectomías derechas mostró una figura que fue similar para todas las hemihepatectomías, con una curva de aprendizaje más plausible de 45 procedimientos y, sólo para las hemihepatectomías del lado izquierdo, parece no haber ninguna curva de aprendizaje. Eso podría ser explicado por el hecho de que en los primeros 20 pacientes consecutivos se efectuaron sólo 2 hemihepatectomías izquierdas.
Se podría recomendar teóricamente comenzar con la hemihepatectomía izquierda y sólo pasar a la hemihepatectomía derecha una vez obtenida la experiencia suficiente. No obstante, en muchos centros, el volumen de pacientes puede ser insuficiente para ese abordaje.
A pesar de los resultados promisorios de éste y otros estudios previos y teniendo en mente las ventajas de la cirugía mínimamente invasiva, la implementación de la RLH mayor debería ser abordada con precaución [11]. Antes de embarcarse en la RLH mayor, los cirujanos deberían tener entrenamiento y experiencia tanto en las técnicas de cirugía hepática abierta como en la cirugía mínimamente invasiva y RLH menores. La movilización del hígado, disección del parénquima y control de la hemostasia son todas habilidades que no pueden desarrollarse durante una RLH menor y son cruciales en las RLH mayores más complejas.
Los procedimientos iniciales deberían ser sencillos, después de los cual se puede seguir con una progresión paso a paso en complejidad. Los autores de este trabajo mostraron que, aún con ese conjunto de habilidades y 3 años de experiencia con RLH menores, y usando un abordaje paso a paso, los resultados continuarán mejorando con la experiencia.
Se observaron con los años hacia tendencias hacia la reducción en las conversiones, pérdida de sangre, complicaciones postoperatorias y estadías, tanto hospitalarias como en unidades de alta dependencia, como ya fuera descrito [13,23]. El valor añadido del análisis de la RA-CUSUM en este estudio es la determinación del número de resecciones necesarias para superar la curva de aprendizaje para las conversiones. Otros pueden usar ese número como una guía del desarrollo de sus habilidades, cuando comienzan con este difícil procedimiento.
La introducción en la técnica de cirujanos adicionales dentro de un centro experimentado es segura y puede realizarse sin comprometer los resultados o una segunda curva de aprendizaje, probando que tienen experiencia similar con procedimientos laparoscópicos gastrointestinales avanzados y RLH menores. La introducción debería ser primariamente bajo supervisión experimentada para suavizar el proceso y prevenir conversiones innecesarias, mientras se trabaja gradualmente hacia la disminución de la supervisión.
Este estudio tiene algunas limitaciones, principalmente en su diseño retrospectivo, introduciendo el riesgo de desvió en la selección. Algunos factores han sido mencionados, incluyendo el estilo institucional de la curva de aprendizaje con múltiples cirujanos realizando resecciones en diferentes estadios, lo que podría tener un efecto sobre los resultados y, por lo tanto, hacer la interpretación de la curva de aprendizaje más difícil. Sin embargo, el tamaño grande de la cohorte y los resultados promisorios propagarán ensayos prospectivos y randomizados para los beneficios reales del abordaje laparoscópico a las hemihepatectomías. Uno de esos ensayos está actualmente en curso en Europa [24].
≈ Conclusiones
Este estudio demostró la factibilidad y seguridad del abordaje laparoscópico a la hemihepatectomía. Cuando es realizada por cirujanos con experiencia en cirugía hepática abierta, cirugía laparoscópica gastrointestinal avanzada y RLH menores, los beneficios inherentes de la técnica laparoscópica no estuvieron comprometidos en los pacientes sometidos a hemihepatectomía laparoscópica. Una curva de aprendizaje de 55 casos es alcanzable cuando esas condiciones son confirmadas.
*Traducción y resumen obejtivo Dr. Rodolfo Altrudi