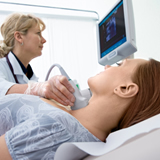
Pesquisa de la estenosis carotídea asintomática
Introducción
El grupo de trabajo sobre servicios preventivos de los EEUU (U.S. Preventive Services Task Force, USPSTF) efectúa recomendaciones sobre la eficacia de servicios preventivos específicos para pacientes asintomáticos. Basa sus recomendaciones sobre la evidencia de los beneficios y los problemas causados por estos servicios, sin considerar sus costos.
Reconoce que las decisiones clínicas implican otras consideraciones además de la evidencia. Los médicos deben conocer la evidencia, pero adaptar la toma de decisiones a cada paciente o situación específica. Asimismo el USPSTF señala que las decisiones sobre políticas y cobertura implican otras consideraciones además de la evidencia de beneficios y daños.
"Los perjuicios causados por la pesquisa de la estenosis carotídea asintomática son mayores que los beneficios"
Resumen de la recomendación y evidencia
El USPSTF no recomienda la pesquisa para la estenosis carotídea asintomática en la población general adulta. (Recomendación D) Véase el cuadro para un resumen de las recomendaciones y las sugerencias para la práctica clínica.
Cuadro pesquisa de la estenosis carotídea asintomática (resumen de la recomendación de la USPSTF)
| Población: Adultos sin antecedentes de accidente isquémico transitorio u otros signos o síntomas neurológicos Recomendación: No efectúe la pesquisa de la estenosis carotídea asintomática en la población general adulta. Grado: D Evaluación del riesgo: Los principales factores de riesgo de estenosis carotídea son ancianidad, sexo masculino, hipertensión, tabaquismo, hipercolesterolemia, diabetes mellitus y cardiopatía. Pruebas de pesquisa: Todas las pruebas de pesquisa, como la ecografía con pruebas de confirmación o sin ellas (sustracción digital o arteriografía por resonancia magnética), tienen sensibilidad imperfecta y podrían conducir a cirugía innecesaria y producir daños graves, tales como muerte, accidente cerebrovascular (ACV) e infarto de miocardio. No hay evidencia de que la pesquisa por auscultación del cuello para detectar soplo carotídeo sea precisa o beneficiosa. Balance de beneficios y perjuicios: Los perjuicios causados por la pesquisa de la estenosis carotídea asintomática son mayores que los beneficios. Otra recomendaciones importantes del USPSTF: El USPSTF publicó recomendaciones sobre muchos factores relacionados con la prevención del ACV, como la pesquisa de hipertensión y de dislipidemia, el empleo de factores de riesgo de enfermedad coronaria no tradicionales, el asesoramiento sobre tabaquismo, alimentación saludable y actividad física. Además, el USPSTF recomienda indicar aspirina a los pacientes con mayor riesgo de enfermedad cardiovascular. Estas recomendaciones se encuentran en el sitio web del USPSTF. (www.uspreventiveservicestaskforce.org). |
Fundamentos
Importancia
El ACV es una causa importante de muerte y discapacidad. Aunque la estenosis carotídea asintomática es un factor de riesgo de ACV, causa una proporción relativamente pequeña de ACV.
Detección
La mejor prueba de pesquisa para la estenosis carotídea asintomática (estenosis del 60% - 99%) es la ecografía. Aunque la evidencia indica que esta prueba es de alta sensibilidad y especificidad, en la práctica hay muchos resultados falsos positivos en la población general, que tiene baja prevalencia de estenosis carotídea (aproximadamente el 0,5% - 1%).
No existen herramientas fiables que puedan determinar quién tiene riesgo aumentado de estenosis carotídea o de ACV cuando el paciente sufre estenosis carotídea. La exactitud de la pesquisa por auscultación del cuello es escasa.
Ventajas de la detección y la intervención temprana
No hay evidencia directa de las ventajas de la pesquisa para la estenosis carotídea. Evidencia adecuada indica que en participantes con estenosis carotídea asintomática escogidos, la endarterectomía carotídea (EAC) efectuada por cirujanos escogidos reduce la incidencia absoluta de todos los ACV o la muerte perioperatoria en aproximadamente el 3,5% en relación con el tratamiento médico (obsoleto).
Esta diferencia es probablemente menor con el tratamiento médico óptimo actual. Para la población general de atención primaria la magnitud de los beneficios es escasa o nula. No hay evidencia de que la identificación de la estenosis carotídea asintomática produzca algún beneficio al agregar medicamentos o aumentar la dosis de los mismos.
Problemas generados por la detección y la intervención temprana
Evidencia adecuada indica que tanto la estrategia de pesquisa para la estenosis carotídea asintomática como el tratamiento con EAC pueden generar problemas.
La sensibilidad y la especificidad de todas las estrategias de pesquisa son imperfectas y podrían llevar a intervenciones innecesarias y producir graves daños. En centros seleccionados, la EAC se asocia con una tasa a 30 días de ACV o de mortalidad de aproximadamente el 2,4%y de hasta el 5% en centros con poca cantidad de pacientes. Los infartos de miocardio ocurren en el 0,8% - 2,2% de los pacientes tras la EAC. La tasa de ACV o de mortalidad a 30 días tras la angioplastia carotídea y la colocación de un stent (ACS) es del 3,1%- 3,8%.
Evaluación del USPSTF
El USPSTF llega a la conclusión de que los problemas generados por la pesquisa para la estenosis carotídea asintomática son mayores que los beneficios.
Aspectos clínicos
Pacientes en consideración
Esta recomendación se aplica a adultos sin antecedentes de accidente isquémico transitorio, ACV u otra signosintomatología neurológica. Se basó sobre la evidencia de los beneficios y los daños de la pesquisa con ecografía para detectar el estrechamiento carotídeo. Una revisión de 2009 del USPSTF sobre la evaluación del espesor de la íntima-media carotídea halló evidencia insuficiente para apoyar su empleo como pesquisa para riesgo de enfermedad coronaria.
Para esta recomendación, el USPSTF no analizó nueva evidencia. No obstante, los médicos que desean emplear la ecografía para caracterizar la placa carotídea a fin de estratificar el riesgo de enfermedad cardiovascular, deben considerar los mismos problemas que el USPSTF evaluó para esta recomendación (ACV, infarto de miocardio y muerte por EAC), ya que de esta pesquisa puede surgir la necesidad de cirugía.
Evaluación del riesgo
Los principales factores de riesgo de estenosis carotídea son: ancianidad, sexo masculino, hipertensión, tabaquismo, hipercolesterolemia, diabetes mellitus y cardiopatías. No hay, sin embargo, métodos validados fiables para determinar quién tiene riesgo aumentado de estenosis carotídea o de ACV cuando ésta está presente.
Pruebas de pesquisa
Aunque la pesquisa con ecografía provoca escasos daños directos, todas las estrategias de pesquisa, incluidas aquéllas con pruebas confirmatorias o sin ellas (sustracción digital o anteriografía por resonancia magnética), tienen sensibilidad imperfecta y podrían llevar a cirugía innecesaria y generar consecuencias graves, tales como muerte, ACV e infarto de miocardio.
No hay evidencia de que la pesquisa por auscultación del cuello para detectar soplos carotídeos sea precisa o beneficiosa.
Recursos útiles
El USPSTF publicó recomendaciones sobre muchos factores relacionados con la prevención del ACV, como la pesquisa para hipertensión, para dislipidemia, el empleo de factores de riesgo de enfermedad coronaria no tradicionales, el asesoramiento sobre tabaquismo, alimentación saludable y actividad física. Además, el USPSTF recomienda la aspirina para las personas con aumento del riesgo de enfermedad cardiovascular. Estas recomendaciones se pueden leer en el sitio web del USPSTF (www.uspreventiveservicestaskforce.org).
Otras consideraciones
Necesidades de investigación
Se necesitan herramientas válidas y fiables para determinar qué personas tienen alto riesgo de estenosis carotídea o de ACV debido a estenosis carotídea y pueden tener problemas por el tratamiento con la EAC o la ACS. Asimismo, se necesitan estudios comparativos entre EAC o ACS y el tratamiento médico estándar actual. El estudio planificado CREST-2, que compara la EAC con el stent quizá proporcione datos importantes para recomendaciones a futuro.
Discusión
Carga de enfermedad
El ACV es una causa importante de muerte y discapacidad. La mortalidad por ACV disminuyó notablemente durante las últimas 5 décadas, en especial debido al tratamiento de la hipertensión. La mayoría de los ACV son isquémicos (80% - 90%) y el 10% - 20% son de causa hemorrágica.
En un estudio demográfico de los EEUU de 1999, las tasas de incidencia ajustadas para la edad para los subtipos de ACV isquémicos fueron de 40 por 100000 personas para el ACV debido a causas cardioembólicas, 27 por 100000 para el ACV por aterostenosis, 25 por 100 000 para el ACV lacunar y 52 per 100000 para el ACV de causa desconocida.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.