Introducción
Aproximadamente 12.000 pacientes son diagnosticados con melanoma maligno cada año en el Reino Unido (RU) y se espera que ese número aumente, porque la incidencia del melanoma ha experimentado un incremento muy grande, comparado con otros cánceres mayores, en los pasados 40 años [1,2]. A pesar de los avances en el manejo del melanoma con el advenimiento de tratamientos sistémicos efectivos, la mejor chance de cura para el melanoma confinado a las cuencas ganglionares linfáticas (estadio III) sigue siendo la resección quirúrgica completa [3-5]. El melanoma en estadio III de la clasificación del American Joint Committee on Cancer (AJCC) es un grupo heterogéneo, cuya presentación va desde la enfermedad micrometastásica clínicamente oculta, diagnosticada por la biopsia del ganglio linfático centinela (BGC), a la enfermedad palpable o macrometastásica [6]. Aunque la BGC es usada ampliamente como una operación de estadificación [7], esta serie se enfocó sobre el melanoma maligno con metástasis ganglionares linfáticas palpables.
En ausencia de enfermedad metastásica a distancia, los pacientes que se presentan con metástasis ganglionares inguinales palpables de melanoma, tienen 2 opciones quirúrgicas: la disección ganglionar inguinal o la disección ganglionar ilioinguinal. La disección inguinal remueve los ganglios linfáticos del triángulo femoral, incluyendo el ganglio de Cloquet, mientras que la disección ilioinguinal remueve el tejido y los grupos ganglionares linfáticos ilíacos/pelvianos, a lo largo de la pared lateral de la pelvis y de los vasos ilíacos externos, hasta el nivel de la bifurcación ilíaca. Las indicaciones para cada una de esas operaciones siguen siendo controversiales.
Las guías actuales en el RU [8], recomiendan que la disección ilioinguinal sea realizada selectivamente, si hay más de un ganglio inguinal metastásico palpable, evidencia radiológica de más de un ganglio linfático metastásico, metástasis ganglionar pelviana, un conglomerado de ganglios linfáticos metastásicos o compromiso del ganglio de Cloquet. Aunque los hallazgos radiológicos sospechosos y las metástasis ganglionares inguinales avanzadas pueden ser detectados fácilmente antes de la cirugía, las otras indicaciones pueden ser más difíciles de evaluar.
Como un estudio anterior del Royal Marsden Hospital mostró que la metástasis ganglionar inguinal palpable del melanoma está comúnmente asociada con metástasis ganglionar pelviana, que no puede ser bien predicha por la tomografía computada (TC), ha sido una práctica estándar ofrecer la disección ilioinguinal rutinariamente a pacientes que se presentan con una o más metástasis ganglionares palpables. El razonamiento es que eso mejorará el control locorregional de la enfermedad en los ganglios linfáticos inguinales y pelvianos, y brindará información pronóstica. Esa práctica es controversial, dado que un estudio reciente de van Ploeg y col. [10], reportó una serie de disecciones ilioinguinales para los ganglios linfáticos inguinales metastásicos palpables, con una tasa global de sobrevida a 5 años del 12%, llevando a los autores a considerar si la disección ilioinguinal debería reservarse sólo para los pacientes con hallazgos radiológicos sospechosos de metástasis pelvianas.
El objetivo primario del presente estudio fue revisar la experiencia de la disección rutinaria de los ganglios linfáticos ilioinguinales por metástasis ganglionar inguinal palpable de melanoma, en el contexto de los resultados de sobrevida y recidiva. Los objetivos secundarios fueron reportar la incidencia de metástasis ganglionares pelvianas en esa población, e identificar predictores preoperatorios de metástasis ganglionar pelviana. El estudio incluyó la experiencia de 62 de 72 procedimientos reportados previamente [9] con un seguimiento alejado más prolongado, con el añadido de 51 procedimientos adicionales llevados a cabo desde 2006.
Métodos
Los pacientes que fueron sometidos a disección ilioinguinal por melanoma entre enero de 1998 y diciembre de 2010, fueron identificados de una base de datos operatoria. Se revisaron los registros médicos de todos los pacientes. Los datos recolectados incluyeron las variables demográficas (edad, sexo), clínicas (fecha del diagnóstico, BGC previa o biopsia ganglionar linfática a cielo abierto, investigaciones de estadificación) y anatomopatológicas (características del tumor primario). Los reportes anatomopatológicos del momento de la disección ilioinguinal fueron revisados; los índices registrados incluyeron: número total y número de ganglios linfáticos metastásicos, grupos de ganglios linfáticos involucrados (inguinal/pelviano) y la presencia de enfermedad extracapsular (positiva/negativa). Los pacientes fueron estadificados al momento de la revisión, de acuerdo con el sistema AJCC (7º edición) [11].
Para la estadificación, se llevó a cabo una TC de tórax, abdomen y pelvis, con contraste endovenoso, a menos que estuviera contraindicado. Los hallazgos de la TC fueron reportados por un radiólogo experimentado y revisados en una reunión multidisciplinaria, cuando estuvo disponible. Se consideró un hallazgo sospechoso en la TC, una linfadenopatía de al menos 1 cm, o asimetría en las regiones ganglionares linfáticas pelvianas.
Los datos del seguimiento estuvieron disponibles hasta enero de 2012. Los resultados registrados fueron: sitio y momento de la primera y de las ulteriores recidivas, uso de tratamiento médico, sobrevida libre de enfermedad (SLE) y sobrevida global. La recidiva fue clasificada como local/en tránsito, cuenca ganglionar o distante. Las recidivas fueron definidas por la sospecha clínica, hallazgos radiológicos y resultados anatomopatológicos, durante el seguimiento alejado. La recidiva en la cuenca ganglionar fue definida como enfermedad recurrente, afectando la cuenca ganglionar inguinal o pelviana ipsilateral tratada quirúrgicamente, y la distante, si la enfermedad metastásica se desarrolló por encima del nivel de la bifurcación ilíaca. Se registró el momento del último control alejado o de la muerte. La SLE fue definida como el tiempo desde la cirugía hasta cualquier recidiva, o hasta el último control libre de enfermedad. La sobrevida global fue definida desde el momento de la cirugía hasta la muerte por cualquier causa, o el último control de seguimiento.
Técnica quirúrgica
La disección ilioinguinal fue llevada a cabo como una técnica estándar por uno de los tres autores sénior. Los contenidos del triángulo femoral fueron disecados en bloque, los vasos femorales esqueletizados y el canal femoral limpiado. La pelvis fue accedida por separación muscular, abordaje preperitoneal a la fosa ilíaca, preservando el ligamento inguinal (Fig. 1a). Los vasos ilíacos externos fueron esqueletizados hasta la bifurcación ilíaca y la pared lateral de la pelvis (fosa obturatriz) limpiada por detrás de la vena ilíaca externa y por debajo del nervio obturador (Fig. 1b). Los drenajes fueron colocados en la pelvis y la ingle, la pared abdominal fue cerrada en dos planos y la piel de manera estándar.
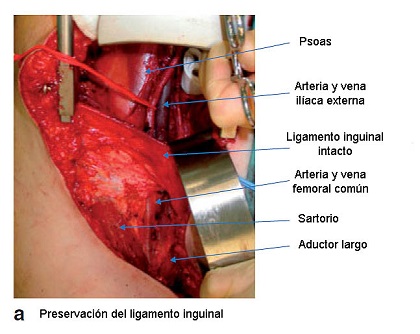
FIGURA 1a: Técnica de la disección ganglionar linfática ilioinguinal con preservación de ligamento inguinal
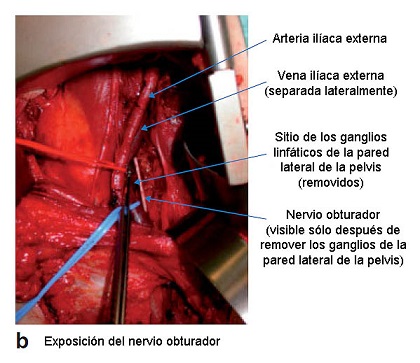
FIGURA 1b; Exposición del nervio obturador siguiendo a la remoción de los ganglios linfáticos de la pared lateral de la pelvis
Tratamiento médico
Todos los pacientes fueron manejados en un escenario multidisciplinario y no se usó terapia adyuvante de rutina. El tratamiento postoperatorio fue ofrecido en el escenario de un ensayo clínico, si estaba disponible al momento de la cirugía.
Análisis estadístico
Las curvas quirúrgicas fueron calculadas utilizando el método de Kaplan-Meier y fueron comparadas por medias de la prueba de log rank. El análisis de regresión lineal fue realizado para explorar la relación entre el número de ganglios linfáticos inguinales y pelvianos. El análisis de la regresión proporcional de Cox fue usado para identificar la significación pronóstica de variables potenciales clinicopatológicas. La significación estadística fue definida como una P < 0,050. El análisis estadístico fue efectuado usando el programa SPSS, versión 21 (IBM, Armonk, New York, EEUU).
Resultados
Se identificó un total de 119 pacientes con melanoma cutáneo en estadio III o melanoma con un primario desconocido. Seis pacientes fueron perdidos del seguimiento después de la cirugía y los restantes 113 fueron incluidos en al análisis final. Dado que la cirugía para el melanoma primario y la anatomía patológica fueron realizadas fuera, en otra institución, la tasa de mitosis y la presencia o ausencia de ulceración en el tumor primario, no estuvieron disponibles para revisión en la mayoría de los casos y, por lo tanto, no fueron incluidas en el análisis. Diez pacientes fueron sometidos a biopsia ganglionar linfática a cielo abierto antes de ser derivados, para el diagnóstico de metástasis en los ganglios linfáticos inguinales. Ninguno de los pacientes sometidos a cirugía tuvo una BGC positiva; no obstante, 3 pacientes se presentaron con metástasis ganglionar inguinal palpable después de una BGC previa, a los 10, 12 y 28 meses después del diagnóstico inicial de melanoma. El tiempo medio desde el diagnóstico de melanoma primario hasta la disección ilioinguinal fue de 10 meses (rango, 0-363).
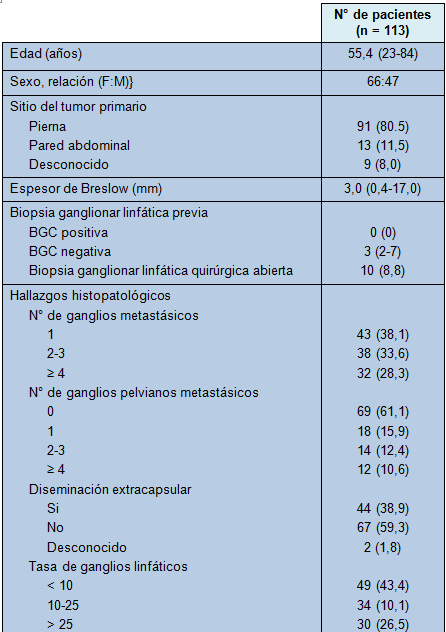
Treinta y cuatro pacientes (30,1%) fueron derivados para disección ilioinguinal con ganglios inguinales metastásicos palpables, dentro de las 6 semanas de su primera presentación con melanoma primario y 36 (31,9%) se presentaron más de 2 años después del diagnóstico inicial de melanoma. Las características de los pacientes se muestran en la Tabla 1.
• TABLA 1: Características de los pacientes y hallazgos histopatológicos
Compromiso ganglionar linfático
En la histología final, se halló una mediana de 5 (rango, 2-25) ganglios linfáticos pelvianos metastásicos en 44 pacientes (38,9%). Los pacientes con ganglios pelvianos metastásicos tuvieron una mediana de 2 (rango, 1-15) ganglios inguinales metastásicos. Los restantes 69 pacientes sin metástasis ganglionar pelviana, tuvieron una mediana de 1 (rango, 1-7) ganglios inguinales metastásicos. Se vio diseminación extracapsular del melanoma en 44 pacientes (38,9%). La mediana del número de ganglios linfáticos removidos fue de 18 (rango, 3-36). Se reportó un ganglio de Cloquet positivo en 6 pacientes, todos los cuales tenían ganglios pelvianos metastásicos y 2 o más ganglios inguinales metastásicos.
Imágenes preoperatorias
La TC de tórax, abdomen y pelvis fue realizada como procedimiento de comienzo en 103 pacientes. Diez pacientes no tuvieron una TC y fueron sometidos a estadificación preoperatoria con ecografía abdominal y radiografía directa de tórax. Un paciente tuvo una tomografía por emisión de positrones (TEP) junto con la TC.
Dieciséis pacientes (14,2%) tuvieron ganglios pelvianos metastásicos que no fueron detectados en la TC. A pesar de la TC negativa, 6 pacientes (5,3%) tenían un único ganglio inguinal metastásico con ganglios pelvianos metastásicos. La TC tuvo una sensibilidad del 57,9%, una especificidad del 89,2%, un valor predictivo positivo de 75,9% y un valor predictivo negativo de 78,4%, en la detección de ganglios linfáticos pelvianos metastásicos, confirmados posteriormente por histología.
Predictores de metástasis en los ganglios linfáticos pelvianos
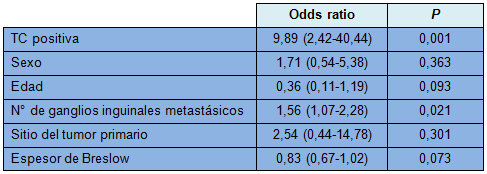
La regresión logística univariable y multivariable mostró que el número de ganglios inguinales metastásicos y los hallazgos sospechosos en la TC estuvieron, ambos, significativamente asociados con los ganglios pelvianos metastásicos (Tabla 2). No se halló una asociación significativa con la edad (50 años o más), el espesor de Breslow, sexo o sitio del tumor primario.
• TABLA 2: Análisis multivariable de los predictores de ganglios pelvianos metastásicos
Seguimiento y patrones de recidiva
La mediana del seguimiento alejado fue de 31 (rango 1-151) meses. Después de la disección ilioinguinal, la mediana del tiempo hasta la primera recidiva fue de 16 (rango, 1-145) meses. La primera recidiva fue local o enfermedad en tránsito, en nueve pacientes (8,0%), en la cuenca ganglionar en siete (6,2%) y a distancia en 51 (45,1%). Durante todo el período de seguimiento alejado, 13 pacientes (11,5%) desarrollaron recidiva en la cuenca ganglionar. Dos de esos pacientes tuvieron control de la enfermedad después de una cirugía ulterior y 5 después de radioterapia.
Durante el seguimiento, 37 pacientes (32,7%) recibieron terapia médica, que incluyó dacarbacina en 21 pacientes e interferón en seis. Los pacientes restantes recibieron un número de agentes diferentes en el contexto de ensayos clínicos, incluyendo terapia con vacunas, bevacizumab y otras terapias sistémicas.
Sobrevida
A la finalización del estudio, 54 pacientes (47,8%) estaba vivos; 57 (50,4%) habían fallecido por el melanoma y 2 (1,8%) por causas no relacionadas.
La SLE a 5 años fue de 49% (95% intervalo de confianza, 37 a 61) para los pacientes con ganglios inguinales metastásicos solamente y de 21% (7 a 35) para aquellos con ganglios metastásicos inguinales y pelvianos (P = 0,001). Las tasas de sobrevida global a 5 años fueron de 51% (37 a 65) y 28% (12 a 44), respectivamente (P = 0,002).
El análisis de sobrevida por el número total de ganglios linfáticos metastásicos, mostró que la SLE a 5 años fue de 59% (43 a 75) para los pacientes con un ganglio metastásico, 37% (21 a 53) para aquellos con dos o tres ganglios metastásicos y 12% (0 a 26) para los pacientes con cuatro o más ganglios metastásicos (P < 0,001). Las tasas respectivas de sobrevida global a los 5 años fueron 58% (42 a 76), 43% (23 a 63) y 17% (2 a 34) (P = 0,002).
El análisis de sobrevida por el número de ganglios pelvianos metastásicos, mostró que la SLE a 5 años fue de 26% (3 a 50) para los pacientes con un ganglio metastásico, 23% (0 a 47) para los pacientes con dos o tres ganglios metastásicos y 10% (0 a 28) para aquellos con cuatro o más ganglios metastásicos (P = 0,002). Los estimados de Kaplan-Meier para la sobrevida global a 5 años, fueron de 26% (1 a 52), 26% (1 a 52) y 34% (5 a 63), respectivamente.
El análisis de regresión proporcional de Cox reveló que la diseminación extracapsular fue un predictor significativo tanto para la SLE como para la sobrevida global. El número de ganglios metastásicos pelvianos fue un predictor significativo para la SLE pero no para la sobrevida global (Tabla 3)
Discusión
La elección entre disección ganglionar linfática inguinal e ilioinguinal sigue siendo controversial, a causa de los resultados conflictivos de sobrevida reportados. La tasa de sobrevida global a los 5 años después de la disección de los ganglios linfáticos pelvianos, varía desde el 3% al 42% [10,12-20]. Esa conflictiva evidencia cuestiona si hay algún beneficio en efectuar la disección ilioinguinal sobre la disección inguinal, llevando a algunos autores a considerar a los ganglios pelvianos metastásicos como enfermedad sistémica o en estadio IV, mientras que otros han considerado que refleja una enfermedad regional o en estadio III [18.19]. Las razones para esas amplias diferencias en la sobrevida no están claras; no obstante, dada la naturaleza retrospectiva de esas series, pueden resaltarse algunas limitaciones. Varios de los estudios con los resultados más pobres incluyeron pacientes tratados en las décadas de 1970 y 1980, cuando las modalidades de imágenes modernas (tal como la TC) no estaba disponibles para la estadificación, significando que los pacientes con enfermedad metastásica no identificada, pudieron ser incluidos inapropiadamente en los análisis, resultando en un desvío hacia los resultados negativos. Una limitación adicional para la comparación de resultados entre las series, está relacionada con las diferentes indicaciones para la cirugía; un número de estudios incluyó a pacientes que fueron sometidos a disección ilioinguinal por indicaciones tanto profilácticas como terapéuticas.
A causa de esas limitaciones y de la heterogeneidad inherente de las series quirúrgicas, la comparación de los resultados operatorios puede ser difícil y abierta a desvíos. Una manera parcial de contrarrestar eso es definir indicadores de calidad. Spillane y col. [21], han argumentado que la adecuación de la cirugía ganglionar linfática puede ser definida por los patrones de recolección de ganglios linfáticos, con una media sugerida de 14, como un estándar para la disección ilioinguinal. No obstante, los patrones de recolección de ganglios linfáticos, por si solos, no pueden explicar las diferencias en la sobrevida global en las series publicadas. Van der Ploeg y col. [10], reportaron una serie en donde una mediana de 15 ganglios linfáticos inguinales fue removida, mientras que una mediana de 20 ganglios linfáticos fue disecada en el estudio de Badgwell y col. [19]; aunque esos estudios tienen un patrón similar de recolección de ganglios linfáticos, hubo una gran diferencia en la sobrevida global a 5 años (12% vs 42%).
En la serie presente, los pacientes con ganglios metastásicos inguinales y pelvianos tuvieron una tasa de sobrevida global a 5 años del 28%, comparado con el 51% para aquellos con compromiso ganglionar inguinal solamente. Consistente con la diferencia observada en la sobrevida, los pacientes con ganglios metastásicos inguinales y pelvianos, tuvieron una mediana de 5 ganglios metastásicos, comparada con una mediana de 1 ganglio entre aquellos sin ganglios pelvianos metastásicos. Aunque un número mayor de ganglios metastásicos indicó una peor sobrevida, como se esperaba, los estimados de sobrevida global no fueron afectados por el número de ganglios pelvianos metastásicos; hubo sobrevivientes a largo plazo entre los pacientes con cuatro o más ganglios pelvianos metastásicos.
La cuestión sobre si existe alguna diferencia en la sobrevida entre la disección inguinal e ilioinguinal, no puede ser abordada por esta serie, porque no hubo un grupo apareado de pacientes de control que fuera sometido sólo a disección inguinal. Sin embargo, esos resultados apoyan la visión de que las metástasis ganglionares pelvianas tienen importancia pronóstica, que puede ser considerada como enfermedad en estadio III y que la sobrevida a largo plazo puede ser alcanzada en un número sustancial de pacientes, después de la disección ilioinguinal [22].
Esta serie ha resaltado que el diagnóstico preoperatorio de metástasis pelviana sigue siendo dificultoso. Se encontró que un resultado positivo en la TC puede ser un predictor significativo de ganglios pelvianos metastásicos y que la TC es esencial para excluir enfermedad metastásica distante. La TC es una prueba específica y útil cuando se recomienda la disección ilioinguinal por un resultado positivo, pero su uso está limitado por su sensibilidad [9,19,23]. Una limitación de esta serie es el uso restringido de la TEP como parte de la evaluación clínica. La TEP es más sensible que la TC para detectar enfermedad a distancia en pacientes con metástasis ganglionar palpable, pero no se ha encontrado que tenga una gran sensibilidad para detectar metástasis ganglionares adicionales [24,25]. Con un uso más amplio de la TEP, es probable que se hubiera identificado enfermedad en estadio IV de bajo volumen, en un número de pacientes, llevando a su exclusión del análisis, lo que probablemente habría mejorado los resultados de sobrevida en los pacientes con melanoma en estadio III genuino.
La desventaja de ofrecer la disección ilioinguinal de rutina, es que un número sustancial de pacientes se sometería a una disección pelviana sin ganglios pélvicos metastásicos. Esto es de particular preocupación si hay diferencia en la morbilidad entre la disección inguinal y la ilioinguinal, como fue demostrado por un aumento en la incidencia de linfedema, en pacientes sometidos a disección ilioinguinal, comparada con la inguinal [10]. Por otro lado, varios autores [10,19,23,26] han argumentado que la morbilidad de la disección ilioinguinal se debe a complicaciones de la herida en la ingle, que también ocurren en la disección inguinal. El Multicenter Selective Lymphadenectomy Trial (MSLT I) [27], mostró un aumento significativo en la tasa de linfedema, en los pacientes sometidos a disección ganglionar linfática por metástasis ganglionar palpable, comparado con aquellos sometidos a disección debido a una BGC positiva; pero ausencia diferencias en las tasas de linfedema, entre la disección inguinal y la ilioinguinal, para cada una de las indicaciones. Dado que el presente estudio fue retrospectivo, no fue posible recolectar datos precisos de morbilidad a largo plazo. Por lo tanto, se requiere evidencia adicional de estudios prospectivos para abordar ulteriormente esa importante cuestión.
En la aplicación de estos resultados a la población contemporánea, se podría sugerir que los presentes datos son anacrónicos, debido al uso amplio de la BGC en la práctica actual. Si más pacientes son diagnosticados y tratados por metástasis ganglionares linfáticas, clínicamente ocultas al momento del diagnóstico del melanoma, es esperable que el número de los que se presentarán con enfermedad ganglionar linfática palpable durante el seguimiento, disminuya. Utilizando el mes de enero de 2009 como un punto arbitrario en el que el uso de la BGC se hizo amplia, basado en datos del RU [7], el número de pacientes sometido a disección ilioinguinal por enfermedad palpable no ha caído, con 25 pacientes en la presente serie sometidos a cirugía entre 2009 y 2010. El momento de la presentación de la metástasis ganglionar inguinal palpable ha continuado variando, yendo desde el momento del diagnóstico de melanoma, hasta durante el seguimiento alejado.
También hay una tasa de falsos negativos asociada con la BGC, de entre un 4% y un 38% [28,29]. Eso se reflejó en 3 pacientes en la presente serie, que se presentaron con metástasis ganglionar inguinal palpable después de una BGC previa negativa. Dado esos hallazgos, y que algunos pacientes presentarán enfermedad palpable al momento del diagnóstico, un número sustancial de pacientes continuará presentándose con enfermedad palpable, para los que esta serie tiene relevancia.
Se ha demostrado en este estudio que los pacientes con ganglios pelvianos metastásicos pueden lograr un buen control de las cuencas ganglionares con la disección ilioinguinal y que un número sustancial puede lograr sobrevida a largo plazo. Los ganglios pelvianos metastásicos pueden ser considerados como una enfermedad ganglionar avanzada y los presentes resultados apoyan la visión de que deberían ser clasificados como estadio III y no como melanoma sistémico o estadio IV, siendo la sobrevida concordante con la enfermedad en estadio III avanzado [22]. Avances recientes en el tratamiento sistémico del melanoma con proteínas-quinasas activadas por mitógenos (MEK) e inhibidores BRAF, y su evaluación actual para el tratamiento adyuvante del melanoma en estadio III, ofrecen el potencial para futuras mejoras en la sobrevida de esos pacientes [30,31]. Dado que los ganglios pelvianos metastásicos pueden ser difíciles de diagnosticar antes de la cirugía y son comunes, la disección ilioinguinal no debería reservarse sólo para aquellos con imágenes sospechosas. Se requieren ensayos prospectivos para evaluar si hay alguna diferencia en la sobrevida después de la disección ilioinguinal versus la inguinal, para los pacientes con metástasis ganglionares palpables de melanoma [32]. Hasta que esté disponible evidencia adicional, cualquier paciente que se presente con metástasis inguinal palpable debería ser considerado para la disección ilioinguinal.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi