Los cambios cutáneos en el embarazo pueden dividirse en psicológicos (box 1), dermatosis específicas del embarazo y otras enfermedades de piel comunes del embarazo.
| Box 1 Cambios fisiológicos de la piel en el embarazo. • Hiperpigmentación—línea nigra, areola, melasma, nevo, melanosis vulvar. • Estrías—incremento en el tercer trimestre. • Prurito gravídico—común en el primer y segundo trimestre (afecta 1 en 5 mujeres). • Cambios pelo —efluvio telógeno (post parto). • Cambios ungueales—cresta, onicolisis distal, melanoniquia longitudinal. • Cambios vasculares—telangectasia, varicosidades, granulomas piógenos, hemangiomas, edema periférico. • Glándulas ecrinas—actividad incrementada (incremento del sudor). • Glándulas apócrinas—actividad reducida (sudor y secreción apócrina reducida). • Glándulas sebáceas—actividad incrementada (en el tercer trimestre). • Sistema inmune—cambio de perfil Th 1 a Th2. |
Aproximadamente el 50% de las mujeres presentan una exacerbación de enfermedades cutáneas inflamatorias comunes (eccema, psoriasis, acné, rosácea) o infección de la piel. Cerca del 30-50% de las mujeres presentan una dermatosis específica del embarazo (penfigoide gestationis, erupción polimorfa del embarazo, o erupción atópica del embarazo). El embarazo causa manejos específicos, y existe confusión si los tratamientos pueden usarse en el embarazo. En casi 1 de 5 embarazos normales puede ocurrir prurito (prurito psicológico) pero también es el síntoma presente en varias dermatosis del embarazo (box 2).
| Box 2 Causas de prurito en el embarazo Rash cutáneo presente • Erupción atópica del embarazo • Erupción polimorfa del embarazo • Penfigoide gestacional • Escabiosis • Urticaria • Erupciones por drogas • Alergia Rash de piel ausente • Colestasis intrahepática del embarazo • Exacerbación de enfermedad hepática subyacente, ej cirrosis biliar primaria o enfermedad atópica de la infancia |
Esta revisión focaliza en las presentaciones clínicas de enfermedades cutáneas comunes del embarazo, diagnóstico y evaluación de los tratamientos más seguros y apropiados.
¿Por qué las enfermedades de piel son comunes en el embarazo?.
Durante el embarazo para prevenir la expulsión del feto, ocurren cambios del sistema immune de la mujer, con un cambio de un perfil predominantemente Th1 a perfil Th2. Esta transición cambia las citoquinas que se producen por la placenta, por lo que los niveles de interleuquina 12 e interferón gamma se reducen y se incrementan los niveles de interleuquinas 4 y 10.
Estos cambios influencian la susceptibilidad de la mujer a las enfermedades cutáneas, incrementando el riesgo de enfermedad autoinmune y reduciendo la inmunidad mediada por células (incrementando el riesgo de infecciones cutáneas). Las enfermedades como psoriasis dependientes de la respuesta Th1 tienden a mejorar, mientras que los dependientes de la respuesta Th2, como el eccema atópico y lupus eritematoso sistémico, pueden exacerbarse.
¿Cuáles son las dermatosis específicas del embarazo?.
Representan un grupo heterogéneo de dermatosis inflamatorias severamente pruriginosas asociadas exclusivamente con el embarazo o el periodo postparto inmediato. Estas dermatosis se han reclasificado recientemente. La erupción atópica del embarazo, un nuevo término, describe una enfermedad compleja que incluye mujeres con un diagnóstico de eccema atópico en el embarazo, prúrigo del embarazo y foliculitis pruriginosa del embarazo. Un estudio grande retrospectivo de mujeres embarazadas con prurito mostró una superposición considerable tanto clínica como histológicamente entre estas dos entidades (50% de la cohorte).
El prurito asociado con erupción polimorfa y atópica del embarazo es angustiante para la madre, pero el penfigoide gestationis puede asociarse a prematurez y bebes pequeños, y la colestasis intrahepática del embarazo incrementa el riesgo de distrés fetal, prematurez y muerte fetal.
El prurito en la colestasis intrahepática del embarazo es generalmente nocturno y afecta las palmas y plantas (a diferencia del prurito psicológico). En pacientes con prurito y ausencia de lesiones cutáneas salvo escoriaciones es importante excluir el diagnóstico de colestasis intrahepática del embarazo descartando la determinación clínica de signos de enfermedad hepática y realizar tests de función hepática.
Esta revisión se concentra en las otras tres condiciones no tomando en cuenta la colestasis intrahepática del embarazo.
Penfigoide gestacional:
Es una enfermedad rara, autolimitada que principalmente se presenta tarde el embarazo pero puede ocurrir en cualquier trimeste. Su incidencia varía de 1 en 2000 a 1 en 50.000-60.000 embarazos, dependiendo de la prevalencia de haplotipos HLA DR3 y DR4.
El complemento circulante se fija a anticuerpos IgG que se une a una proteína de 180 kDa, BP-180 o antígeno 2 del penfigoide ampollar, en hemidesmosomas de la zona de la membrana basal, ocasionando daño tisular y formación de ampollas. Estos anticuerpos pueden detectarse por inmunofluorescencia directa de piel perilesional como así también por la inmnofluorescencia indirecta en suero en el 30-100% de los casos. El penfigoide gestacional se presenta con intenso prurito seguido de pápulas urticarianas y placas, que típicamente se desarrollan en abdomen y más comúnmente en región umbilical. Las lesiones pueden involucrar el cuerpo entero y generalmente progresa a ampollas tensas. La mejoría en el embarazo puede continuar con un brote postparto (75% de los casos) y luego las lesiones generalmente resuelven en semanas a meses.
La recurrencia puede ocurrir con la menstruación y anticonceptivos hormonales y puede repetirse en embarazos siguientes.
Existe incremento de la prematurez y bebés de bajo peso, que se correlaciona con la severidad de la enfermedad, representado por el inicio temprano de formación de ampollas. Como resultado de una transferencia pasiva de anticuerpos de la madre al feto, casi el 10% de los recién nacidos puede desarrollar lesiones cutáneas leves, que pueden resolver espontáneamente en días a semanas.
Erupción polimorfa del embarazo
Generalmente afecta a las primigrávidas en las últimas semanas de embarazo o inmediatamente post parto. Ocurre en casi 1 de 160 a 1 en 200 embarazos. Se la ha relacionado con peso excesivo y embarazos múltiples (fig 1). La patogenia de la enfermedad permanece poco clara, aunque teorías incluyen distensión abdominal y factores hormonales e inmunológicos.

Fig 1 Erupción polimorfa del embarazo en abdomen y pecho de una mujer con embarazo de trillizos de 34 semanas de gestación y cuatro semanas luego del parto y tratamiento con prednisolona.
La erupción polimorfa del embarazo comienza en las estrías de distensión del abdomen, con pápulas severamente pruriginosas que coalescen en placas, extendiéndose a glúteos y muslos y en casos severos se generaliza. A diferencia del pénfigoide gestaticional, la región umbilical típicamente está respetada (fig 2).
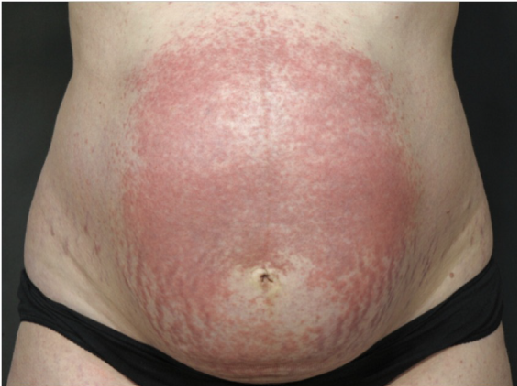
Fig 2 Eritema difuso y respeto de la región umbilical en mujer con erupción polimorfa del embarazo.
Las lesiones se hacen más polimorfas, con pequeñas vesículas, extendida con eritema no urticariano, y lesiones eccematosas. No se afecta la madre ni el feto. Las lesiones son auto limitadas, generalmente resolviendo a las 4-6 semanas, independientemente del parto y la recurrencia es inusual, excepto en embarazos múltiples.
Erupción atópica del embarazo:
La erupción atópica del embarazo es la dermatosis más común del embarazo, correspondiendo al 50% de los pacientes de los pacientes atendidos en una clínica de embarazo. Incluye a las lesiones eccematosas o papulares en pacientes con antecedentes de atopía y generalmente se desarrolla en estadío temprano del embarazo, en el 75% de los casos antes del tercer trimestre. Se piensa que la erupción atópica del embarazo es gatillada por la respuesta inmuneTh 2 en el embarazo.
Cerca del 20% de las mujeres experiencian una exacerbación del eccema preexistente en el embarazo, mientras que el 80% experimentan cambios atópicos la primera vez o luego de una larga remisión (por ejemplo desde la niñez). De estos, cerca de dos tercios presentan cambios eccematosos extensos (llamados erupción atópica tipo E del embarazo) afectando sitios típicos de atopía como la cara, cuello, superficies flexoras de brazos y piernas, mientras que un tercio tienen lesiones papulares (erupción atópica tipo P del embarazo).
Las lesiones papulares incluyen pequeñas pápulas diseminadas en tronco y extremidades, como así también nódulos de prúrigo típicos, la mayoría localizados en tibia y brazos. La sequedad severa de la piel es una clave importante. El pronóstico materno es bueno aún en casos severos, ya que las lesiones cutáneas generalmente responden rápido al tratamiento, es común la recurrencia en embarazos siguientes debido a los antecedentes de atopía. El feto no se afecta pero presenta un incremento del riesgo de enfermedad cutánea de atopía en la infancia.
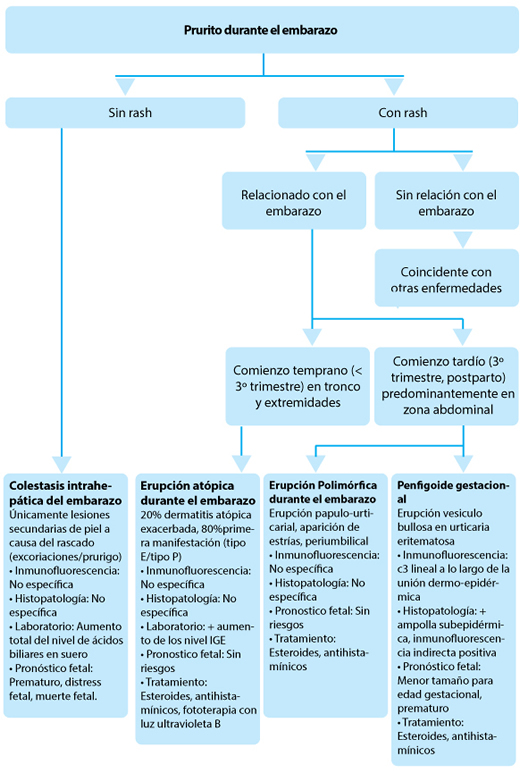
Algorritmo en el enfoque de las dermatosis específicas del embarazo
Un estudio retrospectivo de pacientes mostró diferencias importantes que son útiles para el diagnóstico diferencial. El algorritmo de la figura 3 puede facilitar la discriminación entre varias dermatosis pruriginosas del embarazo y destaca su apropiada investigación y manejo.
¿Cómo se tratan las dermatosis específicas del embarazo?.
El tratamiento de las dermatosis específicas del embarazo depende del estadío y severidad de la enfermedad y se enfoca a controlar el prurito y las lesiones cutáneas. En todos los casos el tratamiento con corticoides, tópicos y sistémicos, y los antihistamínicos sistémicos pueden ser efectivos. En el caso de penfigoide gestacional leve los corticoides tópicos con o sin antihistamínicos orales pueden ser efectivos. En otros casos el penfigoide gestacional generalmente requiere de corticoides sistémicos (prednisolona, en dosis de 0.5-1 mg/kg/día). Cuando la enfermedad mejora, la dosis generalmente puede reducirse, pero debería incrementarse a tiempo para prevenir los brotes comunes que ocurren en el parto. Los casos severos o que no responden a corticoides sistémicos pueden beneficiarse con otros agentes (metilprednisolona pulsada o inmunoglobulinas intravenosas, box 3)
| Box 3 Tratamiento de dermatosis específicas del embarazo. Penfigoide gestacional Estadío preampollar • Corticoides tópicos potentes • Emolientes Estadío ampollar • Corticoides sistémicos (prednisolona 0.5-1.0 mg/kg diarios) Casos refractarios • Inmunoféresis • Metilprednisolona pulsado • Inmunoglobulina intravenosa Erupción polimorfa del embarazo • Corticoides tópicos de potencia moderada. • Emolientes • Antihistamínicos sistémicos Casos severos: • Corticoides sistémicos (prednisolona) Erupción atópica del embarazo • Emolientes con o sin aditivos antipruriginosos (mentol, polidocanol, urea) • Corticoides tópicos de leve a moderada potencia • Antihistamínicos sistémicos Casos severos • Corticoides sistémicos • Fototerapia luz ultravioleta B Infecciones secundarias • Bacterianas Antibióticos sistémicos (penicilina, cefalosporinas), antibióticos tópicos (mupirocina, ácido fusídico) • Herpes simplex virus Aciclovir sistémico Manejo bajo supervisión del especialista |
Luego del parto, si es necesario, puede administrarse todo el rango de tratamiento inmunosupresor. En la erupción polimorfa del embarazo, el tratamiento sintomático con corticoides tópicos con o sin antihistamínicos es generalmente suficiente para controlar el prurito y las lesiones cutáneas. En casos generalizados severos, puede ser necesario un curso corto de corticoides sistémicos (prednisolona, 40-60 mg/día, por pocos días, y disminuir la dosis).
En la erupción atópica del embarazo, el tratamiento básico junto con corticoides tópicos por varios días generalmente ocasiona rápida mejoría de las lesiones de piel. Los casos severos pueden requerir de un curso corto de corticoides sistémicos y antihistamínicos; las sobreinfecciones bacterianas y virales necesitan tratarse adecuadamente (box 3) y la fototerapia con UVB de banda angosta es una herramienta adicional que puede utilizarse bajo supervisión del especialista, particularmente para casos severos en embarazos tempranos.
¿Cuáles son otras enfermedades cutáneas comunes en el embarazo?.
Enfermedades inflamatorias de la piel.
Psoriasis vulgar:
El embarazo tiene un efecto variable en la psoriasis. Los pacientes típicamente mejoran debido a los cambios en la inmunidad, aunque en el 10-20% de las mujeres con psoriasis pueden empeorar y requerir un tratamiento avanzado/complejo.
Existe una enfermedad severa amenazante para la vida, una forma de psoriasis pustulosa generalizada que requiere de tratamiento sistémico. Un estudio Taiwanese mostró un riesgo incrementado en mujeres con psoriasis severa dando a luz infantes de bajo peso al nacer, mientras que la psoriasis leve no se asoció con un exceso de riesgo de resultados adversos al nacimiento.
El impétigo herpetiforme se piensa que es una variante severa de psoriasis pustulosa, y continúa el debate sobre si debe considerarse como una enfermedad separada.
Típicamente se presenta como una erupción pustular flexural asociada con fiebre, tetania e hipocalcemia.
La recurrencia es característica en embarazos sucesivos, con inicio más temprano e incremento de la severidad.
Se pueden utilizar corticoides tópicos para el tratamiento de la psoriasis en el embarazo (calcipotriol para enfermedad localizada). No hay estudios que demuestren toxicidad prenatal. El tratamiento preferido para psoriasis leve es con emolientes y corticoides tópicos. Los casos de psoriasis severa pueden tratarse efectivamente con prednisolona y fototerapia con UVB de banda angosta. La luz ultravioleta debería usarse de preferencia con respecto a PUVA y deben evitarse drogas sistémicas como el metotrexate, hidroxiurea, y acitretin ya que son teratogénicos.
La ciclosporina y los biológicos (inhibidores del factor de necrosis tumoral alfa) pueden utilizarse bajo supervisión para enfermedad más severa.
Acné vulgar:
Generalmente mejora en embarazos tempranos pero empeora en el tercer trimestre cuando los niveles maternales de andrógenos se incrementan. El acné vulgar leve puede tratarse con tratamientos tópicos como peróxido de benzoilo o ácido azelaico. Los retinoides tópicos o sistémicos son teratogénicos y deben evitarse. La eritromicina oral sería el tratamiento antibiótico de primera línea para acné vulgar o acné rosácea en embarazo luego del primer trimestre. Dos estudios Suecos mostraron un incremento de riesgo de defectos cardiovasculares (1.8%) (defectos atriales y del septo ventricular) en neonatos de mujeres embarazadas que recibieron eritromicina en el embarazo temprano. En estos estudios no está claro si estos defectos cardíacos se relacionaron con factores confundidores (como enfermedad subyacente) o un verdadero efecto de la droga.
La azitromicina y la claritromicina son los tratamientos preferidos en el primer trimestre. El estolato de eritromicina ha demostrado causar hepatotoxicidad, por lo que esta sal debería evitarse durante el embarazo. La fototerapia UVB de banda angosta puede usarse como tratamiento de segunda línea para acné vulgar.
El acné conglobata severo puede requerir tratamiento con corticoides sistémicos en combinación con antibióticos orales. El acné neonatorum puede ocurrir como resultado de una transferencia pasiva de andrógenos maternos a través de la placenta durante el tercer trimestre.
Acné rosácea:
El acné rosácea empeora durante el embarazo y puede requerir de tratamiento sistémico. Puede utilizarse el ácido azelaico tópico y metronidazol para enfermedad leve. Deben evitarse altas dosis de metronidazol durante el embarazo. Deben evitarse las tetraciclinas orales por su efecto en el desarrollo de huesos fetales y dientes.
Pitiriasis rosada:
Es una enfermedad de la piel que se puede presentar durante el embarazo y puede subdiagnosticarse como psoriasis guttata o tinea corporis. Clásicamente se presenta como placas ovales escamosas en el tronco, generalmente precedidas por una “placa heráldica”. Se ha asociado con infección por herpesvirus humano tipo 6. Un estudio previo de 38 mujeres presentaron pitiriasis rosada en el embarazo asociada con infección por herpes virus humano tipo 6 activo mostró que nueve partos fueron pretérmino y cinco abortos.
El tratamiento es conservador ya que rash mejora en pocas semanas en la mayoría de los casos.
Urticaria:
La urticaria se presenta comúnmente durante el embarazo y puede similar otras dermatosis del embarazo, particularmente la fase preampollar del penfigoide gestacional o erupción polimorfa del embarazo. Los antihistamínicos orales son el tratamiento de elección. La clorfehiramina es segura y debería ser el tratamiento de elección en el primer trimestre.
Eritema nodoso:
El eritema nodoso es una inflamación reactiva de la dermis y tejido subcutáneo, secundaria a una amplia variedad de condiciones subyacentes. El embarazo puede gatillar esta erupción, que se presenta como nódulos eritematosos dolorosos o placas en la parte anterior de las piernas. Generalmente presentan fiebre, malestar general, y artralgias y la erupción dura 6-8 semamas. Se requiere tratamiento de soporte-descanso, elevación de la pierna afectada, analgesia, el vendaje puede ayudar a aliviar los síntomas.
Los casos mas severos o resistentes pueden justificar un curso corto de corticoides orales.
Infecciones cutáneas e infestaciones
Herpes simples virus
La infección herpética primaria (virus herpes simple 1 o 2) ocurre en el 2% de los embarazos y generalmente es más severo que en las mujeres no embarazadas. La infección genital primaria o recurrente por virus herpes simple es una indicación de cesárea y de tratamiento con drogas. El aciclovir sistémico es seguro en el embarazo y se ha utilizado extensamente sin efectos adversos. Tres estudios en animales no mostraron efectos teratogénicos. Puede usarse el tratamiento profiláctico con aciclovir desde la semana 36 de gestación en mujeres con herpes genital recurrente. Se indica el tratamiento endovenoso para la infección diseminada amenazante para la vida para reducir la mortalidad materna y fetal. El aciclovir se ha usado más frecuentemente en humanos comparado con agentes antivirales similares (valaciclovir y famciclovir) durante el embarazo y por lo tanto es el tratamiento preferido.
Virus Varicela Zóster:
El Herpes zóster en el embarazo (reactivación de infección por virus de varicela zóster) no se asocia con viremia y no pone en riesgo al feto (fig 4). La infección primaria (varicela) ocurre en 5 de 10000 embarazos y puede poner a la madre y al feto en riesgo (neumonia y encefalitis). La infección durante las semanas 1-20 puede ocasionar síndrome de varicela fetal en el 1-2% de los embarazos, con defectos neurológicos y del crecimiento.
La inmunización pasiva con inmunoglobulina para varicela zóster a madres seronegativas en las 72 hs luego de la exposición al virus puede prevenir o aminorar la infección materna. Las mujeres con varicela confirmada deben tratarse tempranamente con aciclovir oral o intravenoso para prevenir neumonía u otras complicaciones. Se utilizan altas dosis de aciclovir para tratar varicela en los neonatos.
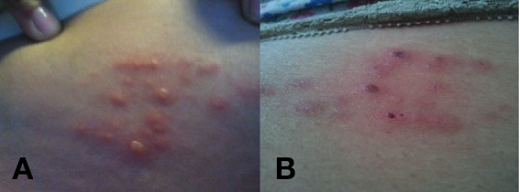
Fig 4 Infección por Herpes Zóster en tronco en embarazada (36 semanas de gestación).
Escabiosis:
La infestación por escabiosis (Sarcoptes scabiei) es común durante el embarazo. El tratamiento preferido es la permetrina tópica al 5%, en mujeres embarazadas en United Kingdom y Estados Unidos. La permetrina al 5% es altamente efectiva en tratar escabiosis, con absorción sistémica de menos del 2% de la dosis y sin efectos adversos conocidos. El tratamiento de segunda línea es el benzoato de benzoilo al 25%. El tratamiento debe repetirse a la semana para eliminar los huevos y ácaros persistentes y debe tratarse a los contactos cercanos.
Se puede necesitar antihistamínicos y corticoides tópicos para tratarla dermatitis irritante que a veces ocasiona el tratamiento.
Enfermedades cutáneas autoinmunes:
Lupus eritematoso sistémico:
Casi el 60% de las mujeres con lupus eritematoso pre-existente tienen un brote durante el embarazo o el puerperio comparado con el 40% de las mujeres no embarazadas. Los corticoides son el tratamiento de elección, pero no previenen los brotes. El lupus eritematoso sistémico se asocia con incremento del riesgo de abortos, pre-eclampsia, partos pretérmino, retardo del crecimiento fetal.
Una revisión retrospectiva de 396 embarazos en mujeres con lupus eritematoso sistémico encontró un riesgo aumentado de asociación a anticuerpos antifosfolípidos, nefritis lúpica, fenómeno de Raynaud, hipertensión y enfermedad activa al momento de la concepción.
Casi el 30% de mujeres con lupus eritematoso sistémico tienen anticuerpos anti-Ro. Son más comunes en aquellos con lupus eritematoso subagudo (fig 5) y síndrome de Sjogren. Estos anticuerpos atraviesan la placenta y pueden causar lupus eritematoso neonatal (5% riesgo), que típicamente se presenta en las primeras dos semanas de vida con una erupción anular, escamosa, en cara y cuero cabelludo. El rash desaparece espontáneamente en 6 meses y las cicatrices son inusuales. El bloqueo cardíaco congénito (2-3% riesgo) se detecta generalmente en útero a las 18-20 semanas. La mortalidad perinatal es del 20% y la mayoría de los sobrevivientes requieren del uso de marcapasos.
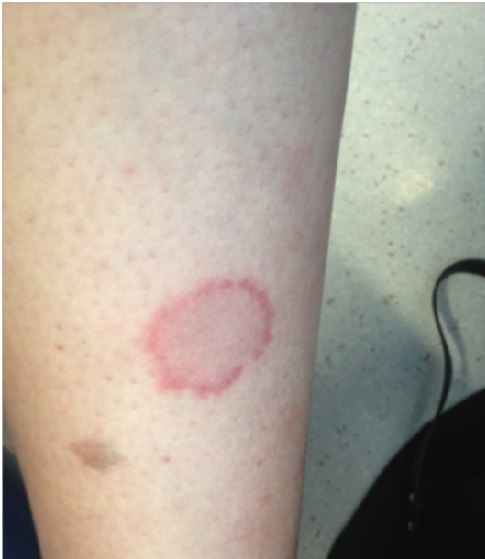
Fig 5 Lupus eritematoso cutáneo subagudo en pierna de una embaraza
Pénfigo vulgar:
El Pénfigo es una enfermedad ampollar autoimmune potencialmente fatal de piel y mucosas asociadas con alta morbilidad y mortalidad, caracterizada por la presencia de anticuerpos contra desmogleína 3 o 1 (que son proteínas epidérmicas). El pénfigo vulgar es el subtipo más común y se presenta clásicamente con ampollas flácidas o erosiones en el tronco y miembros (ya que las ampollas se rompen cuando la piel se roza). Las mucosas orales y genitales están involucradas frecuentemente con erosiones y ampollas.
El pénfigo vulgar puede desarrollarse o empeorar durante el embarazo y puede transmitirse al feto. La piel fetal comparte el mismo perfil desmogleína 3 que la mucosa oral en adultos por lo tanto el pénfigo neonatal es más probable que ocurra si la madre tiene enfermedad oral. El pronóstico fetal es variable y no existe correlación directa entre la severidad de la enfermedad materna y la extensión del compromiso neonatal. Mujeres en remisión dieron a luz neonatos con enfermedad extensa, y mujeres con pénfigo activo dieron a luz bebes sanos. Se requiere de inmunofluorescencia directa e indirecta para el diagnóstico. El enzimo inmuno ensayo usando desmogleína 3 recombinante puede confirmar el diagnóstico. Generalmente se requiere de tratamiento sistémico (prednisolona, plasmaféresis, dapsona o azatioprina). Es necesaria la colaboración cercana entre obstetras y dermatólogos para reducir la mortalidad materna y fetal.
Tumores cutáneos:
Nevos melanocíticos benignos
Los nevos preexistentes pueden oscurecerse en el embarazo como resultado del incremento de niveles circulantes de hormona melanocitoestimulante. Este cambio puede ocasionar ansiedad, y preocupación acerca de posible melanoma. La dermatoscopía incrementa la agudeza diagnóstica determinando la pigmentación, color, tamaño, simetría y bordes. La determinación del ABCD (asimetría, borde, color, y diámetro) puede ayudar a diagnosticar melanomas tempranos. La biopsia de piel debe recomendarse en cualquier mujer embarazada con sospecha o cambios en la pigmentación (fig 6).
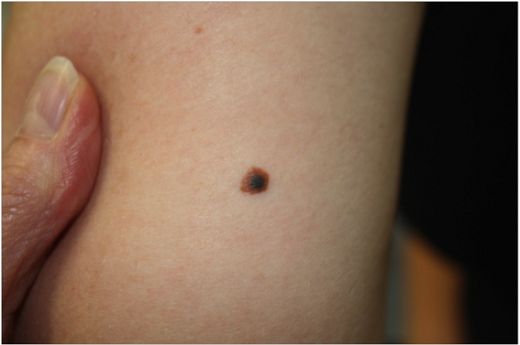
Fig 6 Se confirmó por extirpación nevo azul originado de un nevo compuesto.
Melanoma:
El melanoma es el cuarto cáncer más común en el embarazo, representando el 8% de todos los tumores malignos del embarazo. Varios estudios han mostrado porcentajes de superviviencia similar entre mujeres embarazadas y no embarazadas, aunque el debate continúa. El seguimiento cercano de lesiones pigmentadas durante el embarazo con documentación clínica y dermatoscópica es de suma importancia.
En casos más avanzados de melanoma, puede ocurrir la diseminación metastásica transplacentaria, por lo que debe examinarse la placenta luego del parto para excluir metástasis.
¿Qué drogas pueden utilizarse sistémicamente en el embarazo?.
Varias drogas usadas comúnmente en dermatología son seguras en el embarazo, pero el beneficio potencial de cualquier droga debería estudiarse contra riesgos posibles a la madre y al feto.
Un estudio multinacional indica que el 86% de las mujeres toman promedio 2.9 drogas durante el embarazo. Las drogas tienen mayor potencial de causar daño en el primer trimestre, durante el periodo de organogénesis.
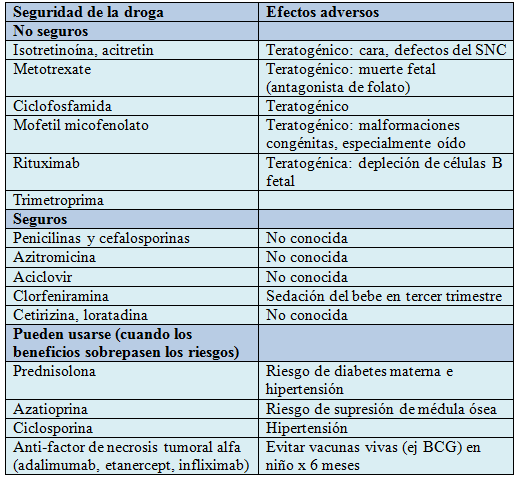
Los retinoides orales y tópicos (isotretinoina y acitretin), metotrexate, y micofenolato mofetil son teratogénicos y deberían evitarse en mujeres que planean embarazo. Los esteroides orales deberían usarse bajo supervisión del especialista. La tabla enumera los efectos adversos potenciales de drogas sistémicas usadas comúnmente para tratar enfermedades dermatológicas. Una revisión reciente sobre este tema se publicó en la literatura Americana, resaltando la seguridad de las drogas dermatológicas en embarazo y lactancia.
Tabla. Seguridad de las drogas más utilizadas en dermatología en el embarazo.
¿Cuáles son las recomendaciones de uso de los corticoides tópicos?.
Se han publicado guías sobre el uso de corticoides tópicos en el embarazo. Esta revisión sistemática no mostró asociación entre el uso materno de esteroides tópicos y hendidura orofacial, parto pretérmino, muerte fetal.
Sin embargo, existe una asociación significativa entre retardo del crecimiento fetal y el uso materno de corticoides tópicos potentes o ultrapotentes.
El análisis de estos datos en un estudio reciente mostró que el riesgo de bajo peso al nacer fue mayor en mujeres en las que se administró corticoides potentes o muy potentes mayores de 300 g durante el embarazo. El riesgo de restricción del crecimiento no fue mayor con el uso de menos de 200 g de corticoides tópicos. Se deben utilizar guías al prescribir corticoides tópicos en embarazo o en mujeres en edad fértil usando la mínima formulación requerida para la mejoría clínica. Si se requiere de un corticoide potente tópico para tratar dermatosis inflamatorias más severas en el embarzo; la dosis prescripta debe ser la mínima (menos de 200 g en el embarazo) y debe controlarse el crecimiento fetal de cerca (box 4).
| Box 4 Potencia de corticoides tópicos. • Leve: hidrocortisona 1% • Moderada: valerato de betametasona 0.025% y butirato de clobetasona 0.05% • Potente: valerato de betametasona 0.1%, mometasona furoato 0.1% • Ultrapotente: clobetasol propionato 0.05 |
![]()
¿Qué aporta este artículo a la práctica dermatológica?.
Los problemas de piel con comunes durante el embarazo por lo que el diagnóstico puede ser difícil. Los cambios cutáneos en el embarazo pueden dividirse en psicológicos, dermatosis específicas del embarazo y otras enfermedades de piel comunes del embarazo.
Aproximadamente el 50% de las mujeres presentan una exacerbación de enfermedades cutáneas inflamatorias comunes (eccema, psoriasis, acné, rosácea) o infección de la piel. Cerca del 30-50% de las mujeres presentan una dermatosis específica del embarazo (penfigoide gestacional, erupción polimorfa del embarazo, o erupción atópica del embarazo). El embarazo causa manejos específicos, y existe confusión si los tratamientos pueden usarse en el embarazo. En casi 1 de 5 embarazos normales puede ocurrir prurito (prurito psicológico) pero también es el síntoma presente de varias dermatosis del embarazo.
♦ Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello