Base histopatológica para el debridamiento quirúrgico para promover la curación de las úlceras venosas

Introducción
Las úlceras venosas son la forma más común de úlceras de la extremidad inferior [1]. Aproximadamente el 5% al 8% de toda la población mundial sufre de enfermedad venosa, con más del 1% progresando a la ulceración venosa [2,3]. Sólo en los Estados Unidos, un estimado de 2,5 millones de personas desarrolla úlceras venosas de la extremidad inferior cada año [4]. Aunque las úlceras venosas típicamente no llevan a la amputación, causan una morbilidad significativa en muchos pacientes, resultando en dolor crónico, discapacidad, desfiguración y pérdida de la productividad [5-7]. Importantemente, el costo anual de las úlceras venosas en los Estados Unidos es de un estimado de 2,5 billones de dólares, incluyendo la pérdida de días de trabajo secundaria a la naturaleza crónica y recurrente de las úlceras venosas [8,9].
A medida que la población de los EEUU continúa envejeciendo, la prevalencia de las úlceras venosas está en aumento, porque la enfermedad venosa es más común en la ancianidad, con un pico de prevalencia entre los 60 y 80 años [10]. No obstante, la mayoría de los pacientes desarrolla su primera úlcera venosa antes de los 60 años [5,8]. Las úlceras venosas son más prevalentes en las mujeres, con una relación mujer-hombre yendo desde 1,6:1 (ajustado por edad) a 10:1 [10,11]. Esto no se encuentra explicado en la actualidad por la fisiopatología prevalente subyacente. El mecanismo exacto de la formación de la úlcera venosa no está completamente entendido, pero es atribuido al reflujo venoso secundario a la incompetencia valvular [12]. La incompetencia valvular impide el flujo venoso normal desde el sistema superficial al profundo, resultando en un depósito de hemosiderina y un aumento de la presión venosa [12,13]. Esa hipertensión venosa conduce a la activación de las vías inflamatorias, causando destrucción adicional de la competencia valvular, perpetuando la distensión venosa y progresando finalmente a la ulceración [13].
La terapia convencional para las úlceras venosas incluye la preparación del lecho de la herida mediante debridamiento, tratamiento de la infección subyacente (cuando está presente) con antibióticos sistémicos o tópicos y terapia celular con materiales biológicos, cuando hay resistencia a la terapia compresiva [14]. Aunque la terapia compresiva es el pilar para reducir la distensión venosa, se han realizado muchos estudios para determinar el impacto de la corrección quirúrgica de la incompetencia venosa [15-17]. La ablación venosa ha probado ser efectiva en el manejo de la recidiva de la úlcera venosa [18]. Sin embargo, aún después del cierre venoso, esos pacientes tienen frecuentemente un tiempo prolongado hasta completar la curación [19,20].
El rol del debridamiento quirúrgico para promover la curación de la úlcera venosa es menos claro [21]. El principio básico es resecar el tejido no viable para disminuir la carga bacteriana en la herida, porque existe una relación bien documentada entre el nivel de capa biológica producida por la bacteria y la no curación [22,23]. Se ha demostrado que el debridamiento quirúrgico acelera la curación de la herida en las úlceras en los pies diabéticos y puede también estimular la contracción y epitelización de la herida [24,25]. Un estudio reciente demostró que los queratinocitos de los bordes no cicatrizados de las úlceras venosas, no ejecutan las vías de activación o diferenciación, resultando en la formación de un símil de callo grueso en dicho borde [26]. No obstante, la extensión del debridamiento, por ej., ancho y profundidad, no ha sido establecida más allá del dogma quirúrgico de una base subjetivamente “limpia, rosa y sangrante”. En la actualidad no existen estándares objetivos para determinar la extensión del debridamiento que resultará en un borde de herida preparado para una curación óptima de la misma, también llamados “márgenes negativos”, aun cuando existe una técnica ampliamente aceptada para remover las células dañadas.
En un estudio retrospectivo de 139 pacientes con úlceras venosas sometidos a debridamiento quirúrgico inicial, Golinko y col. [27] demostraron la presencia de inflamación, infección y fibrosis en las muestras de tejido profundo, después de un debridamiento cortante muy satisfactorio. No obstante, la correlación entre esos hallazgos patológicos y la curación no ha sido aún dilucidada. El objetivo de este estudio fue describir los hallazgos histopatológicos del debridamiento quirúrgico cortante de las úlceras venosas y sus asociaciones con los resultados de curación, para establecer mejor la extensión de la profundidad del debridamiento.
Métodos
Se realizó un estudio observacional de pacientes consecutivos que se presentaron en el New York University (NYU) Wound Healing Center, entre julio de 2009 y julio de 2010, bajo el protocolo 08-391 aprobado por el IRB. Los criterios de inclusión fueron: pacientes con al menos 1 úlcera venosa presente por al menos 4 semanas sin evidencia de curación, con al menos 2 ingresos documentados en el registro médico electrónico en línea de lesiones (OWEMR) descrito previamente [28]. Los resultados de curación y no curación fueron documentados al final del período de estudio. Los pacientes fueron tratados de acuerdo con el protocolo de tratamiento publicado, que incluye debridamiento (quirúrgico y enzimático), terapia de compresión, control de infección y ecografía dúplex venosa para el diagnóstico de incompetencia venosa corregible [14]. Los pacientes sometidos a debridamiento fueron admitidos en el hospital universitario de cuidados terciarios contiguo, con una unidad dedicada a la curación de lesiones. Las lesiones fueron sometidas inicialmente a un debridamiento quirúrgico agresivo, bajo condiciones de esterilidad, en la sala de operaciones, más allá del nivel subcutáneo, hasta establecer clínicamente una base limpia y viable. Durante el debridamiento, la muestra fue rotulada e identificada como tejido profundo, de acuerdo con el nivel más profundo del debridamiento más cercano al borde de la herida alcanzado (dermis, fascia, músculo o tendón). Todas las muestras fueron enviadas al laboratorio central de anatomía patológica para su procesamiento; fueron incluidas en parafina y teñidas con hematoxilina-eosina. Todas las muestras fueron evaluadas usando un microscopio Carl Zeiss (Standard 25 ICS).
Todos los datos clínicos fueron ingresados en el OWEMR. El OWEMR es un sistema informático seguro que integra exitosamente datos clínicos relevantes, mediciones cuantitativas de las tasas de cierre de lesiones y fotografías digitales de las mismas. Captura hasta 137 variables del paciente, incluyendo datos demográficos, antecedentes médicos, valores de laboratorio, datos de las pruebas vasculares, datos radiológicos, características y fotografías de la herida, datos del debridamiento (resultados anatomopatológicos y de los cultivos) y datos de amputación. Usando los datos extraídos del OWEMR, se efectuó una revisión de la anatomía patológica del debridamiento quirúrgico inicial de los pacientes con úlcera venosa.
Desarrollo de un sistema de puntaje anatomopatológico
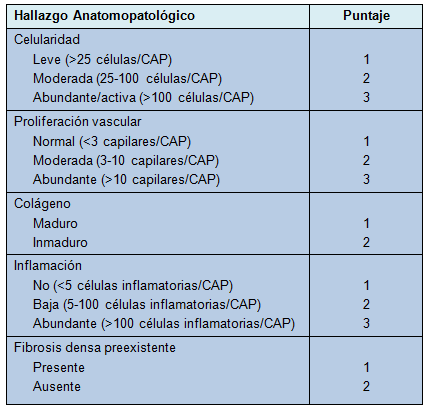
Las muestras anatomopatológicas del borde y base de las lesiones fueron revisadas por 2 anatomopatólogos independientes. Las muestras fueron puntuadas usando los siguientes hallazgos anatomopatológicos: a) celularidad: basado en la presencia de fibroblastos, fibrocitos y macrófagos; b) vascularidad: determinada por el grado de proliferación neovascular; c) composición colágena: basado en la extensión de la maduración del colágeno, estando el “colágeno maduro” caracterizado por discretos manojos de fibras colágenas acelulares eosinofílicas, yaciendo paralelas unas a las otras, con pocos fibrocitos intercalados; d) inflamación: demostrado por el número de células inflamatorias y e) presencia de fibrosis densa. Cada hallazgo anatomopatológico fue luego puntuado de acuerdo con el criterio mostrado en la Tabla 1. Los puntajes individuales de 2 patólogos independientes fueron promediados, para crear un puntaje único, para cada muestra, para el análisis. Este es un sistema de puntaje nuevo para la histopatología de las úlceras venosas, con un puntaje combinado máximo de 13 cuando todos los hallazgos son tomados en conjunto.
• TABLA 1: Sistema de puntaje para las muestras de las bases de las úlceras venosas
Métodos estadísticos
La curación, definida como el 100% de epitelización sin drenaje, fue el resultado para el análisis primario. Los resultados de curación fueron evaluados durante las visitas ambulatorias programadas semanalmente, en el curso de 1 año después de la presentación. Los análisis descriptivo y comparativo de las características clínicas y demográficas entre los grupos con ulceras venosas curadas y no curadas, fueron realizados utilizando la prueba de chi cuadrado para variables categóricas y la prueba de t para variables continuas. Todos los valores reportados de p fueron de 2 lados y una p < 0,05 fue considerada estadísticamente significativa. Los análisis fueron realizados en SPSS versión 19.0 (IBM SPSS Statistics, 2010).
Resultados
Características de los pacientes
Veintiséis pacientes consecutivos con un total de 37 lesiones cumplieron con el criterio de inclusión. Trece pacientes no fueron debridados quirúrgicamente, 7 fueron debridados enzimáticamente y 6 tuvieron atención local de la herida que no involucró debridamiento y, por lo tanto, no proveyeron muestras anatomopatológicas para el análisis. Trece pacientes con un total de 18 úlceras venosas fueron sometidos a debridamiento cortante, con muestras anatomopatológicas disponibles para revisión (Tabla 2). El 87% fue sometido a debridamiento dentro del mes de la presentación inicial. Dos pacientes rechazaron inicialmente la cirugía, pero eventualmente fueron sometidos a debridamiento debido a infección clínicamente presente. De esos pacientes, 10 (71%) fueron mujeres y 3 (20%) hombres. El 89% de las lesiones fue debridado más de 1 vez, con un promedio de 5,7 debridamientos por paciente. No hubo una diferencia estadísticamente significativa en el número de debridamientos entre las lesiones curadas y no curadas (prueba de chi cuadrado, p = 0,596). La edad promedio en la presentación fue de 63,1 años. Los niveles promedio de albúmina al momento de la presentación fueron normales (3,74 g/dL) así como el recuento de glóbulos blancos (RGB) (media 6,6 x 109 células/L). La media global del área de la herida en la presentación inicial fue de 34,7 cm2 y el 38% de los pacientes tenía insuficiencia venosa documentada. No hubo diferencia estadísticamente significativa en los datos demográficos basales entre los pacientes curados y no curados, como se muestra en la Tabla 2. Sin embargo, ninguno de los pacientes masculinos curó.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.