El virus linfotrópico humano de células T tipo 1 (HTLV-1) fue aislado por primera vez en el año 1980 de un paciente con manifestaciones cutáneas de linfoma/leucemia de células T del adulto (ATLL). Posteriormente, se describieron la mielopatía/paraparesia espástica tropical (HAM/TSP) asociada a HTLV-1 y uveítis asociada a HTLV. Sin embargo, la mayoría de los portadores de HTLV-1 se consideran asintomáticos, y se conoce poco sobre el espectro de enfermedades que pueden asociarse con este virus.
Estudios recientes realizados en Brasil, mostraron una alta frecuencia y diversidad de manifestaciones clínicas asociadas con HTLV-1. Se ha documentado la presencia de HTLV-1 en lesiones de piel de ATLL y en lesiones cutáneas de portadores asintomáticos, que sugiere que la piel podría ser el órgano más afectado por el virus.
Otra dermatitis asociada específicamente es la dermatitis infectiva asociada a HTLV-1 (IDH), una forma severa y recurrente de eccema de la infancia descripta inicialmente en 1966 en Jamaica por Sweet y directamente asociada con la infección viral por La Grenade en 1990. Se han documentado varias condiciones cutáneas en ATLL y HAM/TSP, y se han identificado varias dermatosis infecciosas o inflamatorias en portadores asintomáticos HTLV-1. Estos datos sugieren que la piel es un órgano blanco de HTLV-1 y puede manifestar signos clínicos que podrían identificarse para alertar la presencia del virus en individuos considerados asintomáticos.
En regiones en las que la prevalencia de HTLV-1 es alta, el reconocimiento de estas manifestaciones puede alertar a investigar la presencia de la infección viral.
El objetivo de este estudio fue determinar la prevalencia de las lesiones cutáneas en pacientes infectados con HTLV-1 en una clínica multidisciplinaria en Bahía Salvador, y comparar esta prevalencia con los individuos seronegativos del banco de sangre del Estado de Bahía.
Se realizó un estudio descriptivo de prevalencia entre octubre del 2008 y septiembre del 2010 para determinar la frecuencia y severidad de manifestaciones cutáneas anormales presentes en pacientes seropositivos a HTLV-1 y compararlos con hallazgos equivalentes en individuos seronegativos recluídos en Salvador, Bahía. Los donantes se seleccionaron como grupo control porque la mayoría de los pacientes seropositivos HTLV-1 se diagnosticaban al momento de donar sangre y se enviaban a la clínica HTLV-1 para su manejo.
Grupo seropositivo para HTLV-1
Se seleccionaron aleatoriamente 179 pacientes que se atendían en la clínica multidisciplinaria. Los criterios de inclusión eran serología positiva para HTLV-1, confirmado por análisis de Western blot, y mayores de 18 años.
A todos los sujetos se les administraba un cuestionario y se les realizaba un exámen dermatológico. Se diagnosticaba a los pacientes de HAM/TSP acorde a los criterios establecidos.
Grupo seronegativo para HTLV-1
El grupo control consistía de 193 donantes de sangre a los que les realizaba escreening para HTLV-1 y seronegativos por ELISA. Estos individuos se seleccionaban aleatoriamente para inclusión en el estudio luego de haber donado sangre. Completaban el mismo cuestionario administrado a los pacientes seropositivos a HTLV-1 sometidos al exámen dermatológico.
Evaluación dermatológica:
Incluía un completo exámen de piel, uñas, mucosas acorde al protocolo. El exámen incluía la descripción de cualquier lesión de piel neoplásica o no neoplásica. Se caracterizaba la extensión semi-cuantitativamente.
Cuestionario de evaluación:
La evaluación del cuestionario obtenía datos clínicos y demográficos incluyendo datos como sexo, edad, lugar de residencia, nivel de educación, raza, antecedentes de lactancia, transfusión de sangre, tatuajes y / o uso de drogas inyectables, como así también datos en el diagnóstico de otras enfermedades asociadas o no asociadas con HTLV-1. Se cuestionaba sobre el uso de medicación y comorbilidades, y de los síntomas dermatológicos.
Los datos de edad, sexo, nivel de educación, y comorbilidades de 372 individuos incluídos en el estudio se muestran en la tabla 1. De los 372 sujetos estudiados, 193 (51.9%) correspondieron al grupo HTLV-1 seronegativo y 179 (48.1%) al grupo HTLV-1 positivo. La edad media de los seropositivos a HTLV-1 fue mayor que en el grupo seronegativo. Prevaleció el sexo femenino en el grupo seropositivo (64.2%) comparado con el grupo seronegativo (36.3%).
El nivel de educación fue menor en el grupo HTLV-1 seropositivos, aunque la evaluación familiar no mostró diferencias estadísticamente significativas entre los dos grupos. Se observaron manifestaciones dermatológicas en el 39.1% de sujetos HTLV-1 seropositivos y 6.2 % en individuos seronegativos. Once individuos (3.0%) presentaban diabetes mellitus, diez en el grupo seropositivo y uno en el grupo seronegativo. El grupo HTLV-1 seropositivo incluyó 39 pacientes HAM/TSP, y los 140 pacientes restantes eran asintomáticos.
La tabla 2 muestra los principales hallazgos dermatológicos en los portadores de HTLV-1 y sujetos seronegativos.
La xerosis y micosis superficiales fueron las enfermedades de la piel más prevalentes, encontradas en el 39.0% y 30.0% de los portadores HTLV-1, respectivamente, comparado con el 9.0% y 13.5% del grupo seronegativo, respectivamente.
El diagnóstico de micosis superficiales incluía pitiriasis versicolor, onicomicosis, candidiasis y dermatofitosis. Cuando se evaluaba la presencia de pitiriasis versicolor sóla, se encontró una mayor prevalencia en el grupo HTLV-1 seropositivo.
Sin embargo el significado estadístico se perdía cuando el grupo de micosis superficiales se dividía en subgrupos de dermatofitosis, onicomicosis y candidiasis, y cuando los datos se ajustaban según sexo y edad.
La dermatitis seborreica fue un diagnóstico dermatológico común con una mayor prevalencia en el grupo HTLV-1 seropositivo (tabla 2). La ictiosis adquirida se encontró en nueve (5.0%) de los pacientes seropositivos y en ninguno de los individuos en el grupo control.
A dos individuos se les diagnosticó ATLL al momento de la evaluación, y ambos estaban en tratamiento por la enfermedad y actualmente en seguimiento por hematología y dermatología.
No se diagnosticaron casos de ATLL ni IDH durante el estudio.
Los pacientes con diabetes e infección por HTLV-1 presentaron micosis superficiales (n=5), xerosis (n=3), e ictiosis (n=1), mientras que se diagnosticó sólo 1 caso de micosis superficial en un paciente diabético seronegativo.
En el grupo HTLV-1 seropositivo, sólo 2 individuos eran también HIV positivos.
Uno presentaba lesiones cutáneas que consistían en micosis superficiales (pitiriasis versicolor).
La tabla 3 muestra que los pacientes con HAM-TSP presentaban una mayor prevalencia de micosis superficiales, dermatitis seborreica, y xerosis comparado con los portadores asintomáticos de HTLV-1. La prevalencia de ictiosis fue la misma en pacientes HAM/TSP que en portadores asintomáticos.
La evaluación de la intensidad de las alteraciones dermatológicas mostró un mayor grado de severidad manifestado por mayor área afectada por pitiriasis versicolor, dermatitis seborreica, y xerosis en el grupo seropositivo comparado con el grupo seronegativo.
La onicomicosis en más de 3 uñas se documentó sólo en sujetos seropositivos para HTLV-1 (tabla 4).
Aunque el HTLV-1 es considerado como causa de infección en una minoría de los pacientes infectados, datos recientes muestran que la mayoría de los portadores de HTLV-1 no son asintomáticos y pueden presentar varios síntomas y enfermedades asociadas, incluyendo manifestaciones cutáneas.
La alta frecuencia de manifestaciones cutáneas en el grupo HTLV-1 seropositivo en este estudio varía ampliamente y se discuten acá.
Acorde a Gonc y col, la prevalencia de lesiones dermatológicas en portadores asintomáticos para HTLV-1 es más alta para dermatofitosis, ya que afecta casi el 34.4% de los pacientes. En el estudio actual, la dermatofitosis fue la micosis superficial menos común, encontrada en sólo el 7.8% de los sujetos HTLV-1 seropositivos.
Aunque las micosis superficiales se encontraron en el 50% de los 10 pacientes seropositivos a HTLV-1 con diabetes, la exclusión de estos 5 pacientes del análisis comparativo de individuos seropositivos y seronegativos no cambió la mayor frecuencia de este diagnóstico en el grupo HTLV-1 seropositivo.
Se ha descripto la alta frecuencia de dermatitis seborreica en pacientes seropositivos para HTLV-1.
La prevalencia de dermatitis seborreica en la población general varía del 1% al 5% en diferentes estudios y es más frecuente en hombres.
Este estudio encontró una prevalencia de dermatitis seborreica del 24% en individuos seropositivos asintomáticos, que es mayor que el 6.3% reportado previamente. También se encontró un mayor grado de severidad de dermatitis seborreica en portadores HTLV-1, como así también en pacientes HAM-TSP.
En niños de Jamaica, la carga del provirus HTLV-1 fue mayor en los que desarrollaron dermatitis seborreica, lo que demuestra la importancia de la dermatitis seborreica como una manifestación asociada a la infección HTLV-1.
La xerosis y su forma más severa, la ictiosis adquirida, son las manifestaciones descriptas más comúnmente en pacientes HAM-TSP, ocurriendo en el 66.7% de los casos, observándose con mayor intensidad en los casos más avanzados de mielopatía. La ictiosis adquirida se ha descripto en el 7% de los portadores sanos HTLV-1 y también en pacientes con HAM/TSP. También se encontró mayor prevalencia de estas manifestaciones en portadores.
Debido a que la ictiosis adquirida se encontró en pacientes con HAM/TSP y portadores asintomáticos pero no en controles sugiere que en regiones que son endémicas para HTLV-1 debería investigarse en cada caso de ictiosis adquirida.
Además, cuanto el mayor grado de xerosis se correlacionó con mayor incapacidad neurológica en pacientes HAM/TSP, un hallazgo de ictiosis adquirida o xerosis severa en pacientes seropositivos debería servir para alertar a los clínicos de la posibilidad de progresión futura a HAM/TSP.
Aunque la escabiosis y el herpes zóster se diagnosticaron sólo en pacientes HTLV-1 seropositivos, no se encontraron casos de sarna costrosa ni de herpes zóster severo.
Un hallazgo importante referido fue la presencia de compromiso de lesiones cutáneas más extensas en el grupo seropositivo que en los controles seronegativos. Por ejemplo, se encontró pitiriasis versicolor extensa o moderada en 7 individuos en el grupo seropositivo y en ninguno del grupo control.
Sólo en el grupo seropositivo para HTLV-1 los individuos presentaban 3 o más dígitos afectados por onicomicosis. La evaluación de la severidad de dermatitis seborreica mostró que 11 pacientes en el grupo seropositivo HTLV-1 presentaban dermatitis seborreica moderada a severa comparado con un sujeto seronegativo con compromiso moderado.
Se encontraron formas severas de xerosis en el 17.3% de los portadores de HTLV-1 comparado con el 1% del grupo seronegativo (tabla 4). Estos datos sugieren que el HTLV-1 podría jugar un rol en la expresión clínica de estas dermatosis, pero se requieren de estudios futuros para aclarar esto.
El estudio actual muestra que varias de las enfermedades de la piel son más comunes y más severas en sujetos HTLV-1. Aunque estas manifestaciones cutáneas no son específicas a la infección por HTLV-1, estos datos destacan el concepto que las enfermedades dermatológicas podrían representar signos de enfermedades internas. En áreas endémicas para HTLV-1, el clínico debería estar atento de la importancia de realizar un exámen dermatológico y alertarse por la presencia de éstas manifestaciones y la posible ocurrencia de una infección silente por HTLV-1.
¿Qué aporta este artículo a la práctica dermatológica?
El HTLV-1 se asocia con manifestaciones específicas como linfoma/leucemia del adulto tipo T (ATLL). También se asocia a paraparesia espástica mielopatía/tropical (HAM/TSP), HTLV-1 asociado a uveítis y dermatosis infectiva asociada a HTLV-1 (IDH). Aunque el ATLL e IDH son consideradas dermatosis específicas de la infección por HTLV-1, se han descripto varias manifestaciones dermatológicas en pacientes seropositivos para HTLV-1.
Este estudio se condujo para determinar la prevalencia de lesiones cutáneas en pacientes infectados por HTLV-1 en área endémica de Brasil para HTLV-1 y comparar estas prevalencias con individuos seronegativos de la misma región.
Se encontraron micosis superficiales en 54 (30.2%) en sujetos seropositivos y en 26 (13.5%) del grupo seronegativo. La xerosis se encontró en el 39.1% de los sujetos infectados por HTLV-1 y en 9.3% de los controles seronegativos.
La ictiosis se diagnosticó en 9 (5%) de los sujetos seropositivos HTLV-1 pero ninguna en el grupo control. El diagnóstico de dermatitis seborreicas se realizó en 43 (24%) de los sujetos infectados por HTLV-1 y en 24 (12.4%) de los controles sanos.
Las manifestaciones dermatológicas fueron más intensas en el grupo seropositivo para HTLV-1.
Varias manifestaciones dermatológicas son más comunes y más severas en los sujetos seropositivos a HTLV-1. La presencia de estas manifestaciones en áreas endémicas para infección por HTLV-1 podrían proveer algunas claves en la investigación de esta infección.
Tabla 1 Datos socioeconómicos y comorbilidades encontradas en sujetos seropositivos HTLV-1 (n=179) y seronegativos (N=193) evaluados en Salvador, Bahía, Brasil.

Tabla 2 Distribución de los hallazgos dermatológicos en sujetos seropositivos para HTLV-1 (n=179) y seronegativos (n=193) evaluados en Salvador, Bahía, Brasil, 2008-2010.
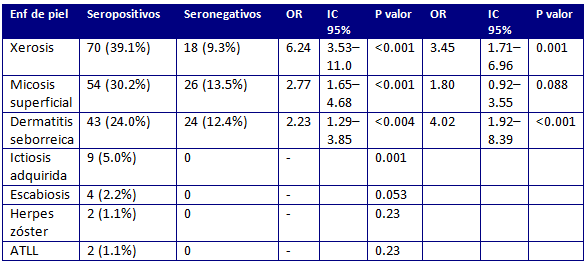
Tabla 3 Hallazgos dermatológicos en portadores de HTLV-1 acorde a la clínica.
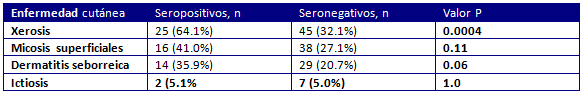
Tabla 4 Grado de intensidad de las enfermedades cutáneas en sujetos seropositivos a HTLV-1 (n=179) y seronegativos (n=193).
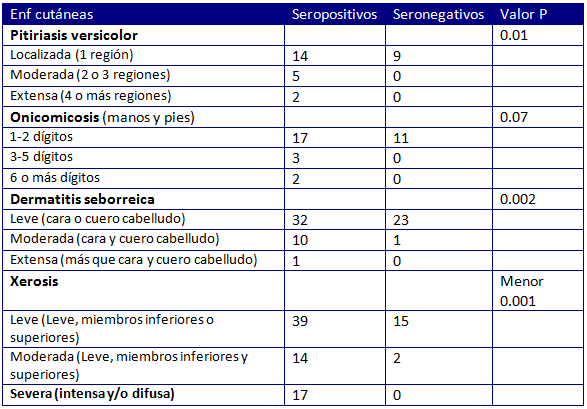
(Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello).