La edición 2025 del Congreso organizado por la Sociedad Argentina de Cardiología (SAC) tuvo como lema "Salud cardiovascular centrada en la experiencia del paciente". Se enfocó en abordar los escenarios clínicos que emergen en la era de la revolución de la inteligencia artificial.
Junto a expertos locales e internacionales se discutieron los nuevos enfoques diagnósticos, la estratificación de riesgo y las terapias en diferentes contextos de la patología cardiovascular. Además de los ponentes individuales destacados, estuvieron presentes instituciones como el American College of Cardiology, la American Heart Association (AHA) y la European Society of Cardiology (ESC).
IntraMed realizó la cobertura del Congreso y estuvo presente en distintas conferencias, mesas y grupos de trabajo. Entre ellas, las siguientes.
La conferencia del Dr. José González Juanatey se centró en el concepto de adiposidad ectópica, hoy definida como la acumulación de grasa en lugares donde no debería estar. Es una protagonista que emerge como el elemento central que impulsa el riesgo de enfermedad y que parece "destronar" al síndrome cardiorrenalhepatometabólico.
Este síndrome, tal como se conoce, está destinado a desaparecer, según palabras del experto. Lo que deberemos hacer es concentrar la atención en mediadores específicos de la enfermedad, entre los cuales la grasa ectópica y la enfermedad renal crónica serán las principales dianas terapéuticas y predictoras del riesgo.
Además del riesgo cardiorrenal, la adiposidad es el segundo factor de riesgo de cáncer después del tabaquismo, una vinculación que probablemente esté mediada por la inflamación de bajo grado.
Esto va de la mano con el reciente consenso publicado en The Lancet, que propone que la caracterización de la obesidad y el sobrepeso evolucionen hacia el concepto de adiposidad. Pues, la evidencia subraya que lo que realmente compromete la salud es el exceso de grasa ectópica, mientras que el músculo actúa como protector. Así, dos personas con el mismo índice de masa corporal (IMC) pueden tener composiciones totalmente diferentes (músculo/hueso frente a grasa), con pronósticos muy distintos.
La grasa ectópica, incluyendo la grasa visceral e intraabdominal, es inherentemente disfuncional. Esta disfuncionalidad la diferencia de la grasa subcutánea (como la depositada en mujeres jóvenes en edad fértil, que es protectora y produce adiponectina.
Los tres pilares fundamentales que vinculan la adiposidad ectópica con la enfermedad cardiovascular y el cáncer, según el especialista, son:
1. Inflamación de bajo grado (estado proinflamatorio crónico).
2. Promoción de fibrosis (estado profibrótico).
3. Estado protrombótico.
Luego, González Juanatey habló de la conexión entre la enfermedad renal y la enfermedad cardiovascular. El riesgo cardiovascular está incrementado en pacientes con enfermedad renal crónica y la presencia de enfermedad renal es lo peor que le puede suceder a un paciente cardiológico.
En cuanto a objetivos terapéuticos, hay dos principales: prevenir el acúmulo ectópico de grasa, iniciando intervenciones en la infancia, y, si ya está presente, modular su disfuncionalidad.
El ejercicio, remarcó el experto, es el pilar fundamental para modular la proinflamación, la profibrosis y la protrombosis. En cuanto a dieta, se recomienda una "dieta real", es decir, en la que seamos capaces de identificar los componentes individuales de los alimentos que consumimos.
Sobre los fármacos que modulan la actividad funcional del adipocito, son ejemplos los inhibidores SGLT2 y los agonistas del receptor GLP-1. El beneficio cardiovascular o cardiorrenal de estas moléculas está mediado en gran parte por la alteración de la disfuncionalidad de la grasa, más allá de la pérdida de peso.
En conclusión, el futuro del manejo se orienta a trascender la clasificación tradicional de sobrepeso/obesidad, enfocándose en la cantidad de grasa ectópica y la capacidad de modular su actividad.

En la mesa redonda "Infarto con supradesnivel de ST" expusieron la Dra. Alfonsina Candiello, el Dr. Jorge Atilio Belardi, el Dr. Raúl Solerno y el Dr. Alfredo Eduardo Rodríguez. Este último presentó un análisis de un registro que recopiló datos de 8 centros en Latinoamérica, incluyendo Ecuador, Santo Domingo, Venezuela y Argentina. Los datos más notorios fueron que el acceso femoral constituyó el 60 % de los casos y el tiempo puerta-balón fue de 295 minutos en promedio. Sobre las diferencias geográficas, se observó una alta proporción de pacientes tratados con estrategia fármacoinvasiva en Ecuador, mientras que en Venezuela y Argentina se registró una alta proporción de angioplastia primaria.
La trombosis del stent como causa del infarto fue una cifra considerablemente alta. Por otro lado, la disección coronaria espontánea como causa se halló solo en el 2 % de los casos y fue exclusiva de las mujeres.
Lógicamente y como era esperable, los pacientes de edad avanzada (elderly) sufrieron más complicaciones que los demás. Además, los very elderly (igual o mayores de 90 años) fueron casi exclusivamente mujeres.
El Dr. trajo sobre la mesa la pregunta sobre la real necesidad y efectividad de una revascularización completa. Sus hallazgos indican que tratar únicamente la arteria culpable resultó en más del doble de probabilidad de revascularización del vaso Ddiana en el seguimiento. La estrategia de vaso culpable también implicó un 35 % más de riesgo de morir por causa cardíaca. Sin embargo, en seguimientos a largo plazo (5 años o más), la mortalidad general fue similar entre las estrategias.
La Dra. Candiello, por su parte, recordó que el tratamiento del infarto agudo de miocardio es tiempo-dependiente. Por eso, las guías clínicas actuales recomiendan el manejo del infarto en redes, en lugar de concentrar el tratamiento en un solo centro. La organización de redes implica llevar el diagnóstico al momento prehospitalario y conectar centros de distinta complejidad a través de un sistema de emergencias eficiente.
En Argentina, no obstante, hay desafíos para la implementación de esta estrategia. Existe una brecha significativa entre las guías clínicas y la práctica. Las principales barreras son:
1. Falta de recursos.
2. Recursos disponibles, pero desordenados.
3. Falta de apoyo político.
Desde 2015, la Sociedad Argentina de Cardiología se afilió a la iniciativa Stent for Life. Gracias a ello, se ha logrado instalar la necesidad de la organización de redes. Se observó un aumento en la utilización de la angioplastia primaria (de 66 % a casi 89 %) y una reducción en el uso exclusivo de trombolíticos. La estrategia fármacoinvasiva aumentó del 3,8 % al 9,4 %, aunque es una cifra todavía mejorable.
Como continuación de este panorama trazado por la Dra. Candiello, el Dr. Belardi recordó que el primer contacto médico debe realizar un electrocardiograma (ECG) idealmente dentro de los 10 minutos de iniciada la consulta. Luego, el objetivo ideal para realizar la angioplastia primaria es dentro de los 120 minutos desde el diagnóstico.
Para alcanzar las metas, la red debería implementar estrategias de reperfusión a través de la coordinación entre centros sin hemodinamia, servicios de emergencia y un centro de hemodinamia que funcione como centralizador. Es el modelo hub and spoke, utilizado en contextos diversos, como India o Ciudad de México. El apoyo terapéutico al modelo es la estrategia fármacoinvasiva, que se concibe como la alternativa clara en las guías.
Finalmente, el Dr. Solerno ahondó en esta estrategia, la cual consiste en la administración de un trombolítico e inmediatamente o apenas sea posible, la derivación del paciente para un cateterismo. La derivación para la angioplastia postrombólisis debe realizarse entre las 2 y las 24 horas.
¿Por qué? Pues porque un metanálisis de cerca de 300 000 pacientes reveló que aquellos que reciben la angioplastia después de 90 minutos de tiempo puerta-balón (D2B) tienen un 50 % más riesgo de mortalidad. Tal es así, que la relación tiempo-mortalidad sigue una curva exponencial con relación a la intervención.
La estrategia fármacoinvasiva actúa como un plan B para pacientes que no pueden ser reperfundidos con angioplastia primaria dentro de los tiempos ideales. Debe aplicarse, recalcó el especialista, en pacientes asintomáticos con un síndrome clínico de reperfusión positiva.
El estudio STREAM, que incluyó casi 2000 pacientes con síntomas dentro de las 3 horas y un retraso esperado de >60 minutos para la PCI primaria, comparó la estrategia fármacoinvasiva con la angioplastia primaria. El punto final primario compuesto (muerte, reinfarto, insuficiencia cardíaca o shock) fue estadísticamente igual en ambos grupos, con una mortalidad cercana al 4,5 %, lo que evidencia la utilidad del abordaje.
La mesa redonda "Mujer, obesidad y riesgo cardiovascular: del cuidado periconcepcional a la prevención a largo plazo" fue una sesión conjunta entre la SAC y la Sociedad Argentina de Diabetes (SAD). Participaron la Dra. Carla Musso, la Dra. Ana María Salvati, la Dra. María Gabriela Rovira y el Dr. Fernando Osvaldo Botto.
Todos coincidieron en que la obesidad en la mujer representa una preocupación sanitaria global. Las mujeres con sobrepeso enfrentan un mayor riesgo de accidentes cerebrovasculares, enfermedad isquémica e insuficiencia cardíaca.
El riesgo cardiovascular en la mujer está intrínsecamente ligado a alteraciones hormonales específicas que impactan en los receptores. Hay alteraciones en los receptores de andrógenos, de mineralocorticoides y en la señalización estrogénica. También está el caso particular del hiperandrogenismo, frecuente en el síndrome de ovario poliquístico (SOP). Y además de los riesgos clásicos, se deben considerar la menopausia, la ganancia de peso durante el embarazo, la diabetes gestacional, la preeclampsia, el parto prematuro y la disfunción endotelial.
La mujer recibe menos tratamientos de reperfusión y menos farmacoterapia específica que el hombre. Además, presenta menor adherencia al tratamiento, menor acceso a la rehabilitación y está menos representada en los ensayos clínicos. Sería prioritario en ellas el uso de fármacos con protección cardiovascular comprobada. Semaglutide 2,4 mg, por ejemplo, logra una reducción de peso significativa, independientemente del IMC. Y tirzepatida logra reducciones de peso de hasta un 20 %.
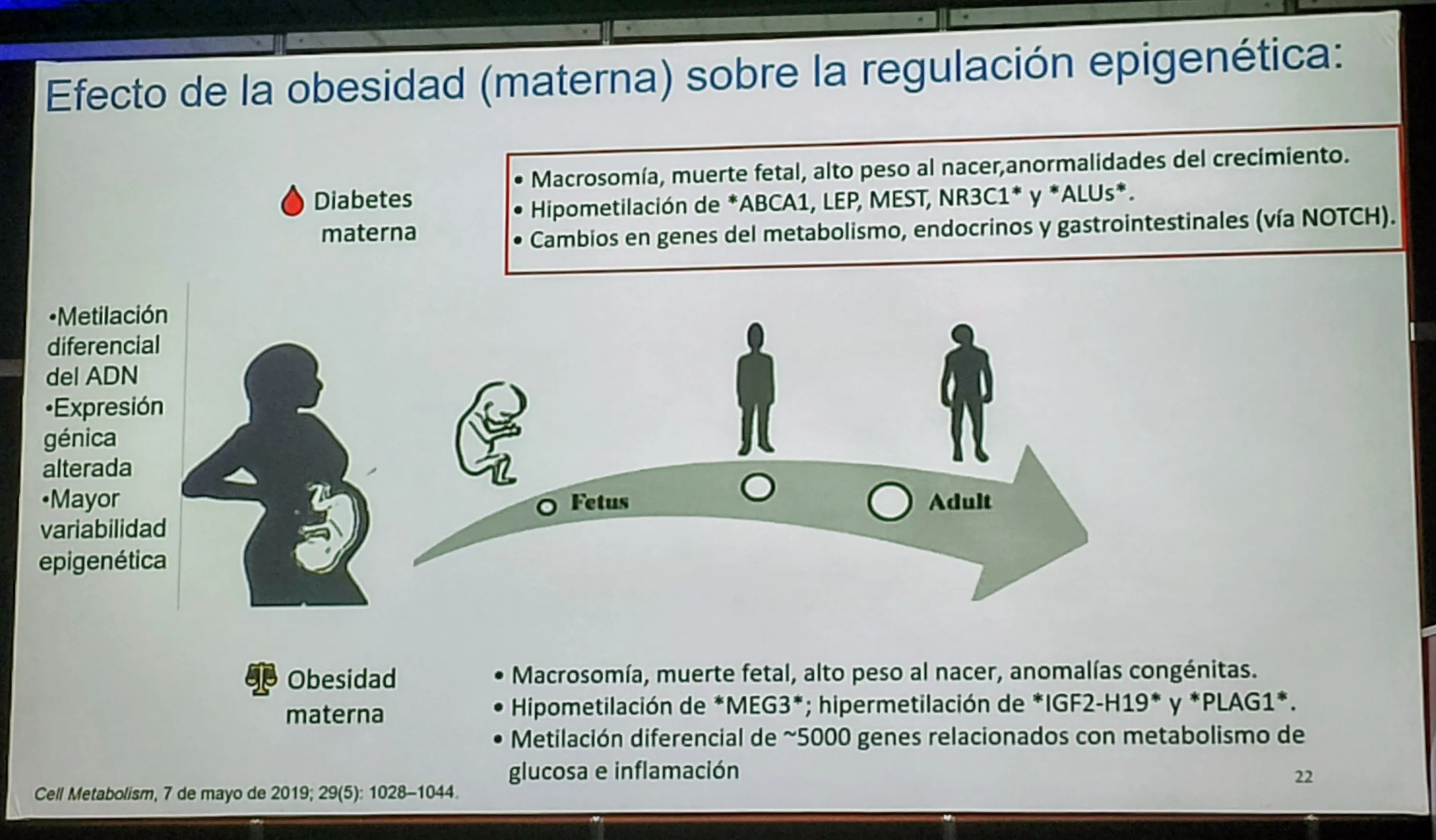
Abordar la obesidad en mujeres en edad fértil es clave, ya que el ambiente intrauterino afecta el riesgo futuro de obesidad, diabetes y enfermedad cardiovascular en la próxima generación. Las mujeres con obesidad presentan casi tres veces más riesgo de infertilidad, independientemente de la presencia de SOP. Así es que las mujeres con sobrepeso y obesidad muestran una disminución lineal de la tasa de embarazo y, al contrario, la pérdida de peso (entre 5 % y 10 % en 6 meses) puede restaurar la ovulación y el embarazo en más del 50 % de las mujeresa.
Frente al contexto de la diabetes gestacional, todos los expositores coincidieron en que la misma actúa como un marcador de riesgo cardiovascular futuro. Haber tenido diabetes gestacional confiere un mayor riesgo, incluso en mujeres que no desarrollaron diabetes posteriormente.
Por eso es importante la reclasificación del estado metabólico posparto en mujeres con diabetes, aunque la práctica tiene baja adherencia. En un análisis reciente, solo el 32,7 % de las mujeres evaluadas regresan para la reclasificación. La implementación de estrategias para mejorar estos datos es crítica, ya que muchas mujeres olvidan el riesgo una vez finalizado el embarazo.