El hepatocarcinoma (HCC) representa aproximadamente el 90 % de los tumores primarios de hígado y es una de las principales causas de muerte por cáncer a nivel mundial. Su incidencia varía según la región, siendo más prevalente en áreas con alta endemicidad de hepatitis B (Asia y África subsahariana) y hepatitis C (Europa y América del Norte).
Otros factores de riesgo clave incluyen cirrosis hepática (independientemente de su etiología), enfermedad por hígado graso no alcohólico (NAFLD), consumo excesivo de alcohol y exposición a aflatoxinas.
La carga global del HCC sigue en aumento, especialmente en países occidentales, debido al incremento de la obesidad y la diabetes mellitus, factores estrechamente ligados al NAFLD. Programas de vigilancia en pacientes con cirrosis y el desarrollo de estrategias preventivas, como la vacunación contra la hepatitis B, han demostrado reducir su incidencia en poblaciones de riesgo.
Clínicamente, el HCC suele ser asintomático en etapas tempranas, lo que dificulta su detección precoz. Cuando aparecen síntomas, estos incluyen dolor abdominal, pérdida de peso, ictericia y ascitis, frecuentemente asociados a enfermedad avanzada.
El diagnóstico se basa en criterios imagenológicos (ecografía, tomografía computarizada o resonancia magnética con hallazgos característicos) y, en algunos casos, biopsia hepática. Los niveles elevados de alfa-fetoproteína (AFP) pueden apoyar el diagnóstico, aunque su sensibilidad y especificidad son limitadas.
La clasificación de BCLC (Barcelona Clinic Liver Cancer) es ampliamente utilizada para estadificar la enfermedad y guiar el tratamiento, que incluye opciones como resección quirúrgica, trasplante hepático, terapias locorregionales (ablación, quimioembolización) y sistémicas (inhibidores de tirosina quinasa, inmunoterapia). El pronóstico depende del estadio al diagnóstico, destacando la importancia de la vigilancia en poblaciones de alto riesgo.
El tratamiento local del HCC depende fundamentalmente del estadio tumoral, la función hepática y el estado general del paciente. En los casos de enfermedad en estadios tempranos, la resección quirúrgica representa una de las opciones curativas, especialmente en pacientes con buen estado hepático sin hipertensión portal significativa. Otra alternativa potencialmente curativa es el trasplante hepático, indicado en pacientes que cumplen con criterios como los de Milán (único nódulo ≤5 cm o hasta tres nódulos ≤3 cm sin invasión vascular ni metástasis), ya que permite tratar tanto el tumor como la enfermedad hepática subyacente.
Para pacientes no candidatos a cirugía o trasplante, existen opciones de ablación percutánea, como la radiofrecuencia (RFA) o las microondas (MWA), que son tratamientos locales efectivos en tumores pequeños (generalmente ≤3 cm).
En estadios intermedios, la quimioembolización transarterial (TACE) es el tratamiento de elección, ya que permite controlar el crecimiento tumoral al bloquear el flujo sanguíneo al tumor y administrar quimioterapia de forma localizada. Más recientemente, técnicas como la radioembolización (TARE) con microesferas marcadas con itrio-90 también se han incorporado como opciones en casos seleccionados, especialmente cuando hay compromiso vascular o falla a TACE. Estas estrategias locales forman parte integral del manejo multidisciplinario del HCC y, en muchos casos, se combinan con tratamientos sistémicos.
Antes de la era de la inmunoterapia, el tratamiento sistémico del HCC avanzado se basaba principalmente en inhibidores de tirosina quinasa (TKI). El sorafenib, un inhibidor multiquinasa que actúa sobre las vías de VEGF, PDGF y RAF/MEK/ERK, fue el primer fármaco aprobado en 2007, demostrando un beneficio en la supervivencia global frente a placebo. Posteriormente, lenvatinib surgió como una alternativa no inferior a sorafenib en primera línea, con un perfil de eficacia y toxicidad distinto.
En segunda línea, regorafenib, cabozantinib y ramucirumab (este último solo en pacientes con AFP ≥400 ng/mL) mostraron mejoría en la supervivencia tras progresión a sorafenib. Sin embargo, estos agentes presentaban limitaciones, como toxicidad acumulativa (diarrea, fatiga, síndrome mano-pie) y respuestas objetivas modestas (<10 %).
La quimioterapia convencional tenía un papel marginal, debido a su escasa eficacia y elevada toxicidad en pacientes con cirrosis subyacente. Este escenario cambió radicalmente con la llegada de los inhibidores de puntos de control inmunológico, que redefinieron el manejo del HCC avanzado.
El estudio CheckMate 9DW es un ensayo fase 3 aleatorizado y abierto que evaluó la combinación de nivolumab e ipilimumab frente a lenvatinib o sorafenib como tratamiento de primera línea en pacientes con carcinoma hepatocelular (HCC) irresecable.
Los resultados mostraron una mejoria significativa en la supervivencia global con la combinación de inmunoterapia (mediana de 23,7 meses) frente a las terapias dirigidas (20,6 meses), con una reducción del 21 % en el riesgo de muerte (HR: 0,79; IC 95 %: 0,65–0,96).
Aunque se observó un mayor número de muertes tempranas en el grupo de inmunoterapia, este régimen demostró respuestas más duraderas (mediana de duración de respuesta: 30,4 meses vs. 12,9 meses) y una tasa de respuesta objetiva superior (36 % vs. 13 %).
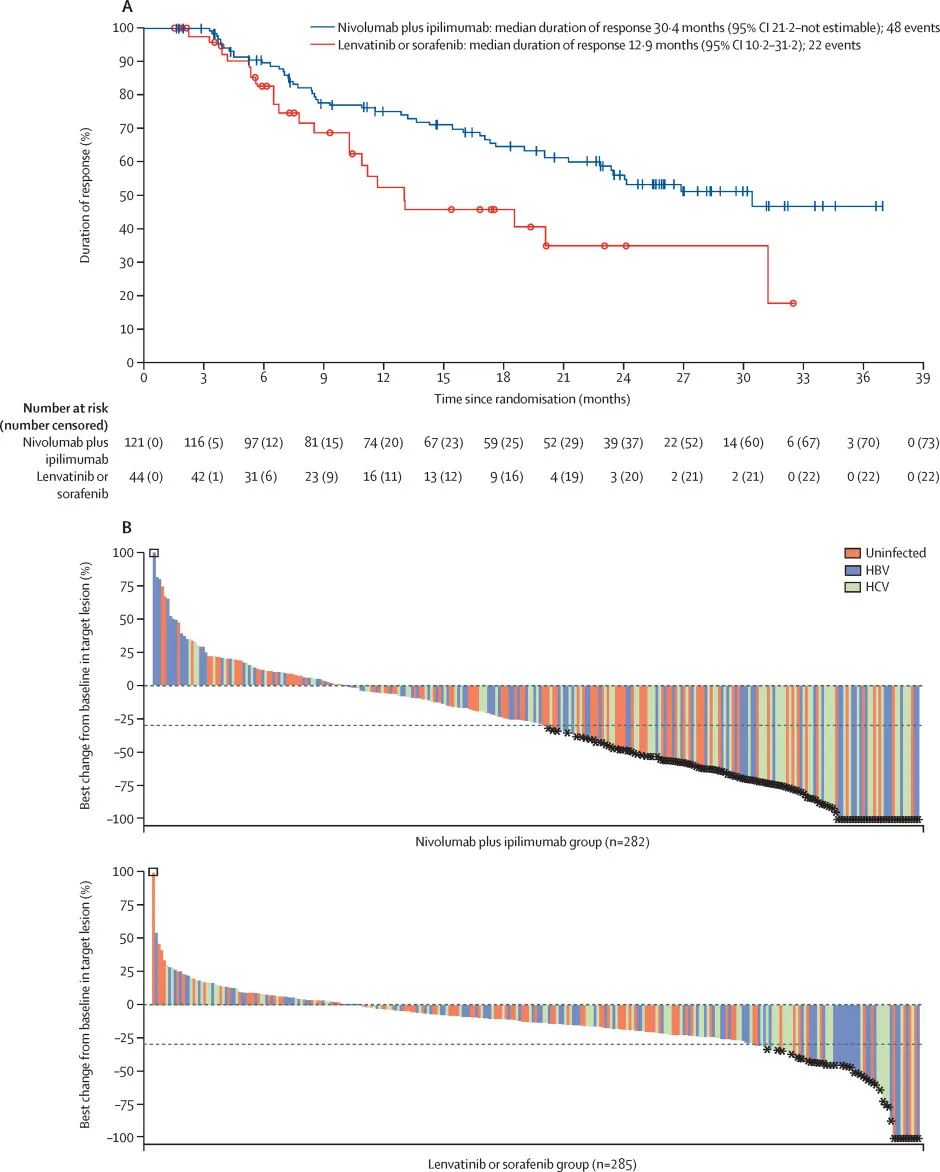
La combinación de nivo/ipi presentó un perfil de seguridad manejable, con eventos adversos grado 3–4 en el 41 % de los pacientes, similar al grupo de comparación (42 %). Los eventos inmunomediados fueron frecuentes pero manejables con protocolos establecidos. Estos resultados respaldan el uso de esta combinación como una opción de primera línea en HCC irresecable, ofreciendo beneficios significativos en SG y respuestas duraderas, especialmente en pacientes con enfermedad avanzada.
En conclusión, el hepatocarcinoma representa un desafío significativo en el ámbito de la oncología, debido a su alta incidencia y complejidad en el manejo. La evolución de las estrategias diagnósticas y terapéuticas ha permitido avances importantes, desde la mejora en las técnicas de detección temprana hasta el desarrollo de tratamientos locales y sistémicos más efectivos.
El impacto de la inmunoterapia como opción de primera línea en HCC avanzado subraya el potencial transformador de las combinaciones de terapias inmunológicas en la mejora de la supervivencia global y la calidad de vida de los pacientes. No obstante, la necesidad de un enfoque multidisciplinario y personalizado sigue siendo esencial para optimizar los resultados, especialmente en poblaciones de alto riesgo.