| Introducción |
La cirugía se considera el principal abordaje incluido en las estrategias oncológicas más efectivas para curar a pacientes con metástasis hepáticas de origen colorrectal (MHCR). Esto está bien ilustrado en el escenario de metástasis múltiples bilobulares mediante la combinación de cirugía extendida del hígado con combinaciones de nuevas drogas sistémicas, brindando una tasa de sobrevida a 5 años de cerca del 50% [1-3].
Notablemente, los criterios de selección para la cirugía hepática han evolucionado dramáticamente en las últimas 2 décadas. El foco actual no está más relacionado con el tamaño y número de lesiones, sino con la posibilidad de lograr una resección completa (R0), junto con un remanente hepático suficiente para prevenir la insuficiencia hepática postoperatoria [2,4,5].
Por lo tanto, la introducción de las hepatectomías de manipulación de volumen en varias etapas, y las técnicas con conservación del tejido hepático, han aumentado la resecabilidad del tumor y, consecuentemente, mejorado la sobrevida a largo plazo [3]. Además, una variedad de terapias ablativas, tales como la ablación térmica, electroporación irreversible, quimioterapia intraarterial hepática regional, quimio o radioembolización, y radioterapia estereotáxica, han sido añadidas al armamentario de terapias efectivas complementarias de la resección quirúrgica [6].
Finalmente, el trasplante hepático (TH) está siendo aceptado cada vez más para casos seleccionados de tumores metastásicos [7]. Aunque hay disponibles numerosas intervenciones quirúrgicas para las MHCR, elegir las mejores o la mejor combinación puede, no obstante, representar un nuevo desafío para una toma consistente de decisión, en vista de la escasez de publicaciones concluyentes con un alto nivel de evidencia [8].
Por lo tanto, pueden existir variaciones significativas entre los cirujanos, en relación con sus elecciones para el tratamiento. Eso puede confundir tanto a los pacientes como a los proveedores de atención médica asociados, los que lógicamente buscan consistencia en la elección de la mejor atención disponible, y la comparación de los resultados de los tratamientos puede ser difícil de interpretar.
El desacuerdo en la elección de las modalidades de tratamiento, en pacientes con tumores hepáticos, comienza ya con la evaluación de la resecabilidad [9], que establece el objetivo de un enfoque curativo versus paliativo [10].
Los autores de este trabajo postulan que los antecedentes educativos de los cirujanos individuales, incluyendo la exposición al TH, cultura quirúrgica relacionada con el país, y experiencia en diferentes estrategias quirúrgicas, pueden afectar las elecciones de las estrategias quirúrgicas entre los cirujanos experimentados.
En la actualidad, no hay datos disponibles evaluando la magnitud de esas discrepancias postuladas entre los expertos en todo el mundo. El objetivo de este estudio fue evaluar los abordajes quirúrgicos en presencia de MHCR entre los cirujanos hepáticos expertos alrededor del globo.
La evaluación se basó en un estudio de esbozo clínico de 10 casos con diferente complejidad. Dado que los cirujanos generales inicialmente ven a muchos de estos pacientes, también se presentaron esos casos a ese grupo y se evaluó su actitud de tratar o derivar los casos complejos a centros especializados.
| Pacientes y métodos |
> Diseño del estudio
El diseño se basó en el estudio clínico de 10 casos con MHCR, en ocasiones asociadas con metástasis pulmonares. Todos los casos fueron tratados en el centro coordinador (Hospital Universitario de Zúrich), y fueron cuidadosamente seleccionados para cubrir un espectro amplio de escenarios tumorales en el hígado. La extensión de la enfermedad fue desde una metástasis única a lesiones difusas bilobulares (Tabla 1).
Se agrupó la complejidad de los casos en 2 categorías, definidas como: (a) casos de baja complejidad incluyendo enfermedad oligometastásica en el hígado, sin compromiso de grandes vasos y limitada a un hemi-hígado (casos 1-4) y (b) casos de alta complejidad con múltiples metástasis bilobulares, y/o involucrando vasos hepáticos mayores (casos 5-10). En 6 casos, el tumor colorrectal primario ya había sido removido.
Se seleccionaron sólo pacientes no cirróticos sin comorbilidades mayores, para enfocar la toma de decisión sobre los abordajes oncológicos y, particularmente, las estrategias quirúrgicas. Una plataforma interactiva en línea (SurveyMonkey) se utilizó para representar cada caso respectivo, incluyendo la historia médica relevante del paciente, así como exploraciones con imágenes de resonancia magnética con fases arteriales y venosas, así como vistas axiales y coronales.
Los casos fueron presentados detalladamente a 43 expertos en cirugía hepática de 23 países, en los 4 continentes. Los expertos fueron identificados sobre la base de sus contribuciones académicas en el campo de la cirugía hepática, es decir, con publicaciones en revistas con alto factor de impacto, y que realizaban resecciones hepáticas mayores por al menos 10 años. Algunos de ellos estaban o habían estado involucrados en un programa de TH.
La invitación fue enviada personalmente por el autor principal (PAC), por correo electrónico, a cada experto seleccionado, incluyendo una descripción de los objetivos del estudio y la metodología. Se enviaron recordatorios cuando la ausencia de respuesta excedía las 2 semanas. La encuesta fue completada anónimamente y, lo que es más importante, los participantes acordaron realizar la evaluación de cada caso respectivo exclusivamente por ellos mismos y no delegar en ninguna circunstancia esa tarea a colegas menos experimentados.
Se les preguntó a los expertos sus datos demográficos, educación médica previa detallada, participación en TH, y si el foco de su práctica quirúrgica cubría sólo la cirugía hepatobiliar o también el TH, u otros campos de la cirugía. Esas cuestiones fueron seguidas por la presentación detallada de los 10 casos junto con las respectivas preguntas sobre las diferentes estrategias terapéuticas. Para completar totalmente la encuesta, se le pidió a cada participante que respondiera 137 preguntas en total.
Junto con el grado de concordancia de los expertos para cada caso respectivo, se efectuó un análisis de subgrupo evaluando la influencia de factores potenciales en la toma de decisión de los abordajes quirúrgicos.
Para comprobar cómo tratan los cirujanos generales a los pacientes con MHCR, y si los derivan a centros especializados, se envió una encuesta levemente ajustada a 60 cirujanos generales localizados en Suiza, Corea del Sur, Japón y EEUU. Los criterios para los cirujanos generales incluyeron la falta de enfoque en las enfermedades hepáticas y trabajar en centros no académicos. Ese grupo de cirujanos fue identificado por los respectivos coautores locales del estudio.
> Análisis estadístico
Se usó mediana y rango intercuartil (RIC) para describir los datos continuos, y números y proporciones para describir los datos categóricos. Se empleó la prueba exacta de Fisher para comprobar las asociaciones entre las variables categóricas.
Para comprobar el acuerdo entre evaluadores entre cirujanos hepáticos expertos se utilizó el test de kappa (k), que es un índice de concordancia ajustado al azar, para la categorización de variables nominales por múltiples evaluadores para cada caso [11].
El rango de niveles de concordancia fue de 0 a 1, con 0 describiendo absolutamente no acuerdo entre participantes, y 1 indicando 100% de acuerdo. Los niveles de acuerdo fueron definidos de la siguiente manera: nivel k 0,00–0,20, ninguno; 0,21–0,39, mínimo; 0,40–0,59, débil; 0,60–0,79, moderado; y 0,80–0,90, fuerte; por encima de 0,90, casi perfecto [12]. Los cálculos se hicieron con el programa SPSS para Mac (SPSS Inc., Chicago, USA) y con el Calculador Kappa en línea [13].
| Resultados |
> Características generales de los expertos en cirugía hepática
Treinta y ocho (86%) de los 43 cirujanos hepáticos expertos invitados completaron toda la evaluación de los 10 casos, 16 cirujanos (42%) eran de Europa, 11 (29%) de los EEUU, 6 (16%) de Asia, y 5 (13%) de Sudamérica. La mediana del tiempo para completar la encuesta fue de 126 minutos (RIC: 34–175).
Treinta y cinco participantes (92%) tenían una posición de liderazgo como jefes de Departamento o Sección, con una mediana de experiencia clínica de 25 años (rango: 14–39) en cirugía hepática. La mayoría de ellos (n = 30; 79%) trabajaba en centros especializados realizando más de 100 casos de cirugía hepática por año. Su práctica se enfocaba en la cirugía hepatobiliopancreática (HBP), con 25 de ellos (68%) realizando adicionalmente TH. Más de la mitad de los participantes (n = 23; 61%) tuvo un entrenamiento formal completo en cirugía HBP o de TH, y la mayoría (n = 31; 82%) tiene actualmente un programa de becas en su departamento.
En relación con la manipulación del volumen hepático, todos los 38 expertos tenían disponible la embolización de la vena porta (EVP) en su centro asistencial, y un tercio (n = 13; 34%), ha-bía empleado en ocasiones la embolización de la vena hepática.
La mayoría de los expertos (n = 35; 95%) estaba familiarizada con las hepatectomías en 2 etapas, con dos tercios de ellos (n = 27,71%) habiendo efectuado la asociación de la partición hepática y la ligadura de la vena porta para la hepatectomía por etapas (ALPPS, por sus siglas en inglés).
Por otra parte, un tercio (n = 13; 34%) había realizado TH en casos seleccionados de MHCR. En relación con el abordaje oncológico, la mayoría – pero sorprendentemente no todos – de los expertos (n = 30; 79%), discutieron rutinariamente sobre sus pacientes en juntas interdisciplinarias de tumores en sus instituciones.
> Variabilidad en la selección de estrategias terapéuticas entre los expertos
El acuerdo entre evaluadores entre los expertos en relación con la decisión terapéutica fue, en general, ninguno o mínimo. Esta observación fue particularmente significativa en los casos con alta complejidad.
No obstante, algún acuerdo casi perfecto se observó en la evaluación de la resecabilidad en los casos con baja complejidad (mediana k = 1,00), que cayó a k de 0,71 (RIC: 0,35–0,82) en los casos de alta complejidad. Por ejemplo, el caso más complejo (caso 10) fue considerado como resecable sólo por los dos tercios de los expertos (n = 24).
El acuerdo entre evaluadores en la elección del acceso quirúrgico abierto sobre el mínimamente invasivo, varió desde moderado (mediana k = 0,79; RIC: 0,65–0,88) en los casos de alta complejidad, con un 91% de los expertos (n = 32) optando por el abordaje abierto, a ninguno (mediana k = 0,07; RIC: 0,01–0,15) en los casos de baja complejidad.
También se observó un acuerdo mínimo a débil en relación con el uso de la EVP y medición preoperatoria del futuro remanente hepático, antes de proceder a la cirugía (mediana k para EVP = 0,46; RIC: 0,09–0,85; mediana k para volumetría = 0,24; RIC: 0,07–0,54). Sorprendentemente, aún en los casos de alta complejidad no se halló acuerdo con el uso de la EVP o la evaluación preoperatoria del remanente hepático futuro (mediana k para EVP = 0,17; RIC: 0,03–0,65; mediana k para volumetría = 0,20; RIC: 0,02–0,38).
Cuando se analizó la estrategia de los expertos para realizar hepatectomía en 1 versus 2 etapas, tal como se esperaba, se documentó un acuerdo perfecto en los casos de baja complejidad, con todos los expertos optando por el abordaje en 1 etapa. Sin embargo, no se pudo documentar ningún acuerdo en los casos de alta complejidad, con una mediana de sólo el 35% (n = 12) de los participantes seleccionando un procedimiento en 2 etapas.
> Factores que influencian la decisión de tratamiento
En los casos de baja complejidad, el acuerdo entre evaluadores fue de moderado a casi perfecto en la mayoría de los grupos, excepto en el abordaje quirúrgico (abierto vs mínimamente invasivo), el tipo de resección (anatómica vs conservadora de parénquima), y en la evaluación preoperatoria del remanente hepático futuro.
Por lo tanto, se restringió el análisis de subgrupo a los 6 casos con alta complejidad. Se investigaron los factores que podrían haber influenciado la elección terapéutica de cada experto, tales como el origen demográfico, entrenamiento formal, foco en la práctica quirúrgica (sólo HBP vs HBP + TH), o albergar capacitación oficial de becas en los respectivos centros.
Los expertos de Europa y Sudamérica evaluaron las metástasis hepáticas, en los casos de alta complejidad, como resecables en casi todos los casos, mientras que varios expertos de Asia y Norteamérica denegaron por adelantado las opciones curativas. La elección de la resección de los casos presentados fue calificada igualmente por los expertos, independientemente de la finalización de una beca formal previa.
Los expertos enfocados quirúrgicamente en cirugía HBP y TH, eligieron la EVP y las hepatectomías en 2 etapas más frecuentemente que los expertos con práctica limitada a la cirugía HBP (EVP 30%; RIC: 10–62 vs 20%; RIC: 6–39; hepatectomía en 2 etapas 41%; RIC: 13–70 vs 27%; RIC: 0–44).
> Características y actitudes de los cirujanos generales
Sesenta cirujanos generales, cuyas prácticas no se enfocaban en la cirugía hepática, completaron una encuesta modificada, destinada a abordar las prácticas de derivación. Esto incluyó a 20 cirujanos de Asia (Japón y Corea), 16 de Europa (Suiza) y 24 de Norteamérica (EEUU).
La mediana de la experiencia quirúrgica de ese grupo fue de 15 años (rango: 1–36). Interesantemente, tres cuartos de los cirujanos (n = 12) de Suiza, realizaban regularmente cirugía hepática, e incluso indicaron experiencia pasada en asistir o realizar hepatectomías en 2 etapas en centros académicos. En contraste, sólo 3 cirujanos (15%) en Asia y 4 (17%) en Norteamérica estuvieron involucrados en resecciones hepáticas. Cerca del 90% de los cirujanos generales (14/16) en Suiza, respondió que derivaban los casos complejos a centros especializados, mientras que eso cayó al 71% en Norteamérica, y al 60% en Asia.
| Discusión |
Este estudio investiga cómo expertos en cirugía hepática con una sólida formación académica, ofrecen estrategias terapéuticas para distintos grados de compromiso de las MHCR, el tipo más frecuente mundialmente de metástasis hepáticas.
Aunque se sospechaba algunas discrepancias, se observaron desacuerdos mayores inesperados, yendo desde la opción de resecciones hepáticas miniinvasivas, hasta la combinación de resección hepática con EVP, o el uso de hepatectomías en 2 etapas.
Las razones que afectan la elección de estrategias terapéuticas altamente variables siguen siendo poco claras, pero posiblemente involucran el tipo de entrenamiento de los respectivos cirujanos, y las consideraciones institucionales locorregionales.
Este dato es importante, porque demuestra que cirujanos expertos establecidos tienen obviamente diferentes interpretaciones de las recomendaciones o guías existentes. Esto también puede deberse a la falta actual de estudios de alta evidencia, como fue bien discutido en la última reunión de la European Surgical Association [8].
Varias características parecen muy relevantes en la interpretación de este análisis.
1. Primero, la encuesta alcanzó una participación del 86%, lo que fue considerado como excepcional, basado en las bajas tasas de respuesta observadas en la mayoría de los estudios en línea en el campo médico, que oscila entre el 20% y el 40% [14.15]. Este alto cumplimiento parece particularmente remarcable, considerando que completar la evaluación de los 10 casos requería 2 horas o más para cada experto.
2. Segundo, el análisis entre evaluadores se basó en la prueba k, que representa una de las herramientas estadísticas más comúnmente utilizadas para evaluar el grado de acuerdo entre evaluadores. Se seleccionó a propósito casos de MHCR, el cuarto cáncer más letal del mundo, representando también una condición bien estudiada por largo tiempo, con incontables publicaciones en muchas disciplinas, y la disponibilidad de muchas guías [16,17].
Además, la restricción de los casos a MHCR incrementó la homogeneidad del campo de estudio, en contraste con una mezcla con otros tumores hepáticos, tales como el carcinoma hepatocelular, con una posible enfermedad hepática subyacente e hipertensión portal. Por lo tanto, fue sorpresivo encontrar tantos niveles bajos de acuerdo entre los expertos establecidos en el campo.
3. Tercero, el desacuerdo sobre estrategias terapéuticas no se observó sólo en los casos de alta complejidad involucrando abordajes multimodales, sino también en casos de baja complejidad, por ejemplo, en relación con la elección de abordaje abierto versus mínimamente invasivo. Finalmente, se comprobó si los cirujanos generales derivaban a los pacientes con MHCR, particularmente los casos complejos, a centros especializados.
Se encontró que, a muchos pacientes con MHCR complejas, nunca se les ofreció derivaciones apropiadas a centros especializados dedicados, una práctica que corre en contra de la bibliografía colectiva, que ha establecido que los pacientes con MHCR tratados por equipos especializados en cirugía HBP, tienen mayor probabilidad de ser sometidos a resecciones curativas y disfrutar de una sobrevida a largo plazo [18].
Sigue sin estar claro qué factores afectan principalmente las elecciones reportadas para el tratamiento. En un análisis de subgrupo de todos los 38 expertos participantes, se identificó una tendencia en los factores geográficos, con cirujanos más “agresivos” en Europa y Sudamérica, para decidir embarcarse en estrategias complejas de resección, tal como la ALPPS, que sus colegas de Asia o EEUU. Esos cirujanos estuvieron también más frecuentemente involucrados en un programa paralelo de trasplante hepático. En ese sentido, la exposición a una beca de capacitación formal puede adicionalmente impactar sobre la práctica de los expertos [19].
En otras áreas, se ha demostrado – por ejemplo – que las becas formales de cirugía HBP están asociadas con una diferencia significativa en el abordaje de las complicaciones postoperatorias, incluyendo la fístula después de las duodenopancreatectomías [20]. En el presente estudio es más difícil detectar diferencias porque se eligieron cirujanos expertos con más de 10 años de experiencia en cirugía hepática, lo que puede amortiguar el impacto de un entrenamiento formal en esa etapa de sus carreras.
Otros estudios han subrayado también la inconsistencia de la toma de decisión en el tratamiento de las MHCR [10,21]. Por ejemplo, un estudio reciente evaluando la resecabilidad de las MHCR sobre imágenes de tomografía computada, reportó un desacuerdo sustancial entre cirujanos holandeses experimentados en hígado [10].
Observaciones similares han sido reportadas por una encuesta nacional entre cirujanos HBP canadienses, enfocados sobre patrones de práctica quirúrgica con grandes variaciones, en relación con la elección de la técnica para la resección hepática, el uso de la maniobra de Pringle, estrategias para la conservación de sangre, y manejo del dolor postoperatorio [21].
En el presente estudio, se extendió esa observación al uso de diferentes herramientas para tratar una variedad de MHCR. Por ejemplo, se fracasó en mostrar algún acuerdo sobre el uso de la EVP antes de la cirugía, la evaluación preoperatoria de la volumetría para predecir el tamaño del futuro remanente hepático, y el tipo de resección (conservadora de parénquima vs anatómica). También hubo una alta variabilidad en el procedimiento de ablación combinada de tumores primarios y secundarios para metástasis sincrónicas, o en la selección de técnicas de ablación para tratar las MHCR.
En una segunda parte, se comprobó cómo estaban involucrados los cirujanos generales con la cirugía hepática, y si remitían los casos complejos de MHCR a centros especializados. Este tópico es de mucha relevancia, porque a muchos pacientes puede no ofrecérseles terapias adecuadas o una cirugía curativa, y ser presentados de manera engañosa en las juntas locales multidisciplinarias de tumores (JMT) solo para enfoques paliativos. Este riesgo es aún mayor probablemente en sistemas de atención de la salud carecientes de políticas de centralización [22,23].
Obviamente, es difícil recolectar datos suficientes y validados sobre este tópico altamente sensible. Por lo tanto, se seleccionó un enfoque instantáneo en 2 países con medicina de alto nivel en Asia, EEUU y Suiza. En ninguno de esos países, la centralización está reforzada por ley. Interesantemente, dos tercios de los cirujanos generales participantes en Suiza, reportaron una participación regular en la cirugía hepática, incluso con exposiciones pasadas o presentes con hepatectomías en 2 etapas, aunque esa figura cayó a menos del 20% en ambas naciones asiáticas y en los EEUU, en donde admitieron un nivel bajo de experiencia con los tumores hepáticos.
Contraintuitivo a esas prácticas locales diferentes, la mayoría de los cirujanos suizos mencionó que derivaban regularmente los casos complejos a centros especializados, mientras que sólo dos tercios de los encuestados en Asia y EEUU apoyaron la derivación a expertos.
Los autores de este trabajo están tentados a interpretar estos datos como precarios, porque los cirujanos generales se involucran en cirugías hepáticas complejas, en lugar de derivarlos a los expertos locales o, a pesar del escaso interés en resecar el hígado, es posible que no deriven a sus pacientes con tumores hepáticos a dichos centros.
Esto sugiere que a muchos pacientes con MHCR complejas pudo no habérseles ofrecido nunca una experiencia adecuada por parte de expertos en centros multidisciplinarios. Esto claramente necesita estudios a mayor escala para evaluar mejor la magnitud del tema y cómo eso se puede relacionar con los distintos sistemas de atención de la salud.
Este estudio contiene limitaciones inherentes. Primero, se invitó sólo a cirujanos hepáticos académicos con publicaciones en ese campo, abriendo la posibilidad de sesgo por sus propias contribuciones. Otros expertos, en centros no académicos pudieron haber respondido de manera diferente. Segundo, la participación de 38 expertos senior puede no permitir la detección de todos los factores que afectan la elección de terapias, porque el análisis de subgrupo no tenía el poder estadístico adecuado.
Inevitablemente, las opiniones de los expertos están influenciadas por su experiencia personal y la experiencia local de otras disciplinas. Importantemente, el estudio se enfocó sobre los aspectos quirúrgicos de escenarios oncológicos complejos, ignorando la contribución de otros participantes de las JMT. El mundo real de la toma de decisiones en condiciones oncológicas, incluye a oncólogos, gastroenterólogos, radiólogos intervencionistas, etc.
No obstante, podría decirse que los cirujanos establecen los objetivos terapéuticos de apuntar a una curación o a un enfoque paliativo. Por tanto, podría ser de interés poner a prueba las elevadas discrepancias observadas en este estudio en decisiones multidisciplinarias. Sin embargo, sorprendentemente, un quinto de los expertos participantes no discute sus pacientes en comités tumorales. Aunque no hay duda de que las JMT tienen un papel clave en la toma de decisión para el tratamiento interdisciplinario del tumor, este estudio fue diseñado para un escenario de cómo los cirujanos podían elegir su estrategia quirúrgica de erradicación del tumor, cuando la JMT había recomendado la cirugía.
Finalmente, el análisis de la actitud del cirujano general podía estar sesgado por la selección de los participantes hecha por los expertos, pero aquí se esperaría aún más un déficit de derivación por parte de cirujanos generales desconocidos. También se sospecha que algunos pacientes con MHCR son vistos primero por generalistas u oncólogos y pueden ser derivados directamente a centros especializados, sin ser vistos por cirujanos generales. No está claro cómo esto podría afectar el patrón de derivación.
En conclusión, las elecciones de las estrategias terapéuticas entre expertos en cirugía hepática parece, en realidad, “un lanzamiento de dados”. Estos datos alarmantes deberían impulsar grandes esfuerzos en el establecimiento de guías de atención estándar y recomendaciones para el protocolo de cualquier desvío de la atención estándar. En este contexto, los registros son importantes para recopilar datos de forma prospectiva y permitir el análisis internacional, que contribuya a conferencias de consenso constructivo y al diseño de normas ampliamente aceptadas.
TABLA 1
|
Caso 1 | Mujer de 48 años con metástasis hepáticas sincrónicas de cáncer rectal. El tumor primario es asintomático. La paciente no recibió ningún tratamiento hasta el momento | 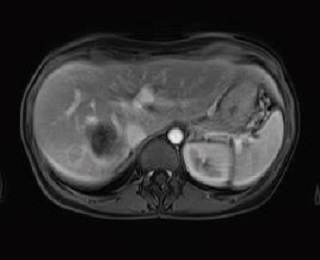 Lesión hipointensa en segmento VII |
|
Caso 2 | Hombre de 65 años con metástasis hepáticas metacrónicas de cáncer sigmoideo. Hemicolectomía izquierda realizada 1 año atrás. No se administró quimioterapia adyuvante. | 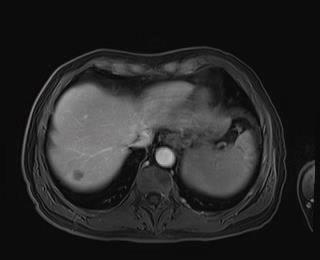 Lesión con componente fibrótico central en segmento VII |
|
Caso 3 | Hombre de 46 años con metástasis hepáticas sincrónicas de tumor de colon derecho. Después de 4 ciclos de terapia sistémica con Folfoxiri y Bevacizumab fue reestadificado mostrado una regresión de las metástasis hepáticas así como del tumor primario. | 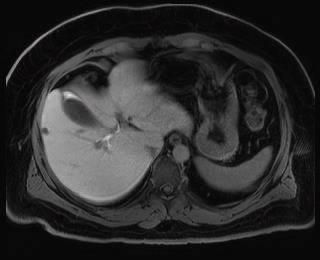 Lesiones en segmentos V/VI, V y VI |
|
Caso 4 | Hombre de 41 años con metástasis hepáticas sincrónicas de cáncer de recto. Como el primario ya era sintomático, se realizó una resección rectal con abordaje abierto, sin terapia sistémica neoadyuvante. Después de la cirugía se administraron 6 ciclos de terapia sistémica con FOlfoxiri y Bevacizumab. | 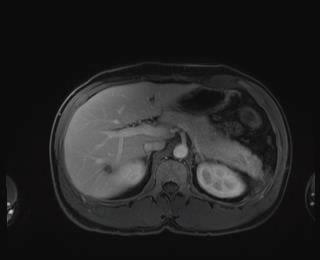 Lesiones en segmentos VI/VII |
|
Caso 5 | Hombre de 61 años con metástasis hepáticas sincrónicas de cáncer de recto. Después de un protocolo corto de radio/quimioterapia, se efectuó una resección rectal robótica 6 meses atrás, seguida por 7 ciclos de quimioterapia con Folfox. Parénquima hepático esteatósico (total 40%; esteatosis macrovesicular 20%) | 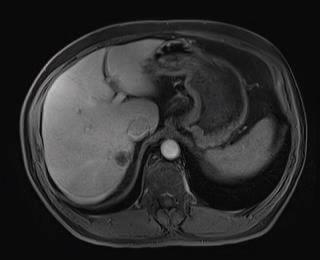 Lesiones en segmentos II, IVb, V, VI y VII |
|
Caso 6 | Hombre de 72 años con metástasis hepáticas sincrónicas de tumor de colon derecho. Como el tumor de colon era sintomático, se realizó una hemicolectomía laparoscópica derecha 4 meses atrás (TNM: pT4 pN1b (3/21) cM1 V1 R0) seguida por 4 ciclos de quimioterapia adyuvante con Folfiri y Cetuximab. | 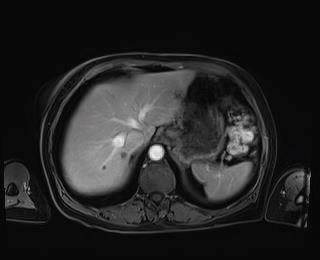 Lesiones en segmentos II, V (2), V/VI, V/VIII, VII y VIII |
|
Caso 7 | Hombre de 60 años con metástasis hepáticas metacrónicas de cáncer de recto. Después de una breve radio/quimioterapia se efectuó una resección rectal laparoscópica 6 meses atrás, seguida por 3 meses de quimioterapia adyuvante con Folfox. | 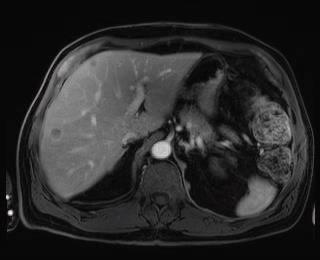 Lesiones en segmentos IVa (3), VI/VII y VIII |
|
| Hombre de 61 años con metástasis hepáticas bilobulares sincrónicas y pulmonares. Después de 6 ciclos de quimioterapia sistémica con Folfirinox y Bevacizumab, todas las metástasis hepáticas mostraron buena respuesta. Se eligió abordar primero el recto y la resección rectal fue realizada varias semanas atrás. | 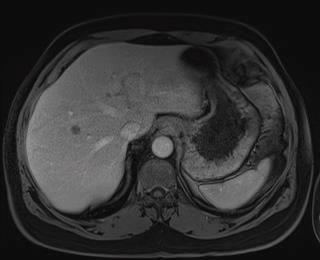 Lesiones hepáticas múltiples bilobulares (> 9) |
|
Caso 9 | Hombre de 57 años con metástasis hepáticas sincrónicas de tumor en el colon izquierdo. La terapia neoadyuvante con 6 ciclos de Folfiri y Cetuximab mostró una buena respuesta de las metástasis hepáticas. El tumor primario es asintomático. | 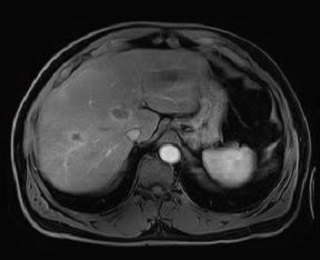 Lesiones en segmentos IVa, V, VI, VII y VIII (2). Dos lesiones sospechosas en segmento II |
|
Caso 10 | Mujer de 65 años con metástasis hepáticas sincrónicas y pulmonares de un cáncer del colon derecho. La quimioterapia neoadyuvante con 6 ciclos de Folforixi y Bevacizumab mostró una remisión de los tumores en el hígado y también en pulmón. Los nódulos pulmonares son 5 y están en ubicaciones resecables. | 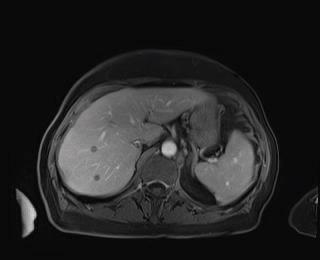 Metástasis múltiples en segmentos II, III, V, VI, VII. VIII |
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi