Introducción
Las estenosis faríngeas severas ocurren en el 0,7% al 6% de los pacientes después de una ingestión cáustica [1]. Tales lesiones son generalmente el resultado de la ingestión masiva de agentes corrosivos y/o del almacenamiento faríngeo prolongado (dudas para tragar, vómito provocado).
Bajo esas circunstancias, severas secuelas esofágicas y/o gástricas (resección de emergencia, estenosis intratables) están también presentes y la restauración de la continuidad del tracto digestivo alto, requiere reconstrucción esofágica y faríngea concomitante. El manejo quirúrgico de las estenosis faríngeas es un difícil desafío reflejado por la gran diversidad de procedimientos quirúrgicos descritos para su tratamiento [2-10]. A través del tiempo, la mayoría de esas técnicas cayó en desuso debido a la alta morbilidad y a la baja tasa de éxito.
En 2007, los autores de este trabajo reportaron la técnica de la colofaringoplastia para el tratamiento de las lesiones cáusticas severas faringoesofágicas, en la que el mismo trasplante colónico era usado para ambas reconstrucciones, esofágica y faríngea [11]. Ese estudio incluyó a 58 pacientes y mostró resultados promisorios.
Los resultados inmediatos y a largo plazo de la colofaringoplastia estuvieron en el rango de aquellos reportados después de la esofagocoloplastia sin reconstrucción faríngea [11]. Después de la publicación del reporte inicial, el número de procedimientos de colofaringoplastia aumentó de manera constante cada año; actualmente, más de la mitad de los procesos reconstructivos por lesiones cáusticas realizados en el centro en donde se desempeñan los autores, incluye reconstrucción faríngea.
El objetivo de este estudio fue reportar los resultados de la colofaringoplastia realizada a una cohorte grande de pacientes en el Saint Luis Hospital, en París, desde su primera descripción en 1993. Los resultados fueron comparados con los de la esofagocoloplastia sin reconstrucción faríngea realizada en el mismo centro a lo largo del mismo período.
Pacientes y métodos
Pacientes
Desde enero de 1993 hasta diciembre de 2012, 267 pacientes fueron sometidos a reconstrucción esofágica con el colon, por lesiones cáusticas, en el Saint Luis Hospital, en París. Los pacientes derivados para manejo de salvataje después del fracaso de una reconstrucción (n = 29), fueron excluidos.
Los registros médicos de 238 pacientes sometidos a una reconstrucción de primera mano en dicho centro asistencial, fueron revisados retrospectivamente y fueron el sujeto del estudio. La resección esofágica de emergencia había sido llevada a cabo en 180 pacientes (76%), mientras que la reconstrucción esofágica fue realizada a causa de estenosis intratables en 58 pacientes (24%).
Evaluación preoperatoria
El protocolo de manejo de los pacientes que requieren reconstrucción esofágica ha sido reportado previamente [11,12]. Resumidamente, se ofreció la reconstrucción a pacientes psicológicamente estables después de una cuidadosa evaluación psiquiátrica.
La evaluación otorrinolaringológica (EORL) fue el examen clave para la subsecuente planificación reconstructiva. La EORL incluyó sistemáticamente nasofaringoscopía con fibra óptica e hipofaringoscopía con laringoscopía directa bajo anestesia general, y fue realizada a todos los pacientes, 1 a 3 meses después de la ingestión [11]. Si el proceso de cicatrización estaba todavía en evolución, la EORL era repetida a los 6 meses.
Al comienzo del período en estudio, el retardo mínimo en la reconstrucción era de 3 meses para la esofagocoloplastia y 6 meses para la colofaringoplastia; a partir de 2007, un mínimo de 6 meses para la reconstrucción fue respetado en todos los pacientes, de acuerdo con los resultados de una publicación reciente del mismo grupo [12]. La colonoscopía preoperatoria fue efectuada antes de la reconstrucción en pacientes con más de 55 años de edad y en aquellos con antecedentes familiares de cáncer de colon, para descartar enfermedad maligna colónica.
Consideraciones técnicas
Esofagocoloplastia
La técnica de esofagocoloplastia después de la ingestión cáustica ha sido descrita en detalle en otra parte [12-14]. Resumidamente, se usó un injerto ileocolónico siembre que fue posible. El esófago cervical fue suturado al íleon o al colon, según lo más conveniente. La continuidad intestinal abdominal fue restaurada mediante cologastrostomía sobre la pared gástrica anterior, siempre que fue posible; de lo contrario, la reconstrucción fue realizada mediante anastomosis coloduodenal en la segunda porción del duodeno o con un asa en Y de Roux.
Colofaringoplastia
La técnica de reconstrucción faríngea no sufrió mayor modificación desde su introducción en 1993 [11]. La reconstrucción faríngea fue realizada por el mismo cirujano (M.D.B) a través de todo el período del estudio. Se construyó una traqueostomía al comienzo de la operación. Se realizaron dos operaciones cervicales distintas de acuerdo con los hallazgos de la EORL preoperatoria [11]: (1)
Colofaringoplastia estándar, para tratar estenosis hipofaríngea (quemaduras envolviendo el tracto de entrada esofágico, senos piriformes y área posterior) y estenosis subglóticas (adherencias desde el área retrocricoidea o retroaritenoidea, extendidas a la pared esofágica posterior); (2) Colofaringoplastia con resección laríngea parcial concomitante, para tratar estenosis supraglóticas (obliteración de la vía aérea supraglótica con estenosis faríngea a nivel de la epiglotis o en la base de la lengua).
La laringectomía supraglótica fue llevada a cabo si la EORL mostraba lesiones severas de la epiglotis, mientras que la faringectomía suprahiodea con resección de la base de la lengua se efectuaba si las quemaduras involucraban la lengua (Fig. 1)
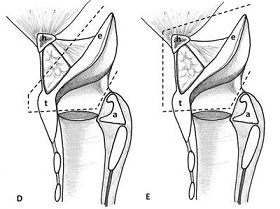
• FIGURA 1: Abordajes quirúrgicos a la laringe: resección de la porción superior/posterior del cartílago tiroideo durante la esofagocoloplastia estándar (A); vista frontal mostrando la resección del cartílago tiroideo por arriba de la inserción de la cuerdas vocales con resección de la epiglotis (B) y del hueso hioides (C) durante la laringectomía supraglótica y faringectomía suprahioidea, respectivamente; vista sagital de los planos de resección durante la laringectomía supraglótica (D) y faringectomía suprahioidea (E). (a) indica aritenoides; (e) epiglotis; (h) hueso hioides y (t) cartílago tiroideo
Los abordajes quirúrgicos de la laringe estuvieron inspirados en técnicas usadas en el cáncer otorrinolaringológico y fueron guiados por la localización de las quemaduras y la resección/reconstrucción requerida.
Se usó un abordaje lateral cuando se realizó la colofaringoplastia estándar. Cuando se usó ese abordaje se efectuó sistemáticamente una resección subpericondral de la porción superior/posterior del cartílago tiroideo. Esa maniobra ofrece un amplio acceso a la hipofaringe permitiendo una evaluación precisa de la extensión de las quemaduras y resección de todos los tejidos cicatrizales, y facilita la confección de la anastomosis faringocolónica. Se usó un abordaje anterior a través de la laringe siempre que se efectuó la resección laríngea parcial.
En esa situación, la faringe y la laringe fueron expuestas después de la resección del tercio superior del cartílago tiroideo, inmediatamente por encima de la inserción de las cuerdas vocales (Fig. 1). No se usó nunca un abordaje posterior, porque puede obstaculizar el acceso al área supraglótica.
Durante ambas operaciones, la neofaringe fue construida utilizando el extremo cervical de la coloplastia, que fue cortado de manera oblicua, para obtener una superficie con bordes biselados, que cubrió la superficie cruda remanente después de la resección cicatrizal. La mucosa colónica fue suturada a la mucosa de la pared faríngea posterior, hacia arriba y hacia atrás y, hacia delante, hacia la mucosa retroaritenoidea o retrocricoidea. Después de la resección laríngea, el hueso hioides y la base de la lengua fueron descendidos hacia el cartílago tiroideo con 3 puntos separados.
Las características distintivas de la operación abdominal durante la colofaringoplastia incluyeron la construcción de un injerto colónico más grande, para alcanzar la faringe, y la reconstrucción abdominal con asa en Y de Roux, para minimizar el reflujo.
En el caso de manejo conservador inicial, el esófago nativo no fue resecado sistemáticamente al momento de la reconstrucción [12]. Desde enero de 2000, la apertura del tracto de entrada torácico, mediante la resección de la cabeza de la clavícula izquierda y del manubrio esternal, ha sido realizada sistemáticamente para evitar la compresión del injerto, tanto durante la esofagoplastia, como la colofaringoplastia [12].
Manejo postoperatorio
En ausencia de complicaciones quirúrgicas, la nutrición enteral mediante tubo de yeyunostomía, fue comenzada en el 5º día postoperatorio (DPO), en todos los pacientes.
Restablecimiento de la alimentación oral
Después de la esofagocoloplastia, la alimentación oral se comenzó al 7º DPO, en ausencia de complicaciones quirúrgicas; los líquidos fueron introducidos primero y fueron seguidos progresivamente por semisólidos y luego dieta sólida.
Después de la colofaringoplastia, los intentos para ocluir el tubo de traqueostomía se iniciaron al 10º DPO; se comenzó con la alimentación oral tan pronto como el paciente toleraba la oclusión del tubo de traqueostomía por 24 horas; los intentos de alimentación fueron realizados con una cánula obturada y el manguito desinflado. Se introdujo primero una dieta semisólida y los líquidos fueron introducidos después, si no ocurría aspiración recurrente. Varios principios fueron respetados para optimizar ese paso.
Los intentos iniciales de alimentación fueron llevados a cabo bajo vigilancia ininterrumpida por parte del equipo de salud. El paciente permaneció sentado media hora antes, durante y 1 hora después de la ingesta oral, para evitar la aspiración relacionada con el reflujo. La deglución fue realizada con la cabeza en posición de anteflexión, para bloquear la vía aérea y ayudar el pasaje del alimento en el conducto digestivo. Se introdujo primero la comida de la mañana.
Cuando esa comida fue bien tolerada por al menos 3 días, se introdujeron progresivamente las comidas siguientes (mediodía, tarde), una a la vez. Se introdujo inicialmente comida con textura de gelatina, seguida por yogurts y, eventualmente, alimentos mixtos. Los cambios en la textura de la comida fueron introducidos siempre durante la primera comida del día y luego extendidos progresivamente a las siguientes comidas. El tubo de traqueostomía fue removido después de la ingestión sin inconvenientes de alimentos semisólidos durante 5 días consecutivos. Los líquidos fueron eventualmente comenzados con soda entre las comidas, para minimizar el reflujo y la aspiración.
Seguimiento alejado
Todo el proceso de reeducación intrahospitalaria fue efectuado por el cirujano ORL (M.D.B) y por una enfermera dedicada en la unidad digestiva (C.L). El manejo continuó luego en instalaciones para el cuidado, con ortofonía y apoyo psicológico , hasta que la condición del paciente permitía el seguimiento ambulatorio.
El tubo de yeyunostomía fue removido durante la visita ambulatoria, si el peso y las condiciones psicológicas eran estables y la ingesta oral diaria excedía las 1500 kcal.
La evaluación clínica fue realizada cada 4 meses los 2 primeros años y luego anualmente. El seguimiento psicológico fue continuado indefinidamente.
Análisis estadístico
La mortalidad y morbilidad postoperatorias fueron definidas como muerte y complicaciones, respectivamente, dentro de los 90 días de la reconstrucción. La disfunción de la coloplastia fue definida como cualquier condición relacionada con el injerto, interfiriendo con el proceso de ingesta alimentaria oral. La morbilidad tardía incluyó a todas las complicaciones comenzando después del 90º DPO y las disfunciones de la coloplastia ocurriendo en cualquier momento. Los resultados funcionales fueron evaluados en los pacientes con un seguimiento alejado mayor de 1 año. El éxito fue definido como la habilidad para remover tanto la traqueostomía como los tubos de yeyunostomía.
La calidad de vida fue evaluada usando los cuestionarios QLQ-OG25 [15] y SF12v2 [16]. El QLQ-OG25 evalúa varios ítems de las funciones esofágica y gástrica; los puntajes van desde 25 a 100, con los más bajos indicando mejor función. El SF12v2 con componente físico (PCS) y mental (MCS), resume la medición de aspectos generales de la calidad de vida relacionada con el estado de salud; los puntajes son calibrados de manera que 50 es el puntaje promedio o normal.
La calidad de vida fue evaluada en los pacientes seguidos por más de 1 año después de la reconstrucción; los cuestionarios fueron auto-administrados. El cirujano tratante explicó el propósito de los cuestionarios, indicó que todos los datos serían mantenidos confidenciales y, de ser necesario, brindó ayuda con la lectura de los ítems o con la redacción de las respuestas.
Las variables continuas son presentadas como mediana (rango intercuartilar [RIC]) y comparadas con la prueba de Wilcoxon. Las variables categóricas son presentadas como cuenta (porcentaje) y comparadas con las pruebas de 2 o exacta de Fisher, según lo apropiado. Cualquier variable alcanzando una P = 0,05 de éxito en el análisis univariado, fue propuesta en el modelo de regresión logística hacia atrás.
En el modelo de regresión logística, las variables continuas fueron codificadas con splines cúbicos, para relajar la asunción de linealidad. Se usó un término de interacción en el modelo multivariado buscando una variación en el efecto de la edad sobre el éxito, de acuerdo con el tipo de reconstrucción.
Las curvas de sobrevida fueron calculadas de acuerdo con Kaplan-Meier, desde la fecha de la reconstrucción hasta la fecha de muerte y fueron comparadas con la prueba de log-rank. Se usó un valor de P < 0,05 para denotar significación estadística. Todos los análisis fueron hechos con el programa R 3.0.2 (The R Core Team, Viena, Austria).
Resultados
Características de los pacientes
De los 238 pacientes sometidos a reemplazo esofágico con el colon por lesiones cáusticas, 122 pacientes (51%) fueron sometidos a esofagocoloplastia y 116 pacientes (49%) a colofaringoplastia. Los grupos de colofaringoplastia y esofagocoloplastia fueron similares en relación con la edad, sexo, antecedentes psiquiátricos y naturaleza del agente ingerido.
La ingestión con intento de suicidio (95% vs 89%, P = 0,04) y la esofagectomía de emergencia, fueron más frecuentes (84% vs 68%, P = 0,005) en los pacientes que fueron sometidos a colofaringoplastia. Durante el manejo de emergencia, los pacientes en el grupo de colofaringoplastia tuvieron una mayor probabilidad de requerir la construcción de una traqueostomía (66% vs 14%, P < 0,0001) y experimentaron mayor morbilidad quirúrgica (57% vs 43%, P = 0,03).
Curso Intraoperatorio y postoperatorio
Durante la colofaringoplastia, el injerto colónico fue predominantemente vascularizado por el pedículo cólico izquierdo (59%) y la reconstrucción abdominal fue realizada con un asa en Y de Roux (64%), mientras que durante la esofagocoloplastia el injerto fue alimentado mayormente por el pedículo cólico derecho (71%) y la continuidad intestinal restaurada mediante anastomosis coloduodenal (53%) o cologástrica (30%). Los pacientes en el grupo de colofaringoplastia tuvieron mayor probabilidad de ser sometidos a una apertura del tracto de entrada torácico (88% vs 58%, P < 0,0001).
Las tasas de mortalidad operatoria (1,7% vs 4,1%, P = 0,48) y la morbilidad (65% vs 62%, P = 0,61) de ambos procedimientos, fueron similares. La estadía hospitalaria fue más prolongada después de la colofaringoplastia (mediana = 59 días vs 25 días, P < 0,0001).
Morbilidad tardía
Los pacientes tuvieron una probabilidad menor de experimentar morbilidad tardía después de la colofaringoplastia (n = 39; 34%) que después de la esofagocoloplastia (n = 59; 48%) (P = 0,02). La estenosis de la anastomosis cervical ocurrió menos frecuentemente después de la colofaringoplastia (11% vs 30%, P = 0,0005). A pesar del uso más frecuente del asa en Y de Roux para la reconstrucción abdominal, el reflujo sintomático fue más frecuentemente registrado después de la colofaringoplastia (13% vs 5%, P = 0,03).
Sobrevida
La mediana del seguimiento alejado fue de 64 meses (56-74). Las tasas de sobrevida de Kaplan-Meier a 1, 5 y 10 años, desde el momento de la reconstrucción después de la colofaringoplastia y después de la esofagocoloplastia, fueron del 92%, 74% 67%, y del 92%, 83% y 73%, respectivamente (P = 0,56). Durante el seguimiento alejado, 35 pacientes (15%) intentaron un re-suicidio, 11 de ellos con ingestión de cáusticos. No hubo diferencia significativa en las tasas de re-suicidio después de la colofaringoplastia y esofagocoloplastia (16% vs 13%, P = 0,48).
Resultados funcionales
Seis pacientes se perdieron del seguimiento alejado. Los resultados funcionales a largo plazo fueron evaluados en 218 pacientes (107 colofaringoplastia y 111 esofagocoloplastia), en los que la duración del seguimiento alejado superó 1 año. De ellos, 166 pacientes (76%) experimentaron un buen resultado funcional. La auto-suficiencia para respirar y comer ocurrió en 61 pacientes (7%) después de la colofaringoplastia y en 105 pacientes (95%) después de la esofagocoloplastia (P < 0,0001).
Al final del período de seguimiento, 1 paciente (1%) en el grupo de esofagocoloplastia y 17 pacientes (16%) en el grupo de colofaringoplastia, tenían un tubo de traqueostomía (P < 0,0001). La mediana de la demora para retirar los tubos de yeyunostomía fue de 3 meses (2-5) después de la esofagocoloplastia y de 9 meses (4-19) después de la colofaringoplastia (P < 0,0001).
En el análisis univariado, la edad avanzada (P = 0,0006), traqueostomía de emergencia (P < 0,0001), resección esofágica de emergencia (P = 0,004), resección extendida (P = 0,004), mayor demora en la reconstrucción (P = 0,0003) y reconstrucción faríngea (P < 0,0001), fueron predictores significativos de fracaso.
En el análisis multivariado, la edad avanzada (OR [por cada año adicional]: 0,94; IC: 0,91-0,97; P < 0,0001) y la reconstrucción faríngea (OR: 0,05; IC: 0,02-0,13; P < 0,0001) estuvieron independientemente asociadas con el fracaso.
El impacto negativo de la edad sobre el resultado funcional fue más pronunciado después de la colofaringoplastia que después de la esofagocoloplastia. Ocurrió una fuerte declinación en el resultado funcional cuando la reconstrucción faríngea fue realizada después de la quinta década de la vida; el éxito funcional fue registrado sólo en 1 de 15 pacientes (7%) en los que la colofaringoplastia fue efectuada después de los 55 años de edad.
Todos los 14 pacientes mayores de 55 años que experimentaron falla funcional tuvieron una yeyunostomía definitiva y 5 tuvieron también una traqueostomía definitiva. Diez de ellos estaban todavía vivos después de una mediana de seguimiento alejado de 5 años [3-8].
Calidad de vida
Sesenta y uno pacientes (30 de esofagocoloplastia y 31 de colofaringoplastia) completaron los cuestionarios de calidad de vida. La única diferencia significativa entre los que respondieron y los que no respondieron fue una proporción más alta de mujeres entre los primeros (56% vs 40%, P = 0,04).
Las medianas de los puntajes EORTC QLQ-OG25 fueron significativamente peores en el grupo de colofaringoplastia. Los pacientes en ese grupo puntuaron más alto sobre las 4 escalas de síntomas, incluyendo disfagia, restricciones para comer, odinofagia y ansiedad, así como sobre 6 ítems simples. Los resultados SF12v2 mostraron valores significativamente peores para el PCS después de la colofaringoplastia, mientras que los valores del MCS fueron similares en ambos grupos.
Resección laríngea
Se efectuó un análisis separado en el grupo de 116 pacientes sometidos a colofaringoplastia. La presencia de estenosis supraglótica requirió resección laríngea parcial en 29 pacientes (25%); la faringectomía suprahioidea fue efectuada en 8 de ellos. Ochenta y siete pacientes (75%) con lesiones confinadas al área subglótica fueron sometidos a colofaringoplastia estándar, sin laringectomía.
Las medianas del retardo en la reconstrucción (11 vs 7 meses, P = 0,007) y de la duración de la estadía hospitalaria postoperatoria (73 vs 56 días, P = 0,02) fueron mayores en los pacientes sometidos a laringectomía parcial. No hubo otra diferencia significativa en las características de los pacientes, curso intraoperatorio, curso postoperatorio y resultados a largo plazo, entre los 2 grupos de pacientes.
Las tasas de éxito después de la colofaringoplastia con (15/28 pacientes; 54%) y sin (46/79 pacientes; 58%) resección laríngea concomitante, fueron similares (P = 0,67). De interés: 4 de 8 pacientes (50%) sometidos a faringectomía suprahioidea recuperaron la auto-suficiencia para comer y respirar. En los análisis univariado y multivariado, la edad (OR [para cada año adicional]: 0,92; IC: 0,88-0,96; P < 0,0001) y la ocurrencia de complicaciones tardías (OR: 0,32; IC: 0,13-0,79; P = 0,012) fueron predictores independientes de fracaso después de la colofaringoplastia.
Discusión
Este estudio comparó pacientes sometidos a reemplazo esofágico con (n = 116) y sin (n = 122) reconstrucción faríngea concomitante, por lesiones cáusticas, en un centro de referencia, sobre un período de 20 años. Se incluyeron sólo las reconstrucciones hechas en ese centro asistencial con un sustituto colónico y todas las reconstrucciones faríngeas fueron efectuadas por 1 cirujano (M.D.B), usando la misma técnica.
La necesidad de efectuar la reconstrucción faríngea al momento del reemplazo esofágico, no tuvo impacto sobre los resultados operatorios y la sobrevida a lago plazo de los pacientes, pero alteró notablemente los resultados funcionales alejados. La reconstrucción faríngea durante la esofagoplastia dividió aproximadamente las chances de autonomía alimentaria y respiratoria por un factor de 20.
El análisis multivariado de los factores que influenciaron sobre el resultado funcional, después de la reconstrucción del tracto digestivo superior, mostró que sólo la reconstrucción faríngea y la edad fueron predictores independientes de fracaso.
En apoyo a esos hallazgos, la evaluación de la calidad de vida de los pacientes, mediante un cuestionario específico para síntomas (QLQ-OG25) [15] y uno general (SF12v2) [16], mostró un deterioro significativo después de la reconstrucción faríngea. Les fue peor a los pacientes en 4 de 6 escalas de síntomas, evaluados por el cuestionario QLQ-OG25, incluyendo disfagia, restricción para alimentarse, odinofagia y ansiedad, y en 5 de 10 ítems simples, incluyendo imagen corporal, comer con otras personas, tragar saliva y problemas para toser y hablar.
También puntuaron peor en el Physical Summaries Component del cuestionario SF12v2. La diferencia significativa en el resultado funcional, se debe probablemente a características distintivas del proceso de realimentación, después de la colofaringoplastia y de la esofagocoloplastia.
Como se señaló anteriormente, la reconstrucción faríngea interfiere tanto con el mecanismo de deglución como con el de respiración [11]. La falta de sensibilidad de la neofaringe y de capacidad propulsiva, afecta la capacidad de empujar el bolo a través de la anastomosis en la primera etapa voluntaria de la deglución. Eso resulta en estasis alimentaria a nivel de la entrada laríngea, lo que lleva a la aspiración y a la neumonía con riesgo de vida. Por lo tanto, es necesario un largo y difícil proceso de reeducación, que requiere un compromiso completo y la participación activa del paciente, antes de obtener la auto-suficiencia para comer y respirar, después de la colofaringoplastia. En contraste, en ausencia de complicaciones quirúrgicas, comer y respirar después de la esofagocoloplastia no requiere un esfuerzo particular del paciente.
La influencia negativa de la edad sobre el resultado en el paciente después de la ingesta cáustica ha sido discutida largamente en la literatura [17-21]. Los pacientes más añosos tienen mayor probabilidad de experimentar complicaciones severas y morir en el período de emergencia, de tener peores resultados funcionales y sobrevida a largo plazo disminuida, después de la reconstrucción esofágica.
La influencia negativa de la edad sobre el resultado funcional fue inesperadamente pronunciada después de la colofaringoplastia. La tasa de éxito del 7% después de la colofaringoplastia, en pacientes de más de 55 años de edad, refleja el hecho de que los pacientes añosos no son capaces de suplir, en el largo plazo, los esfuerzos requeridos por el proceso de reeducación alimentaria.
En opinión de los autores de este trabajo, esa inaceptable alta tasa de fracaso, desafía la utilidad de efectuar reconstrucción faríngea por lesiones cáusticas en el paciente añoso. Teóricamente, la conversión de laringectomía parcial a total, puede hacer que sea más cómodo para los pacientes comer y beber, en caso de fracaso de la colofaringoplastia. No obstante, esa elección sacrificaría la fonación por la autonomía nutricional.
El control de la enfermedad psiquiátrica es el predictor principal de resultado, después de la reconstrucción por lesiones cáusticas, y la preservación de la habilidad para hablar es esencial para el seguimiento psicológico a largo plazo.
En consecuencia, en opinión de los autores, la laringectomía total no puede ser recomendada para el manejo de la falla de la colofaringoplastia. Después de los 55 años de edad, la decisión de continuar con la reconstrucción faríngea debe ser ajustada individualmente después de una evaluación por un equipo multidisciplinario y del consentimiento informado del paciente.
Es para señalar que el curso intra y postoperatorio fue similar después de ambos procedimientos, a pesar de leves modificaciones técnicas de la operación abdominal y la más compleja reconstrucción cervical durante la colofaringoplastia. Interesantemente, la morbilidad tardía fue más baja después de la colofaringoplastia, debido al descenso significativo en las tasa de estenosis de la anastomosis cervical.
Una anastomosis grande es confeccionada usualmente con tejidos sanos al momento de la colofaringoplastia, mientras que la cicatrización infraclínica a nivel del remanente esofágico, puede ser responsable por la alta tasa de estenosis cervical después de la esofagocoloplastia. La tasa alta de apertura del tracto de entrada torácico durante la colofaringoplastia en este estudio, puede también explicar esa diferencia. A pesar del uso más frecuente del asa en Y de Roux para la reconstrucción abdominal, el reflujo sintomático fue registrado más frecuentemente después de la colofaringoplastia.
El análisis de subgrupo en pacientes sometidos a reconstrucción faríngea, no reveló una diferencia significativa en el resultado a largo plazo entre los pacientes sometidos a colofaringoplastia, con o sin resección laríngea concomitante. La única diferencia significativa fue un período de reeducación más largo después de la laringectomía supraglótica.
El análisis univariado y multivariado mostró que la edad y la morbilidad tardías eran predictores de fracaso después de la colofaringoplastia, mientras que la resección laríngea parcial no tuvo influencia significativa sobre el resultado funcional. Esos hallazgos son de suma importancia en el manejo de los pacientes con quemaduras extensas de la faringe y de la laringe.
Durante la colofaringoplastia estándar, la epiglotis es preservada y asegura algún grado de protección de la vía aérea superior durante la deglución. No obstante, la epiglotis es removida, sola o en conjunto con las cuerdas vocales falsas y la base de la lengua, cuando se añade la laringectomía parcial.
Como consecuencia de ello, la deglución se vuelve una función sólo de la gravedad y la aspiración ocurre regularmente. Sin embargo, la experiencia presente muestra que esas dificultades pueden superarse con un proceso de reeducación prolongado. Por lo tanto, la extensión proximal de las quemaduras laringofaríngeas no debería ser un factor limitante, cuando se considera la compleja reconstrucción faríngea por lesiones cáusticas. La edad del paciente es aun el principal predictor de fracaso en esa situación.
Conclusiones
La colofaringoplastia es una técnica de reconstrucción segura y confiable en pacientes con lesiones cáusticas esofágicas y faríngeas severas. La resección de las estructuras supraglóticas puede ser realizada sin un impacto negativo sobre el resultado funcional. Por ahora, los resultados funcionales de la colofaringoplastia son peores cuando se comparan con la esofagocoloplastia. La edad es el principal predictor de fracaso y la reconstrucción faríngea probablemente debería ser retenida en los pacientes mayores de 55 años.
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi