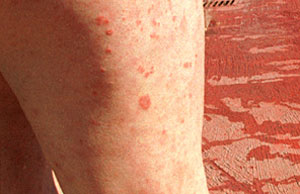
 PSORIASIS
PSORIASIS
CRISTINA G. LUCIO
MADRID.- Ana no lo recuerda, porque era muy pequeña, pero de tanto escuchar la historia de labios de su madre, es capaz de relatar con detalle cómo llegó la psoriasis a su vida.
"Al principio aparecieron sólo dos marcas en la piel, una especie de granitos. Pero no se iban. Y nadie sabía lo que eran. Fuimos de médico en médico, hasta que por fin uno dio con el diagnóstico".
Desde aquel día, hace ya más de 20 años, ha ido aprendiendo a convivir con esta enfermedad crónica que hace que periódicamente algunas zonas de su piel enrojezcan, se inflamen y se vuelvan escamosas.
Lo primero que comprendió esta asturiana, estudiante de Filología Hispánica, es que los brotes son imprevisibles. Aunque tiene comprobado que la psoriasis suele acompañarla en época de exámenes y cuando tiene fiebre, también sabe que muchas veces las lesiones aparecen y desaparecen sin una pauta fija.
"Se sabe que el estrés, las infecciones, algunos fármacos, haber padecido un trauma y el consumo de tabaco y alcohol son factores desencadenantes de un brote. También que el sol y las situaciones de mayor relajación ayudan a que mejore, aunque esto no es así siempre ni en todos los casos", explica Elena de las Heras, dermatóloga del Hospital Ramón y Cajal de Madrid, quien aclara que las terapias tampoco funcionan por igual en todos los pacientes.
Una enfermedad caprichosa
Según esta experta, el tratamiento debe ser siempre individualizado y generalmente rotatorio. Los tratamientos tópicos –cremas o pomadas- suelen ser el primer escalón, que habitualmente se combina o se sustituye por los llamados tratamientos sistémicos, como la fototerapia UVB de banda estrecha, la PUVAterapia, ciclosporina, etc. En los últimos tiempos han aparecido también tratamientos biológicos, que actúan directamente sobre los mecanismos de la enfermedad, aunque los expertos remarcan "que estos nunca son la primera opción para el paciente, sino que sólo se emplean cuando lo anterior no ha funcionado".
Fórmulas magistrales, aloe vera, cremas con cortisona, varias lociones... Patricio ha probado distintos productos para mitigar la psoriasis "que se instaló" en su vida al llegar a la treintena y a la que le costó acostumbrarse. "Al principio me produjo bastante desagrado, porque algunas zonas quedaban a la vista y afeaban mi aspecto físico", recuerda.
Años de experiencia y la frase de un especialista –"tiene usted que acostumbrarse a vivir con esta enfermedad"- le ayudaron a ver las cosas de otro modo y a aceptar de mejor grado la compañía de la psoriasis, algo que no siempre es fácil.
"El problema es que todavía está muy estigmatizada", apunta Juana del Molino, presidenta de la asociación de pacientes Acción Psoriasis.
En la mayoría de los casos, la psoriasis se localiza en el cuero cabelludo, codos, rodillas y parte baja de la espalda, aunque, en algunos pacientes también se ven afectadas otras áreas, a veces muy amplias y visibles.
"En ocasiones provoca rechazo y, aunque sea totalmente falso, hay gente que aún cree que es contagiosa, que puede pasar de una persona a otra", remarca Del Molino.
Origen inmunológico
La 'culpa' de esta alteración que sufren Ana, Patricio y otras 800.000 personas en España la tienen los queratinocitos, las células de la epidermis, que en ellos se multiplican más rápido de lo normal.
"Si en una persona sana el recambio cutáneo se produce en un mes, en un paciente con psoriasis se hace en cuatro o cinco días, lo que provoca las lesiones", explica Elena de las Heras, quien aclara que, aunque el origen de la psoriasis es desconocido, la investigación apunta a que es un trastorno del sistema inmunológico el que lleva a las células de la epidermis a comportarse de forma anormal.
Ana y Patricio no tienen parientes con psoriasis, pero es muy común que el trastorno se dé en varias personas de una misma familia, ya que existe una predisposición genética para padecerla. Eso sí, los expertos recuerdan que además de poseer determinados genes es necesaria la presencia de factores externos –los mismos que provocan los brotes- para el desencadenamiento de la enfermedad.
Además de los problemas de la piel, entre un 5% y un 30% de los casos de psoriasis se asocian con una artropatía y también se han señalado complicaciones cardiovasculares –varios estudios recientes han relacionado los grados más severos con el síndrome metabólico (una combinación de factores de riesgo para el corazón)-, por lo que es importante acudir periódicamente a un especialista.
Ana visita al suyo a menudo, ya que forma parte de un estudio que trata de encontrar nuevas terapias efectivas contra la enfermedad. Después de años probando distintos métodos y pasando por naturistas, terapeutas alternativos y otras consultas, tiene claro que en quien más confía es en su dermatólogo.
Coincide con ella Juana del Molino. "No hay que caer en mitos ni falsas promesas. Con la psoriasis, no valen los milagros".
La FDA advierte de los graves riesgos de un medicamento indicado para la psoriasis
LAURA TARDÓN SÁNCHEZ
MADRID.- El gobierno estadounidense ha exigido que Raptiva, un medicamento indicado para la psoriasis, lleve una advertencia en su envase por el peligro que conlleva este fármaco al causar, en algunos casos, meningitis y otras infecciones bacterianas, así como graves enfermedades.
La Agencia de Alimentos y Fármacos de Estados Unidos (FDA, en inglés) ha ordenado que Raptiva se comercialice con un etiquetado que anuncie los riesgos que puede entrañar. Además, se distribuirá entre los pacientes con una guía informativa que detalla los peligros de su uso. Por su parte, el fabricante de Raptiva, Genentech Inc., deberá someterse a una 'estrategia de la evaluación y de la mitigación de riesgo' (REMS, en inglés).
"La FDA recibió informes sobre varios casos de infecciones graves relacionadas con la toma de Raptiva, e incluso de muertes. Por eso, hemos decidido advertir de estos posibles peligros a través del etiquetado", afirma Janet Woodcock, directora del centro para la evaluación y la investigación de fármacos (CDER). Infecciones bacterianas, meningitis, enfermedades causadas por hongos y leucoencefalopatía multifocal progresiva (PML) son algunos de los riesgos que se anunciarán en las etiquetas de advertencia.
Es importante señalar que no se prohíbe el uso de este fármaco; el objetivo de dicha advertencia es que "los médicos sopesen los riesgos y los beneficios que en cada paciente podría suponer la administración de Raptiva, en función de lo cual decidirán si es conveniente indicarlo o no", añade.
Raptiva funciona debilitando el sistema inmune para reducir los brotes de psoriasis, una enfermedad inflamatoria de la piel. Este efecto, a su vez, puede incrementar el riesgo de padecer graves infecciones e incluso cáncer, según explican fuentes de la FDA. El fármaco consiste en la administración de una inyección por semana y nunca a personas menores de 18 años.
Recomendaciones para tomar Raptiva
La FDA sugiere una serie de medidas para tomar este fármaco. En primer lugar, antes de comenzar el tratamiento, el médico debe asegurarse de que el paciente no tiene el sistema inmune debilitado y de que ha cumplido con el calendario de vacunas a la perfección, ya que vacunarse mientras se sigue el tratamiento con Raptiva no es compatible. "En estos casos, las vacunas químicas y de virus muertos podrían suponer una alternativa", asegura José Manuel Hernanz Hermosa, dermatólogo del Grupo español de expertos en psoriasis de la Academia Española de Dermatología.
"Los dermatólogos solemos hacer un seguimiento del tratamiento para la psoriasis de nuestros pacientes. Cada dos o tres meses les vemos y les aconsejamos que nos comuniquen si presentan determinados síntomas como fiebre", apunta, por su parte, Alberto Romero, dermatólogo del Hospital de Fuenlabrada de Madrid. De hecho, en el prospecto adjunto se advierte que Raptiva "puede incrementar el riesgo de infecciones, por ejemplo, la neumonía tuberculosa", por lo que "los pacientes que desarrollen una infección durante el tratamiento deben ser controlados y, en función de la gravedad, debe interrumpirse el tratamiento con Raptiva".
Por otra parte, expertos de la FDA consideran que los médicos, además de hacer un seguimiento del tratamiento en cada paciente, deberían enseñarles a reconocer los síntomas de las graves infecciones asociadas al fármaco, para que acudan inmediatamente a un médico. Por ejemplo, la confusión, los vértigos, la pérdida del equilibrio, la dificultad para hablar y caminar y los problemas de visión podrían ser indicios de la leucoencefalopatía multifocal progresiva, una rara y grave enfermedad que afecta al sistema nervioso central. El virus JC infecta y destruye las células cerebrales.
Cuando el paciente observa hematomas, hemorragia en las encías o puntos morados bajo la piel, podría tratarse de trombocitopenia, un trastorno caracterizado por un número de plaquetas insuficiente. Los desórdenes del sistema nervioso se identifican por el agarrotamiento, hormigueo y debilidad en los brazos y las piernas. Ante signos como los anteriores o el empeoramiento de la psoriasis, el paciente debe informar a su médico.
"Raptiva lleva ya cinco años indicándose en casos de psoriasis y hay enfermos que llevan más de tres años tomándola sin presentar alteraciones. Además, se considera un fármaco bastante seguro a largo plazo", aclara José Manuel Hernanz. "De 50.000 pacientes que toman Raptiva en Estados Unidos, ha habido un caso de leucoencefalopatía multifocal progresiva. No hay una frecuencia indicadora de alarma", añade.