Autores: Dr. Manuel D. Bilkis(1),Dra. Mirta Vásquez(2), Dra.Cecilia González Favre(3),Dra. Marcela Vasicek(1), Dra. Silvia Díaz(4), Dr. Jorge Zambrano(5), Dr. Paulo Albanese(6), Dra. Miriam Carbone (7), Dra. Liliana Cáceres
Introducción
Los departamentos de urgencia son la opción de consulta para la patología aguda de pacientes . En la urgencia se concentra alrededor del 40% del staff médico de las instituciones y es uno de los sitios obligados de rotación de la residencia en su formación. Sin embargo, poco es lo que sabemos acerca de las características epidemiológicas en las que se desenvuelven las urgencias pediátricas en nuestro medio.
En otros países hay trabajos científicos que intentan conocer y dar respuesta a problemas comunes a la atención de la urgencia: el incremento en la consulta de urgencia, más allá de los cambios demográficos(1); el hecho de que la mayoría de las consultas están conformadas por patologías no urgentes que saturan las guardias (2); los resultados contradictorios que se obtuvieron ensayando estrategias educacionales de los padres que consultan por patologías no urgentes o con la negación de atención de la patología no urgente (3-5); las características especificas de los adolescentes en las urgencias pediátricas (6); los tipos de patologías según el horario de consulta (1) o según se trate de hospitales generales o pediátricos (7); el seguimiento posterior de los pacientes (8); el estudio de los errores médicos y las diferencias en el manejo de las patologías según se trate de médicos de staff entrenados o médicos en formación (9,10) son algunos de los problemas por resolver en el departamento de urgencia.
El objetivo del presente trabajo es describir las características clínicas y epidemiológicas de la consulta espontánea en la urgencia en nuestro medio.
Tabla 1 : Número de pacientes evaluados por hospital , procedencia y frecuencia de internacìon de los mismos.
| Hospital | Nro. de pacientes | Pacientes de la misma ciudad** | Pacientes de otra ciudad** | Pacientes Internados(porcentaje) |
| Gutierrez* | 319 | 190 (59,5%) | 129 (40,4%) | 30 (9,4%) |
| Garraham* | 180 | 49 (27,2%) | 131 (72,7%) | 25 (13,9) |
| Ludovica | 170 | 35 (20,5 %) | 135 (79,4%) | 29 (17%) |
| Italiano | 159 | 44 (43,5%) | 57 (56,4%) | 24 (15%) |
| Alvarez | 158 | 146 (92,9%) | 11(7%) | 20( 12,6%) |
| Tornú | 151 | 137 (91,3%) | 13 (8,6%) | 23 (15,2%) |
| Pirovano | 150 | 67 (83,7%) | 13 (16,2%) | 3 (2%) |
| Paroissien | 148 | -- | -- | 15 (10%) |
*Dos evaluadores en estos hospitales, en el resto uno.
**En los hospitales Alvarez, Italiano, Tornú y Pirovano los datos de procedencia son menores al total de la muestra
Población, materiales y métodos
Durante los meses de mayo, agosto, noviembre del año 2003 y febrero del 2004, en forma prospectiva y descriptiva, se llevo a cabo un protocolo en las urgencias pediátricas de las siguientes instituciones: a)Hospitales pediátricos públicos de alta complejidad: Hospital de Niños “Ricardo Gutierrez”(Gutiérrez), Hospital de Pediatría “Juan Garrahan”(Garrahan) ambos de la ciudad de Buenos Aires y Hospital de Niños “Sor María Ludovica” (Ludovica) de La Plata, capital de la provincia de Buenos Aires; b) Hospitales públicos generales de agudos con servicios de pediatría sin terapia intensiva pediátrica, de baja y mediana complejidad: Hospital de Agudos “Ignacio Pirovano”(Pirovano), Hospital de Agudos”Teodoro Alvarez”(Alvarez), Hospital de Agudos”Enrique Tornú”(Tornú) todos de la ciudad de Buenos Aires y Hospital de Agudos”Diego Paroissien”(Paroissien) de La Matanza, provincia de Buenos Aires y c) Hospital privado general con servicio de pediatría de alta complejidad: Hospital Italiano de Buenos Aires(Italiano).
Tabla 2: Antecedentes patológicos
| Causas | Nro. de pacientes |
| Patología crónica broncoobstructiva | 149 |
| Antecedentes Neurologicos | 20 |
| Antecedentes Gastrointestinales | 13 |
| Antecedentes Neuroquirurgicos | 11 |
| Antecedentes Renales | 10 |
| Cardiopatías congénitas | 8 |
| Antecedentes Osteoarticulares | 8 |
| Antecedentes Endocrinológicos | 7 |
| Antecedentes Hematológicos | 5 |
| Antecedentes Dermatológicos | 5 |
| Infecciones intrauterinas | 5 |
| Antecedentes Géneticos | 5 |
| Antecedentes Neonatales | 3 |
| Misceláneos | 3 |
| TOTAL | 252 |
Los autores registramos durante nuestra guardia semanal los datos de diez pacientes menores de 18 años por día quienes consultaron en forma consecutiva y espontánea ( ya sea por sus propios medios o traídos en ambulancias) en distintos horarios y en distintos días de la semana. Este registro fue repetido semanalmente, en cada institución por cuatro semanas ( 40 pacientes por cada institución y evaluador) durante un mes de cada estación del año: otoño (mayo), invierno(agosto), primavera(noviembre) y verano (febrero).
-La ficha de registro constaban de los siguientes ítems: institución, evaluador, día de la semana, fecha de la atención, edad del paciente, procedencia del mismo: ciudad, sexo, cobertura de salud, antecedente de cobertura de salud, enfermedad de base. Motivo principal de consulta (se utilizaron iguales ítems que Nelson et al.(7)): trauma, fiebre, dificultad respiratoria, dolor de oído, síntomas de resfrío, odinofagia, rash, dolor abdominal, vómitos, convulsiones, cefalea, diarrea, intoxicación u otros. Exámenes complementarios solicitados en guardia. Diagnóstico clínico del evaluador. Interconsulta efectuada. Tratamiento efectuado en el departamento de emergencias: drogas. Evolución : seguimiento ambulatorio, internacìon en sala común, terapia intensiva o derivación.
Los datos fueron analizados con chi cuadrado y t de Student por el sistema estadístico Epi Info versión 6.
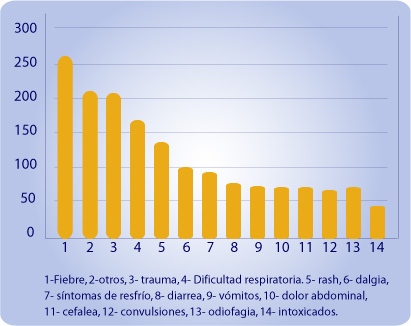
Gráfico 1: Motivo de consulta
Resultados
Durante el año de evaluación se reunieron datos de 1435 pacientes, en mayo se evaluaron 365 niños (25.4%), en agosto del mismo año 377 (26.2%) , en noviembre 359 (25%) y en febrero del 2004: 334 (23.2%). No hay diferencias estadísticas entre los tamaños de las cuatro muestras. En la tabla 1 se observa él número de pacientes aportado por cada hospital y la procedencia de los mismos: igual ciudad u otra ciudad.
Con respecto a la edad: la media fue de 4.55 años y el 68.9% de los casos eran pacientes menores de 6 años. El 57.3% de los pacientes que consultaron eran varones.
El 62.2% de los casos fueron vistos en día de semana y el 37.7% de la muestra en guardias de fin de semana.
Excluyendo al Hospital Italiano por ser una institución privada, en los restantes 7 hospitales hubo 948/1276 pacientes (74.3%) sin cobertura de salud y los restantes 328 (25.7%) con cobertura.
Durante los días hábiles, en varios hospitales hay áreas de categorización y selección de pacientes previas al ingreso a la urgencia o a consultorios externos. Con el fin de evaluar la efectividad de la categorización comparamos pacientes que no presentaban fiebre como motivo de consulta y cuyo diagnóstico final fue catarro de vías aéreas superiores (cvas) como modelo de paciente que no debería ser seleccionado para ser atendido en la urgencia y los mismos fueron comparados en horario con categorización y en horario sin ella.
65 pacientes con cvas sobre un total de 751 afebriles fueron vistos en horarios sin categorización, mientras que 20 niños con cvas sobre un total de 166 afebriles en los horarios con categorización ( chi cuadrado: 1.52, no significativo). No hubo diferencias entre los horarios con categorización o sin ella en la atención de pacientes afebriles y con cvas como diagnostico final en la urgencia.
En la tabla 2 se detalla los antecedentes patológicos que presentaron 252 pacientes
( 17,6 %) sobre un total de 1427 casos en los cuales fue documentado este ítem. Es de destacar que 149/308 casos (59,1%) de los pacientes presentaban patología broncoobstructiva crónica.
Los motivos de consulta de los pacientes en la urgencia se muestran en el gráfico 1. Es de destacar que la suma de los ocho motivos de consulta más frecuentes ( fiebre, trauma, dificultad respiratoria, rash, otalgia, síntomas de resfrío, diarrea y/o vómitos) constituyeron el 75.8% de las causas de consulta.
Sobre 1268 pacientes se consignó la información de exámenes complementarios, solicitándose estos en 326 casos (34.4%). Los exámenes complementarios requeridos en la sala de urgencias por el pediatra están detallados en la tabla 3. Los 5 más frecuentes ( radiografía de tórax, miembros, cráneo, hisopado de fauces y orina completa) representan el 78.6% de los exámenes pedidos en la urgencia.
Sobre 1387 fichas con información sobre interconsultas, se encontraron que 211 (15.2%) pacientes fueron consultados con especialistas . La frecuencia de las mismas y las especialidades consultadas se detallan en el gráfico 2.
Tabla 3 : Exámenes complementarios en la urgencia (n: 326)
| 1º Radiografía de tórax | 131(40.1%) |
| 2ª Radiografía de miembros | 38(11.6%) |
| 3ª Radiografía de cráneo | 31(9.5%) |
| 4ª Hisopado de fauces | 30(9.2%) |
| 5ª Orina completa o sedimento urinario | 27(8.2%) |
| 6ª Otros* | 69(21.2%) |
*Incluye: a)imágenes (24 (7.3%)): radiografías de abdomen, senos, columna, ecografías y TAC, b)análisis de sangre (17(5.2%)): hemograma, medio interno, hemocultivo, glucemia, bilirrubina, hematocrito y transaminasas, c) cultivos varios (7(2.1%)): urocultivo, coprocultivo, oído y peritoneo y d) exámenes varios(2): electrocardiograma y polisomnográfico.
Es de destacar que las interconsultas con cirugía, traumatología y las 2 especialidades neurológicas sumaron el 62.9% del total de las mismas.
Con respecto a los diagnósticos los más frecuentes fueron, en el 83.9%, circunscriptos a estas 10 patologías: cvas, síndromes broncoobstructívos agudos (s.b.o.a.), traumatismos, gastroenteritis, faringitis, otitis media aguda, rash, neumonía, fiebre sin foco o impétigo en orden decreciente de frecuencia( tabla 4). En 5 casos (0.3%) o en 1 de cada 286 consultas él diagnostico fue apneas (4 casos) y 1 paro cardiorrespiratorio. Este último (1/1435) fue un caso de muerte súbita del lactante en la urgencia del hospital Tornú, el único hospital sin internación pediátrica de la muestra aquí analizada.
En algunas patologías, se observa diferencias estadísticamente significativas con respecto a su frecuencia a lo largo del año: a) los casos de bronquiolitis ( 76 casos) predomino en mayo ( 36.5% del total de casos de bronquiolitis) y agosto (31%) y disminuyo en febrero y noviembre ( 16.2% en cada mes) (p: 0.036); b) los episodios de crisis asmáticas (146 casos) predominaron en agosto (40.7%) y mayo (29%) y disminuyeron en noviembre (19.2%) y febrero (11%) (p: o.ooo) y c) los cuadros de gastroenteritis (123 pacientes) predominaron en febrero ( 35.5%) y decrecieron en agosto (25.5%), mayo (22 %) y noviembre ( 17%) (p: 0.011).
En cuanto a la evolución, en 1266 casos(88.2%) el seguimiento fue ambulatorio y 169 fueron internados (11.8%), de los cuales el 86.7% fueron a salas de pediatría y el 13.2% requirieron terapia intensiva o derivación a hospitales de mayor complejidad. No se encontraron diferencias estadísticamente significativas (chi cuadrado: 0.72) en los porcentajes de internación en las cuatro estaciones ( agosto: 10.8%, febrero:11.6%, mayo: 12.8% y noviembre: 11.7%).). No se encontraron tampoco diferencias en la frecuencia de internación entre fin de semana (n:57) y días de semana (n:112)( p: 0.31).
No hubo diferencia significativa en la edad de los pacientes ambulatorios ( edad media: 4.60 años) y los pacientes internados (edad media: 4.17 años).
Gráfico 2: Especialidades interconsultadas de urgencia
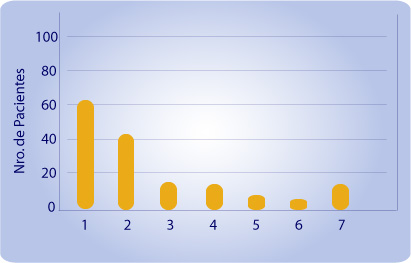
Especialidad: 1: cirugía (29.3%); 2: traumatología (19.9%); 3: neurocirugía (7.1%); 4: neurología (6.6%); 5: otorrinolaringología (3.3%); 6: toxicología (2.3%) y 7: otros (incluye oftalmología, hematología, neumonología, endoscopia, dermatología, endocrinología, psiquiatría y kinesiología) (31.5%). De 1182 casos con registro sobre tratamiento ambulatorio, en 525 (44.4%) el tratamiento fue sintomático y en 269 pacientes (22.6%) se les indico medicación. De estos últimos el 60% recibió la indicación de antibiótico vía oral ( 50% fue amoxicilina), el 26.7% agonistas b2 en gotas para nebulizar y el 4.8% corticoterapia vía oral, constituyendo la suma de estas tres medicaciones el 86.7% de las medicaciones específicas indicadas en la urgencia.
Comparación entre hospitales pediátricos y generales
a)Comparando la procedencia entre los hospitales de alta complejidad ( pediátricos más Italiano) versus hospitales generales observamos una diferencia muy significativa (p: 0.0000)ya que los primeros reciben pacientes tanto de su propia ciudad ( 318/770 (41%)) como de otras procedencias (452/770 (58.7%)) mientras que los hospitales generales actúan casi con exclusividad sobre la población de su ciudad ( 350/387 (90.5%)) y más concretamente de su barrio. El hospital Paroissien no fue evaluado en este ítem debido a su peculiaridad de ubicación geográfica ( sobre una ruta y abastece a un partido con múltiples localidades)(tabla 1).
b) Comparamos los pacientes con antecedentes personales patológicos que concurrieron a los hospitales generales: 145/738 casos( 19,6 %) con aquellos pacientes con iguales antecedentes que concurrieron a hospitales pediátricos: 107/689 casos (15,5 %). Fue significativa la diferencia a favor de los hospitales generales (p: 0.019).
c) Comparando los motivos de consulta entre los hospitales pediátricos y los generales, observamos que los casos de traumas, intoxicaciones y síntomas de resfrío fueron más frecuentes y con significación estadística en los hospitales generales, mientras que los niños con dificultad respiratoria u otros motivos de consulta distintos a los detallados en la ficha consultaron en los hospitales pediátricos (tabla 5).
d) Comparamos los pacientes internados (en sala, UTI o derivados a un centro de mayor complejidad) en hospitales generales 149/766 ( 19.4%) y hospitales pediátricos 83/ 669 (12.4%) y la diferencia tuvo significación estadística (p: 0.002).
Tabla 4: Diagnóstico clínico en la urgencia pediátrica (n: 1431)
| Patología | Número de casos (porcentaje) |
| c.v.a.s. | 237 (16.5%) |
| s.b.o.a*. | 222 (15.5%) |
| Traumatismos varios+ | 161 (11.2%) |
| Gastroenteritis | 123 (8.6%) |
| Faringitis | 113 (7.9%) |
| Otitis media aguda | 107 (7.4%) |
| Rash | 97 (6.7%) |
| Neumonía | 65 (4.5%) |
| Fiebre sin foco | 39 (2.7%) |
| Impétigo | 37 (2.5%) |
| Otrasª | 230 ( 16%) |
* El s.b.o.a. estuvo integrado por: 146 casos (10.2%) de crisis asmáticas ( pacientes mayores de 2 años) y 76 casos (5..3%) de síndromes bronquioliticos ( pacientes menores de 2 años).
+ Los traumatismos varios incluyen: 79 (5.5%) traumas simples (heridas cortantes y contusas); 52 (3.6%) traumas encéfalo craneanos; 17 (1.1%) fracturas y 13 (0.9%) politraumas.
ª Otras patologías incluyen: 28 laringitis, 28 conjuntivitis y patologías oculares, 25 infecciones urinarias y patologías renales, 21 síndromes convulsivos, 21 abdomen agudos, 18 patologías osteoarticulares, 14 celulitis, 14 aftas, 12 cólicos, 10 cuerpos extraños, 10 quemaduras, 9
Discusión
Comparamos algunos trabajos en la literatura que estudian las características epidemiológicas y clínicas de la urgencia pediátrica (tabla 6). Sin embargo, ninguno sigue un criterio uniforme para evaluar las muestras (7, 11-14). La muestra se tomo 4 meses representativos de cada estación del año con el fin de no sesgar la muestra con patologías prevalentes en alguna estación como observamos con el predominio con significación estadística de los casos de bronquiolitis y asma en otoño e invierno y la gastroenteritis en verano. El nuestro fue hecho en forma prospectiva y al azar por pediatras con experiencia en urgencias con lo que refleja fehacientemente lo que hacemos habitualmente en la urgencia y no datos retrospectivos que no discriminan a los médicos según su experiencia y que según lo estudiado por D. McGillivray et al. ((10) 1993), demuestran diferencias en el manejo de los niños en la urgencia de acuerdo a la experiencia del profesional. Sin embargo, la gran diferencia con los otros trabajos extraídos de la literatura sea el carácter de multicéntrico con lo que los resultados de cada hospital pueden ser comparados entre ellos y se da mas fuerza a los resultados hallados. Por otra parte, la ficha de registro adjunta y nuestros resultados pueden ser útiles para comparar otras experiencias y planificar estrategias y cambios de atención en la urgencia, como por ejemplo lo expuesto por A. Bonner et al. ((15 ) 2003) , quienes con la introducción de métodos rápidos de detección de virus influenza en la urgencia, cambiaban la conducta de los profesionales, los cuales pedían menos exámenes complementarios e indicaban menos antibióticos en los casos positivos detectados.
La edad de los pacientes en nuestra casuística mostró que casi un 70% eran menores de 6 años, por lo que seria importante adaptar el equipamiento ( collares cervicales, laringoscopios, tubos endotraqueales, etc.) a dicha frecuencia, sobre todo en hospitales generales(23). AY Goh et al ((11) 2003), en su muestra encontró un 43% de pacientes menores de 5 años, cifra significativamente superior a la proporción de niños de igual edad en la población general de Malasia, dato que coincide con nuestro hallazgo y el de otros autores, lo que refleja la mayor predisposición a la enfermedad en los lactantes y preescolares ( 1, 2, 12, 13).
La categorización de los pacientes por gravedad y su derivación a la guardia la estudiamos comparando en nuestra muestra los pacientes afebriles y cuyo diagnóstico fue en la urgencia cvas y que fueron categorizados y seleccionados para ir a la guardia y pacientes con iguales características (afebriles y con cvas) sin selección previa. La distribución de pacientes en ambos grupos fue semejante. Dados estos pobres resultados de la selección de pacientes para la urgencia, se torna imprescindible la utilización de triage de selección y la capacitación de personal en dicha tarea para evitar la saturación de la emergencia con patología de consultorio no-urgente ( M. Bilkis et al. (16) 2004).
Tabla 5: Frecuencia de cada motivo de consulta (Hospitales pediátricos y generales)
| Motivo de consulta | Hospitales pediátricos (n:669)* | Hospitales generales (n: 766)& | Significación estadística |
| Sintomas de resfrío | 52(7.7% | 119 (15.5%) | P: 0.00005 |
| Dificultad respiratoria | 131(19.5%) | 96(12.5%) | P: 0.001 |
| Trauma | 63 (9.4%) | 118 ( 15.4%) | P: 0.002 |
| Intoxicaciones | 0(0%) | 5(0.6%) | P: 0.04 |
| Fiebre | 246(36.7%) | 253(33%) | NS |
| Otalgia | 34(5%) | 45(5.8%) | NS |
| Odinofagia | 40(5.9%) | 50(6.5%) | NS |
| Rash | 56(8.3%) | 79(10.3%) | NS |
| Dolor abdominal | 40(5.9%) | 46(6%) | NS |
| Vómitos | 51(7.6%) | 64(8.3%) | NS |
| Convulsiones | 9(1.3%) | 6(0.7%) | NS |
| Cefalea | 19(2.8%) | 26(3.3%) | NS |
| Diarrea | 48(7.1%) | 39(5%) | NS |
| Otros | 135(20%) | 106(13.8%) | P:0.006 |
En negritas: motivos de consulta con diferencias estadísticas de frecuencia.
* Incluye hospital Garrahan, Gutiérrez y Ludovica.
&Incluye hospital Italiano, Tornu, Pirovano, Alvarez y Paroissien.
NS: No significativo
El porcentaje de pacientes internados durante la semana y durante los fines de semana fue semejante, esto no coincide con lo estudiado por C. Bell et al. ((17) 2001) en Canadá quienes, para el grupo etario semejante al nuestro tuvieron un porcentaje de internados de 4.5% para días de semana y 16.3% para fines de semana.
Nuestro porcentaje global de pacientes internados ( 11.8%) coincide con lo observado en Boston (7) y difiere del 25% de internaciones observado en un país en desarrollo (11). De acuerdo a lo estudiado por los diversos autores ya citados, el porcentaje de internados depende, entre otros factores, de las características del hospital ( un hospital general de Boston tuvo un porcentaje de internados del 3.8% vs. un 11% de un hospital pediátrico revisado un año antes en la misma ciudad(7)) y difiere de lo hallado en nuestro estudio multicéntrico en donde la proporción de pacientes internados en hospitales generales (19.4%) fue mayor y con significación estadística a lo observado en hospitales pediátricos(12.4%).
Hay que tener en cuenta que en algunos hospitales estudiados en nuestra muestra hay unidades de observación en el departamento de urgencia, que según fuera observado por M. Kibirige et al. ((18) 2003) y G. Browne et al. ((22) 1996) disminuye en forma significativa la internación. Junto con las unidades de observación debe tenerse en cuenta la utilización de postas de bronquiolitis y de rehidratación, según la época del año.
Otros factores que inciden en el porcentaje de internados, tales como edad de los pacientes (a menor edad mas probabilidad de internacìon (11)), no se pudo demostrar ya que la media de edad de los pacientes ambulatorios e internados no tuvieron diferencias por test t de Studens en nuestra muestra. Antecedentes patológicos, derivación del paciente por otro facultativo y diagnostico de bronquiolitis o neumonía que se asocian con mayor riesgo de internación (11) no fueron analizados en nuestra muestra.
Otro factor a considerar en nuestro medio es la distinta disponibilidad de camas entre los hospitales generales y de derivación.
Independientemente de los factores asociados a una mayor o menor internación, seria aconsejable adoptar criterios homogéneos y generales de internación, con el fin de administrar mejor los recursos del sistema de salud como lo expuesto por A. Garau et al. (2004 (19)).
Los antecedentes patológicos (tabla 2) muestran que aproximadamente más de la mitad de los casos presentaban patología broncoobstructiva crónica . Hay que establecer estrategias específicas para este grupo de pacientes en la urgencia.
Los pacientes con enfermedad de base tuvieron mayor frecuencia en los hospitales generales que en los pediátricos. Esto contrasta con la comparación de Nelson et al. (7) en los que la significación fue para el hospital pediátrico.
Los motivos de consulta (gráfico 1) muestran que en pocos de ellos se concentran la mayoría de las consultas al igual que en otras series (7, 11, 12). Cuando comparamos hospitales pediátricos y generales (tabla 5) vemos que los traumas (donde predominan los traumas menores tipo laceraciones, trauma craneoencefálicos leves y fracturas de miembros) son llevados al hospital general más cercano con mayor frecuencia probablemente por el dolor y el stress que el accidente provoca. Por otra parte, los hospitales generales muestran un alto porcentaje de población atendida de la misma ciudad ( tabla 1) y del mismo barrio (dato no disponible) en comparación con los hospitales pediátricos. Esta fácil accesibilidad sería vital para el predominio de los traumas en los hospitales generales (7). Las consultas por resfrío (patología habitualmente banal) predominan en los hospitales generales, pero representan el quinto lugar en los hospitales pediátricos, donde podemos encontrar diferencia significativa en la consulta por motivos distintos a los 13 especificados en nuestra muestra, similar a lo obtenido por D. Nelson et al (7), reflejo probable de la diversidad de patologías que concurren a los hospitales pediátricos de derivación.
La dificultad respiratoria como motivo de consulta predomino en los hospitales pediátricos (7). La percepción familiar de un mayor grado de habilidad en el manejo de cuadros complejos como los que causan la dificultad respiratoria probablemente motivan esta diferencia.
Tabla 6: Trabajos epidemiológicos de la urgencia pediátrica.
| Autores | Características y principales temas de estudio | Tipo de Hospital y cantidad | Duración | Número de pacientes |
| Nelson et al. 1992 (7) | Retrospectivo, edad, hora de llegada, motivo de consulta y diagnostico. | 1 hospital general (1990) y 1 pediátrico (1989). | 1 semana por estación en años distintos en cada hospital. | 874 pacientes en el hospital general y 3796 en el pediátrico |
| Goh et al. . 2003 (11) | Prospectivo, edad, hora de llegada, mot. De consulta, diagnostico e internacìon. | 1 hospital general | 6 semanas | 1172 pacientes |
| Armon et al. 2001 ( 12) | Prospectivo, motivo de consulta y experiencia del medico tratante | 1 hospital general | 1 año | 38.982 pacientes |
| Mintegi Raso et al. 2004 (13) | Retrospectivo, edad, motivo de consulta, tratamiento e internacìon. | 1 hospital general | 1 año | 540 pacientes |
| Johnson et al. 2002 (14) | Retrospectivo, pacientes con bronquiolitis: internacion | 1 hospital pediátrico y 4 generales | 5 años | 3091 pacientes |
| Bilkis et al. (este trabajo) | Prospectivo, edad, procedencia, cobertura, antecedentes patológico, motivos de consulta, diagnostico, exámenes complementarios, interconsulta, tratamiento ambulatorio e internacìon. | 3 hospitales pediátricos y 5 generales | 1 día por semana durante 1 mes y cuatro meses ( uno por cada estación). | 1435 pacientes |
Más del 80% de los diagnósticos se concentraron en solo 10 ítems (tabla 4). Normas de manejo de estas patologías frecuentes deberían ser desarrolladas, validadas y usadas en la emergencia por todos sus integrantes y particularmente enseñadas a los pediatras en formación (11 y 26). La severidad de los casos puede medirse por las consultas por apneas (5 o 1/286) o la mortalidad (1 caso o 1/1435). Es de destacar que este último caso fue un paro cardio- respiratorio que se presento en un hospital general sin internación pediátrica, lo que ratifica la necesidad de aprender y reforzar periódicamente los conocimientos teóricos y prácticos avanzados sobre patologías severas para todos los pediatras, ya que los pacientes con riesgo de vida son llevados al hospital más cercano y no al que más recursos tiene(20, 21).
A uno de cada tres pacientes atendidos se le solicitó al menos un examen complementario. Según referencias de McGillivray en 6191 niños febriles la frecuencia de exámenes pedidos en guardia fue de 39.6%(10), semejante a nuestra muestra. Solo 5 de estos exámenes complementarios representaron casi el 80% (tabla 3). En el caso del hisopado de fauces habría que contemplar la accesibilidad y cercanía de la familia al hospital antes de solicitarlo, ya que requiere al menos dos consultas para definir el tratamiento específico.
Las interconsultas, en más del 60% de los casos involucrados se concentraron en cirugía, traumatología y las 2 especialidades neurológicas (neurología y neurocirugía). Será necesario que los médicos en formación de estas especialidades de los hospitales generales se entrenen en los servicios correspondientes pediátricos, ya que son consultados con frecuencia por los pediatras y además contribuiría a disminuir la derivación de patologías de baja o mediana complejidad que podrían ser resueltos en el hospital general.
En los 7 hospitales públicos de esta muestra, solo uno de cada cuatro pacientes tenían cobertura de salud. Este es un dato preocupante si tomamos en cuenta que los pacientes sin cobertura utilizan la emergencia como vía de acceso al sistema de salud saturando la misma con consultas no-urgentes (24) Esta baja cobertura, reflejo de nuestra crisis socioeconómica actual explica en parte el aumento exponencial del número de consultas en los últimos años (25).
Conclusiones
La mayoría de la población que consulta se encuentra entre lactantes y
preescolares.
El triage preguardia no disminuyo la consulta banal.
La incidencia de BOR fue el antecedente patológico mas frecuente.
La posibilidad de patología severa y con riesgo inminente de muerte puede
presentarse en cualquier nivel de complejidad.
Las interconsultas se concentran en pocas especialidades: cirugía, traumatología
y especialidades neurológicas que se encuentran disponibles en la mayoría de
los servicios de emergencias.
Hay diferencias en los motivos de consulta, antecedentes patológicos, cercanía
al centro asistencial y frecuencia de internación entre los hospitales de
derivación y los periféricos.
La distribución anual de las patologías más frecuente es asimétrica.
La mayoría de los pacientes que consultan en el sistema público de salud no
tiene cobertura.
Agradecimientos: A la Dra. Alicia Merlo de la Universidad del Salvador y al Dr. Enrique Laffair por su contribución al análisis estadístico de la muestra.
Autores: Dr. Manuel D. Bilkis(1),Dra. Mirta Vásquez(2), Dra.Cecilia González Favre(3),Dra. Marcela Vasicek(1), Dra. Silvia Díaz(4), Dr. Jorge Zambrano(5), Dr. Paulo Albanese(6), Dra. Miriam Carbone (7), Dra. Liliana Cáceres (8) y Dra. Roxana Cappellini(8).
(1): Departamento de Urgencias, Hospital de Niños “Ricardo Gutiérrez”, Buenos Aires.
(2): Ídem, Hospital de Agudos”Ignacio Pirovano”, Bs. Aires.
(3): Ídem, Hospital de Niños”Sor Maria Ludovica”, La Plata.
(4):Idem, Hospital Italiano, Bs. Aires.
(5): Ídem, Hospital de Agudos”Teodoro Alvarez”, Bs. Aires.
(6):Ídem, Hospital de Agudos”Enrique Tornú”, Bs. Aires.
(7):Ídem, Hospital de Agudos”Diego Paroissien”, La Matanza.
(8):Ídem, Hospital de Pediatría”Juan Garrahan”, Bs, Aires.
Correspondencia: Dr. Manuel D. Bilkis , Gral. Cesar Díaz 2071 (1416), Buenos Aires. E-mail: mbilkis@intramed.net.ar .
ACLARACIÓN: Este trabajo no contó con apoyo económico para su realización.