| Introdução |
A anafilaxia é uma reação de hipersensibilidade sistêmica grave que geralmente tem início rápido e pode causar a morte. O prognóstico geral é bom, com taxa de mortalidade na população geral <1 por milhão por ano.
Os gatilhos mais comuns são alimentos, drogas e venenos. O diagnóstico é admitido se houver exposição a um gatilho conhecido; entretanto, em até 30% dos casos, pode não haver etiologia óbvia (anafilaxia 'idiopática' ou 'espontânea').
Este quadro tem diagnóstico clínico, mas nenhum sintoma é específico. Caracteriza-se clinicamente por:
• Início súbito com progressão rápida.
• Problemas nas vias aéreas e/ou respiração e/ou circulação (ABC).
• Alterações na pele e/ou mucosas (urticária, vermelhidão ou angioedema).
Muitos pacientes com anafilaxia não recebem o tratamento correto porque não reconhecem a condição. O objetivo do artigo desenvolvido por Whyte e colaboradores (2022) foi fornecer um resumo das orientações atualizadas mais recentes do UK Resuscitation Council (2021).
| A importância do posicionamento adequado no tratamento da suspeita de anafilaxia |
A postura correta é essencial. A passagem da posição supina para ortostática está associada ao colapso cardiovascular e à morte durante a anafilaxia, devido à redução do retorno venoso e consequente redução do enchimento e perfusão miocárdica. A posição deitada, com ou sem as pernas levantadas, é importante para maximizar o retorno venoso. Nos casos em que os sintomas afetam predominantemente as vias aéreas ou a respiração, o paciente pode preferir ficar semi-deitado, novamente com ou sem as pernas levantadas.
| Ênfase no uso de epinefrina IM no tratamento inicial da anafilaxia |
A epinefrina intramuscular é o tratamento de primeira linha (Fig. 1) e atrasos na administração estão associados a desfechos mais graves e possivelmente morte. A anafilaxia fatal é rara, mas também altamente imprevisível, portanto, todos os casos devem ser tratados como risco de vida.
Em aproximadamente 10% dos casos, os problemas de ABC (vias aéreas, respiração e circulação) persistiram apesar de uma dose IM de epinefrina, mas a maioria respondeu a uma segunda ou terceira dose.
Até 5% dos casos apresentam anafilaxia bifásica, na qual as características do ABC inicialmente desaparecem, mas reaparecem várias horas depois na ausência de exposição adicional ao alérgeno.
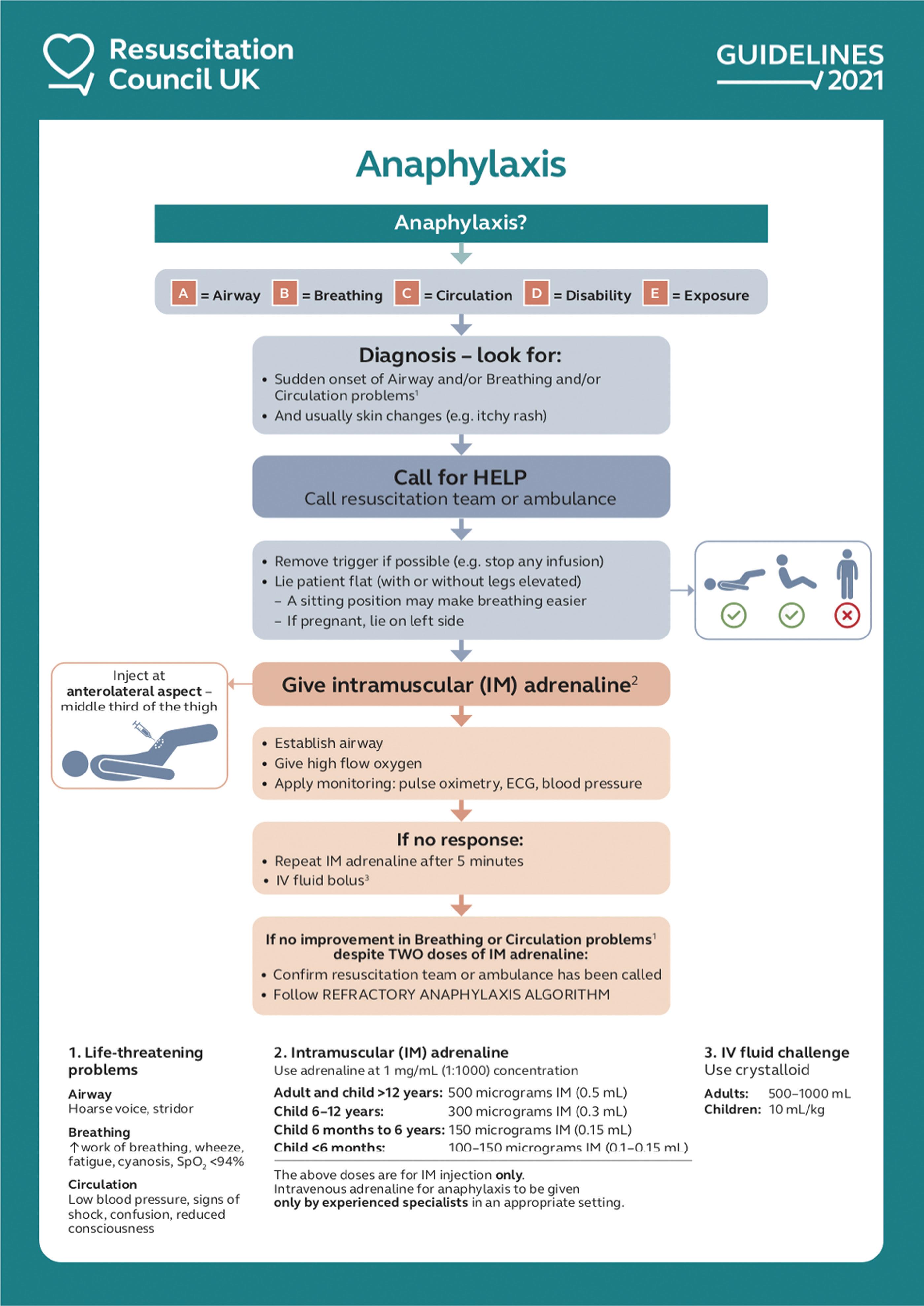
Fig. 1: Tratamento inicial da anafilaxia. Reproduzido com permissão do Resuscitation Council UK. IM = intramuscular; IV = intravenoso; SpO2 = saturação de oxigênio.
| Os anti-histamínicos são considerados uma intervenção de terceira linha e não deve ser usado para tratar problemas de ABC |
Não há evidências científicas fortes para apoiar o uso de anti-histamínicos no tratamento inicial da anafilaxia, e eles não levam à resolução de características respiratórias ou cardiovasculares como a adrenalina, nem melhoram a sobrevida.
O uso de anti-histamínicos destina-se a tratar sintomas cutâneos (como urticária ou angioedema) que podem ocorrer como parte da anafilaxia, uma vez que as características do ABC foram resolvidas. Os anti-histamínicos não sedativos (por exemplo, cetirizina) são preferidos, pois os anti-histamínicos de primeira geração (como a clorfenamina) podem causar sedação e, se administrados rapidamente em bolus intravenoso, podem precipitar hipotensão.
| Os corticoesteróides (por exemplo, hidrocortisona) não são mais recomendados para o tratamento de emergência de rotina da anafilaxia |
O uso rotineiro de corticosteroides é desencorajado. Seu uso está associado ao aumento da morbidade mesmo após a correção da gravidade da reação. Como os anti-histamínicos, os esteróides são administrados com muito mais frequência do que a adrenalina, levantando preocupações sobre o atraso no tratamento adequado, pois não há evidências de que reduzam as reações graves ou evitem as respostas bifásicas.
No entanto, é importante notar que existem cenários específicos em que os corticosteróides podem ser benéficos: primeiro, anafilaxia ocorrendo no contexto de asma mal controlada; e segundo, em casos de anafilaxia refratária (definida como a persistência das características do ABC apesar de duas doses apropriadas de adrenalina). Nesses casos, o balanço de riscos e benefícios é diferente e, dada a incerteza nas evidências, os corticosteroides podem ser produtivos, mas não devem atrasar ou substituir doses adequadas de adrenalina no tratamento da anafilaxia.
| Tratamento de anafilaxia refratária |
É definida como anafilaxia que requer tratamento contínuo, devido a sintomas respiratórios ou cardiovasculares persistentes, apesar de duas doses de epinefrina IM (embora a maioria responda a três).
A fisiopatologia da anafilaxia refratária provavelmente se deve à liberação contínua de mediadores inflamatórios e epinefrina circulante insuficiente (geralmente devido a dosagem subótima, volume sanguíneo circulante reduzido ou, menos frequentemente, taquifilaxia). Extravasamento de plasma equivalente a um terço do volume de sangue circulante pode ocorrer em minutos nas reações graves, e o retorno venoso pode ser afetado mesmo naquelas sem comprometimento hemodinâmico clinicamente evidente.
A infusão intravenosa de fluidos é crucial para tratar o choque e fornecer volume circulante suficiente para manter o débito cardíaco e fornecer epinefrina ao nível tecidual.
O risco de efeitos adversos devido à epinefrina IV é muito maior do que com a administração IM. Doses excessivas podem causar taquiarritmias, hipotensão grave, infarto do miocárdio, acidente vascular cerebral e morte. Portanto, esta via de infusão deve ser utilizada por profissionais treinados no ambiente apropriado.

Fig. 2: Tratamento da anafilaxia refratária. Reproduzido com permissão do Resuscitation Council UK. ELA = suporte avançado de vida; PA = pressão arterial; RCP = ressuscitação cardiopulmonar; ECG = eletrocardiografia; FC = frequência cardíaca; IO = intraósseo; IV = intravenoso; SpO2 = saturação de oxigênio.
| Medição de triptase de mastócitos |
Existem vários diagnósticos diferenciais de anafilaxia, e a medição da triptase elevada dos mastócitos pode ser muito útil para apoiar o diagnóstico em relação a outras alternativas. Apesar disso, não é útil no reconhecimento inicial do quadro.
Idealmente, três amostras devem ser coletadas: a primeira o mais rápido possível (sem atrasar o tratamento), a segunda 1 a 2 horas (mas não mais de 4 horas) após o início dos sintomas e a terceira pelo menos 24 horas após o término completo resolução.
| Orientação sobre a duração da observação após anafilaxia e o momento da alta |
Os pacientes que foram tratados por suspeita de anafilaxia devem ser observados em uma área clínica com instalações para tratar problemas de ABC com risco de vida, pois alguns apresentam mais sintomas após a resolução.
As reações bifásicas podem ocorrer muitas horas após a reação inicial; estudos publicados relatam uma média de 12 horas. Pacientes com mais de 16 anos devem ser observados por 6 a 12 horas após o início dos sintomas iniciais, embora evidências mais recentes sugiram que esse tempo deva ser prolongado.
Todos os pacientes devem ser vistos por um médico experiente e receber alta com orientação sobre os sintomas de anafilaxia e o que fazer se ela voltar, receber dois autoinjetores de adrenalina ou peças de reposição se usados, admitir uma demonstração de como usar os autoinjetores e dar a eles um tratamento de emergência por escrito ou um plano de ação.
| Conclusão |
O uso de adrenalina no tratamento inicial da anafilaxia é universalmente aceito. A nova diretriz reforça ainda mais a importância de seu uso e a necessidade de evitar intervenções que possam atrasar a administração adequada e apropriada desse medicamento.
Os anti-histamínicos podem ser usados como tratamento de terceira linha para reduzir o envolvimento da pele, mas somente após o tratamento bem-sucedido das características do ABC.
Os corticosteróides não são úteis e evidências emergentes sugeriram que eles podem piorar os resultados quando usados rotineiramente; portanto, sua aplicação é limitada ao tratamento de anafilaxia no cenário de asma mal controlada e anafilaxia refratária.
Existe um novo algoritmo de tratamento para anafilaxia refratária, que fornece uma referência fácil para situações em que isso pode ocorrer.
Finalmente, há conselhos mais sutis em relação à observação após a anafilaxia, que leva em consideração os fatores de risco e as circunstâncias nas quais os sintomas tardios ou recorrentes podem ser experimentados.