| Introducción |
La hiperuricemia (HC) se refiere a una concentración sérica anormalmente elevada de ácido úrico (>7 mg/dl en hombres y >6 mg/dl en mujeres).
El ácido úrico sérico medio ha aumentado progresivamente durante el último siglo, en muchas poblaciones. En EE. UU. aumentó del del 19% en el período 1988-1994 a 21,5% en 2007-2008.
La prevalencia aumenta con la edad y es mayor en hombres que en mujeres premenopáusicas (los estrógenos aumentan la excreción renal de uratos. En 2008, las regiones costeras del este de China tenían una prevalencia de casi 13%, mientras que en la década de 1980 se estimaba en 0%.
La HC suele relacionarse con la gota, pero cada vez más se acepta que los valores de >6,5 mg/dl o 7,0 mg/dl en hombres y mujeres posmenopáusicas y, >6,5 mg/dl en mujeres premenopáusicas son marcadores clínicamente importantes de otras enfermedades.
En general, como solo el 12% de las personas con un nivel de ácido úrico sérico entre 7,0 mg/dl y 7,9 mg/dl desarrollan gota, se considera que las intervenciones terapéuticas para la HC asintomática son injustificadas, a menos que ocurra un episodio de gota.
Sin embargo, la HC no solo se asocia con gota, sino también con diversas enfermedades cardiometabólicas, como hipertensión arterial, enfermedad renal crónica (ERC), hipertrigliceridemia, obesidad, enfermedad cardíaca aterosclerótica y, síndrome metabólico (SM). Estudios recientes sugieren que la HC puede ser un factor de riesgo para estas condiciones.
| Metabolismo y actividad biológica del ácido úrico |
El ácido úrico es producido por la xantina oxidasa y es el producto final del catabolismo de las purinas; se excreta principalmente en orina y heces. El ácido úrico sérico se ve afectado por las dietas ricas en purinas y fructosa, y también se produce durante la degradación de los ácidos nucleicos (ADN y ARN), así como de ATP (como puede ocurrir durante el aumento de la rotación celular o la degradación muscular).
- Como el riñón es un sitio importante de excreción, la insuficiencia renal también puede conducir a la HC.
- Los estrógenos pueden aumentar la excreción de uratos, lo que explica los niveles más bajos de uricemia en mujeres premenopáusicas.
Siempre se pensó que la asociación de la HC con el síndrome cardiometabólico se debía al efecto de la dieta, la obesidad y la resistencia a la insulina y, por lo tanto, el ácido úrico sérico no tendría ningún rol en estas afecciones. De hecho, algunos estudios han mostrado que el ácido úrico puede ser beneficioso en enfermedades cardiovasculares (ECV) y que funciona como un antioxidante.
Sin embargo, estudios más recientes sugieren que el ácido úrico soluble puede tener una amplia variedad de efectos proinflamatorios. Por ejemplo, el ácido úrico posee un efecto prooxidante celular, ya que su producción genera especies reactivas de oxígeno.
También tiene diversos efectos celulares, como la estimulación de factores de crecimiento, de la ciclooxigenasa 2, quimiocinas (proteína quimioatrayente de monocitos 1), proteína C reactiva y producción de tromboxano, aumentando la actividad y recambio de plaquetas.
El ácido úrico también activa el sistema renina-angiotensina, estimulando la actividad de la renina plasmática y la expresión de la renina rena y, activando la vía intrarrenal del sistema de angiotensina. Se ha demostrado que estos efectos son responsables de inducir muchos aspectos de la enfermedad cardiometabólica.
Además, se ha demostrado que la HC experimental induce la hipertensión arterial sistémica, a través de la vasoconstricción, impulsada por los efectos prooxidantes del ácido úrico en las células de los vasos del músculo liso, e inhibiendo el óxido nítrico. Igualmente, se ha demostrado que el ácido úrico induce la resistencia a la insulina y la gluconeogénesis. a través de la inhibición de la proteincinasa activada por el AMP hepático.
Los ácidos grasos pueden ser inducidos por la HC experimental, a través de la estimulación de la lipogénesis y la inhibición de la oxidación de los ácidos grasos, estimulada por la inducción del estrés oxidativo mitocondrial dependiente del ácido úrico.
La enfermedad renal crónica (ERC) es impulsada principalmente por el desarrollo de una hipertrofia arteriolar aferente que altera la autorregulación y permite el aumento de la transmisión de la presión arterial sistémica al glomérulo.
La enfermedad cardíaca puede ser secundaria al efecto estimulante que posee la HC sobre el sistema renina-angiotensina, el que podría causar hipertensión arterial, pero también se ha encontrado ácido úrico en la placa aterosclerótica.
| Hiperuricemia e hipertensión |
> Hiperuricemia en pacientes con hipertensión
La relación entre la HC y la hipertensión se conoce desde hace más de un siglo. La HC se halla en el 25% de las personas con hipertensión arterial no tratada y en las tres cuartas partes de los pacientes con hipertensión arterial maligna.
La prevalencia de HC es mayor en personas con hipertensión arterial pronunciada y se asocia con mayor riesgo de hipertensión no controlada y resistencia al tratamiento.
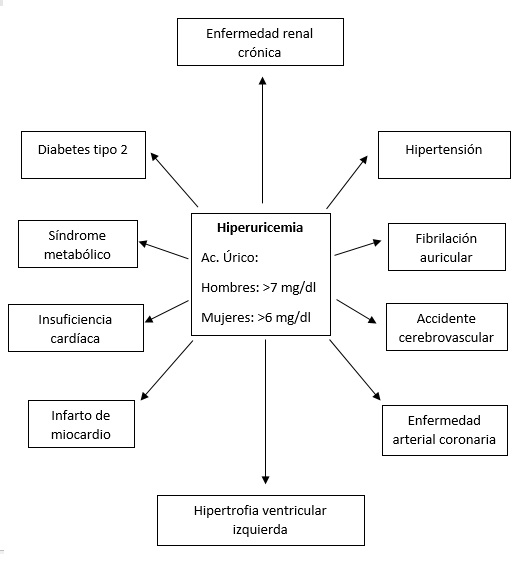
La asociación de HC con hipertensión arterial es independiente de los factores de riesgo cardiovascular tradicionales, incluida la edad, obesidad, hipercolesterolemia, hipertrigliceridemia, colesterol ligado a lipoproteínas de baja densidad (HDL) elevado, diabetes, antecedentes familiares de hipertensión, tabaquismo y consumo de alcohol.
En un metaanálisis de 18 estudios prospectivos, con 55.607 participantes con presión arterial inicial normal, la HC se asoció con un aumento del riesgo de hipertensión incidente. Otro metaanálisis de 25 estudios prospectivos y retrospectivos (n = 97.824) concluyó que la HC fue un factor predictivo del desarrollo de hipertensión, independiente del sexo y la etnia (asiáticos vs. no asiáticos).
La HC también puede estar involucrada en el desarrollo de preeclampsia. Las concentraciones séricas de ácido úrico son más elevadas en las mujeres con preeclampsia que en las embarazadas sanas. Varios cambios fisiológicos asociados al embarazo y la preeclampsia pueden, en teoría, conducir a la HC. Sin embargo, un metaanálisis halló que la uricemia no es un buen predictor de complicaciones materno-fetales en el contexto de la preeclampsia.
En un estudio, el 89% de 125 niños de 6 a 18 años, con hipertensión arterial primaria, presentaban concentraciones séricas de ácido úrico > 5,5 mg/dl, mientras que estos niveles se hallaron solo en el 30% de los niños con hipertensión arterial secundaria y en el 0% de los niños con presión arterial normal. Por lo tanto, la HC también se correlaciona con hipertensión en niños.
| Hiperuricemia y enfermedad metabólica |
> Prevalencia de hiperuricemia en enfermedades metabólicas
La HC también se asocia con síndrome metabólico (SM) y diabetes tipo 2.
Estudios epidemiológicos identificaron una correlación positiva entre la uricemia y la prevalencia del SM. Entre 1988 y 1994, dicha prevalencia mostró un aumento gradual, desde 18,9% en individuos con uricemias <6 mg/dl hasta 70,7% en aquellos con niveles ≥10 mg/dl. Esta asociación fue independiente del sexo, la edad, el consumo de alcohol, el índice de masa corporal y la presencia de hipertensión y diabetes.
Por otra parte, la prevalencia de los componentes individuales del SM (HC, hipertrigliceridemia, colesterol-HDL bajo, hipertensión) también aumentan con el aumento de nivel de ácido úrico sérico, excepto la obesidad abdominal, que disminuyó levemente en individuos con HC muy elevada. (≥10 mg/dl). En estudios prospectivos de observación, se halló que las HC predicen el riesgo de desarrollar SM y sus componentes individuales.
Varios estudios han examinado el efecto del sexo sobre la asociaron entre la HC y el SM. Se comprobó que a mayores niveles de HC, mayor era el riesgo de SM. En un metaanálisis de 7 estudios de cohorte, prospectivos (n = 23.081 hombres; 12.195 mujeres), la incidencia del SM aumentó casi un 5% en hombres y 9% en las mujeres, por cada aumento de 1 mg/dl de ácido úrico.
Por un aumento equivalente en las concentraciones de ácido úrico, el riesgo de desarrollar SM fue mayor en mujeres <52 años que en hombres o mujeres mayores. En un análisis de 10.649 hombres y 12.696 mujeres, se halló una asociación entre la uricemia y el riesgo de SM, significativamente más fuerte en las mujeres.
El vínculo entre los niveles de ácido úrico y SM ha sido comprobado en niños. En adolescentes, esta relación es más compleja. En otro ensayo, la HC fue predictiva del desarrollo de SM en hombres, pero no en mujeres, todos adultos mayores.
> Hiperuricemia como factor de riesgo de enfermedades metabólicas
Se halló que la HC se asocia con resistencia a la insulina en mujeres e individuos obesos, mientras que dicha asociación no fue comprobada en los hombres no obesos, no diabéticos, y sin ECV).
Varios estudios han informado mayor riesgo de diabetes 2 en personas con HC. Por otra parte, los componentes individuales del SM, excepto la dislipidemia, son más comunes en individuos con HC y diabetes 2. Varios metaanálisis han concluido que existiría una relación dosis-respuesta.
En un metaanálisis de 11 estudios observacionales, de cohortes, con un total de 42.834 participantes, concluyó que el riesgo de desarrollar diabetes 2 aumenta 17% por cada incremento de 1 mg/dl de ácido úrico sérico. Sin embargo, en un metanálisis posterior, de 8 estudios prospectivos, de cohortes, y 32.016 participantes, que emplearon una metodología más rigurosa, el riesgo de desarrollar diabetes 2 aumentó 6% por cada incremento de 1 mg/dl de ácido úrico sérico.
La asociación entre los niveles de ácido úrico y la diabetes 2 fue independiente de los componentes séricos del SM. Por otra parte, un análisis europeo concluyó que el riesgo de desarrollar diabetes 2 aumenta un 20% por cada aumento de 1 mg/dl de la concentración de ácido úrico. Sin embargo, los resultados de un análisis multivariable instrumental no confirmaron este hallazgo, poniendo en duda la existencia de una relación causal entre las dos condiciones.
> Hiperuricemia y enfermedad cardiovascular
Los estudios más modernos hallaron una asociación significativa entre la HC y varias ECV. Esa asociación se mantuvo aún después de los ajustes por posibles factores de confusión. Los niveles de ácido úrico sérico están significativamente asociados con la presencia y gravedad de la enfermedad de las arterias coronarias, hipertrofia ventricular izquierda y fibrilación auricular, tanto en individuos sanos como hipertensos.
La HC es un factor de riesgo de infarto de miocardio, accidente cerebrovascular (ACV) e insuficiencia cardíaca.
El estudio del corazón de Brisighella también informó una correlación significativa entre los niveles de HC, hipertensión y aterosclerosis (incluidos los aumentos del grosor de la íntima-media carotídea, y la velocidad de la onda del pulso).
Los resultados de un metanálisis informaron que la HC confirió un riesgo modesto, aunque estadísticamente significativo de ACV y muerte por ACV, tanto en hombres como en mujeres, y que es un factor de riesgo independiente de insuficiencia cardíaca y resultados adversos en pacientes con insuficiencia cardíaca existente. La HC también predijo la mortalidad al año en pacientes con insuficiencia cardíaca aguda y efectos adversos, así como la muerte en pacientes con infarto agudo de miocardio.
En pacientes con insuficiencia cardíaca crónica, la HC se asoció significativamente con disfunción diastólica. En particular, el valor pronóstico de la concentración de ácido úrico sérico elevada está asociado con los valores del péptido natriurético cerebral, un biomarcador común en pacientes con disfunción ventricular izquierda.
Los valores pronósticos de urato sérico y el péptido natriurético cerebral parecen ser independientes, pero la elevación combinada de ambos biomarcadores en el mismo sujeto se asocia con peor pronóstico, y se puede utilizar para controlar la evolución clínica en pacientes con insuficiencia cardíaca aguda.
La HC también se asocia con el desarrollo de hipertrofia cardíaca. Por otro lado, los resultados de un estudio realizado en 173 pacientes con uricemia normal, HC y artritis gotosa muestran que la gota se asocia con disfunción diastólica del ventrículo izquierdo, no así la HC.
Además de ECV importante, la HC se ha asociado con enfermedades microvasculares y de las arterias periféricas.
Su sospecha enfermedad microvascular coronaria ante la ausencia de “rubo miocárdico” en la coronariografía. Se asocia con HC mayor mortalidad al año luego del tratamiento percutáneo del infarto de miocardio con elevación del segmento ST, comparado con la enfermedad de las arterias coronarias, en la que sí está presente el “rubor” miocárdico en la angiografía coronaria. Prasad y col. estudiaron las anomalías de la microcirculación coronaria en mujeres posmenopáusicas y hallaron una asociación con HC e inflamación.
En los pacientes con puntajes elevados de calcio se ha comprobado un aumento del urato sérico con un vínculo independiente entre la HC asintomática y la calcificación arterial coronaria, en ausencia de ECV manifiesta. En pacientes con aumento del índice de calcio en las arterias coronarias también se halló asociación con HC y depósitos articulares asintomático s de urato, lo que podría explicar el mayor riesgo de ECV de los pacientes con “gota asintomática”.
Finalmente, también se ha descrito una asociación longitudinal entre la HC y la aterosclerosis periférica, incluyendo el sistema vascular intra y extracraneal y ,la ECV y enfermedad vascular periférica. Se debe tener en cuenta que el tratamiento con diuréticos afecta directamente la HC, un punto a tener muy en cuenta en el manejo de ECV.
| Hiperuricemia y enfermedad renal crónica |
Hay mucha evidencia que vincula la HC con el desarrollo de enfermedad renal crónica (ERC).
Los estudios en la población general han demostrado que la HC es un factor de riesgo independiente para el desarrollo de ERC. Del mismo modo, los estudios realizados en pacientes con diabetes tipo 1 y tipo 2 han demostrado que, en estas poblaciones, la HC predice el desarrollo de ERC de nueva aparición. Sin embargo, no todos los estudios han mostrado esta asociación.
Varios ensayos a gran escala, realizados en la población general, han confirmado que la HC predice el desarrollo de insuficiencia renal terminal y que su presencia durante el primer año post trasplante renal predice la pérdida del injerto.
Evidencia reciente también le adjudica un papel a la HC perioperatoria en la patogenia de la enfermedad renal aguda, en pacientes sometidos a cirugía cardiovascular. Por otra parte, se sigue sumando evidencia de que incluso la HC leve se correlaciona con daño renal temprano, como lo muestra la albuminuria y las anomalías en la ecografía renal.
| Hiperuricemia e insuficiencia cardíaca |
La insuficiencia cardíaca es uno de los temas más importantes que respaldan el papel del ácido úrico sérico en las ECV. La abundante información publicada describe el aumento de la incidencia y peor pronóstico en pacientes con insuficiencia cardíaca e HC.
En particular, los efectos negativos del ácido úrico sérico son independientes de la disminución del índice de filtración glomerular (IFG), ya que al menos 3 estudios han mostrado un peor resultado clínico (mortalidad y hospitalización) en pacientes con insuficiencia cardíaca y función renal normal.
Esta evidencia está respaldada por el hallazgo de una sobreexpresión significativa de xantina oxidasa en pacientes con insuficiencia cardíaca, lo que provoca un aumento del estrés oxidativo, el cual sería responsable de un mayor deterioro de la función ventricular izquierda, en gran parte proporcional a los niveles circulantes de ácido úrico.
El papel pronóstico de la uricemia está solo parcialmente respaldado por los resultados de ensayos clínicos. El estudio OPT-CHF muestra una mejora significativa de los resultados principales. en pacientes con HC tratada con oxipurinol, mientras que los resultados del estudio EXACT-HF, con alopurinol, no lo confirmó.
La discrepancia en los resultados de los 2 ensayos probablemente se deba a los fármacos utilizados, el tamaño de la muestra de los estudios y la falta de estratificación basal de los pacientes, considerando que no todos responden igual a la inhibición de la xantina oxidasa
| Fármacos reductores del ácido úrico |
> Terapia reductora del ácido úrico en la práctica clínica
Las guías europeas actuales recomiendan iniciar el tratamiento reductor del ácido úrico, con una dosis baja, e ir aumentando hasta alcanzar el nivel de ácido úrico sérico deseado.
Primero, los autores recomiendan revisar los medicamentos que el paciente está tomando y que puedan provocar HC, como las tiazidas y los diuréticos del asa, para cambiarlos si no hay contraindicaciones.
Segundo, en sujetos que reciben moduladores del sistema renina-angiotensina, los autores considerarían cambiar a fármacos capaces de reducir el ácido úrico sérico independientemente de su participación en el bloqueo de la angiotensina.
Para la mayoría de los sujetos, los medicamentos de elección para reducir el ácido úrico son los inhibidores de la xantina oxidasa (IXO), como el alopurinol (100 y 900 mg/día en adultos; niños: hasta 400 mg/día usando 10 a 20 mg/kg/día) y el febuxostat (80 mg/día, aumentado a 120 mg/día). Estos fármacos están indicados cuando el depósito ya se ha producido.
Rara vez se recomienda su uso en niños. En pacientes con insuficiencia renal o hepática se recomienda usar dosis más bajas. En pacientes con insuficiencia hepática leve, se indican 80 mg/día, sin necesidad de ajustes en los pacientes con insuficiencia renal leve a moderada.
En EE. UU. la dosis inicial aprobada de febuxostat es 40 mg/día, aumentando a 80 mg/día en aquellos que no alcanzan un nivel de ácido úrico sérico <6 mg/dl; en pacientes con disfunción renal grave (es decir, ERC) la dosis diaria máxima debe limitarse a 40 mg/día.
De los medicamentos reductores del ácido úrico, los considerados de mayor eficacia comparativa a son los IXO, mientras que los agentes uricosúricos no están universalmente disponibles y se recomiendan principalmente, combinados con IXO o, como tratamiento único en pacientes en los que los IXO no se toleran o están contraindicados.
Se ha informado que el febuxostat es superior al alopurinol en pacientes con gota, en cuanto a la reducción del urato sérico y el porcentaje de pacientes que alcanza la uricemia objetivo propuesta por las guías.
En cuanto a la prevención cardiovascular, la evidencia sigue siendo materia de debate, pero apoya cierto grado de prevención cardiovascular en pacientes tratados con fármacos reductores de uratos, principalmente IXO, con algunas diferencias entre los diferentes fármacos. El perfil de riesgo/beneficio de la terapia reductora del ácido úrico es un aspecto importante que debe tenerse en cuenta en el tratamiento de pacientes asintomáticos.
Las reacciones adversas graves del alopurinol van desde dermatitis leve al síndrome de Stevens-Johnson.
Entre los pacientes tratados con febuxostat se ha notificado muerte súbita cardíaca (ensayo CARES y experiencia post comercialización). Luego de la revisión, se ha concluido que, hasta la fecha, no hay evidencia concluyente que apoye el uso de IXO para la prevención y el tratamiento de la HC asintomática y no grave.
> En hipertensión arterial
Varios estudios sugieren que el tratamiento para reducir el ácido úrico puede disminuir la presión arterial en personas hipertensas con HC, especialmente si son jóvenes, no han tenido una larga historia de hipertensión y tienen una función renal relativamente conservada.
Otros estudios han mostrado que el alopurinol reduce significativamente la presión arterial sistólica y diastólica en niños y adolescentes con hipertensión esencial recién diagnosticada.
El descenso se produce en las presiones sistólica y diastólica. Por otra parte, los estudios sugieren que si la presión arterial está en el rango normal (<140/90 mm Hg), el tratamiento puede no conseguir un descenso de la presión arterial.
En otros estudios de pacientes hipertensos con HC, el febuxostat no m mostró diferencias significativas con placebo en cuanto a la presión arterial sistólica media ambulatoria de 24 horas. Igual resultado para la presión arterial diastólica. Sin embargo, el análisis de un subgrupo planificado de pacientes con función renal normal reveló que la presión arterial sistólica se redujo significativamente después de 6 semanas de tratamiento con febuxostat.
En un estudio reciente en pacientes con ERC en estadio 3, la dosis de 40 mg/día de febuxostat no produjo ningún efecto sobre la presión arterial, a lo largo de 2 años de tratamiento. Un metaanálisis de estudios prospectivos y retrospectivos, que evaluó los efectos del tratamiento con alopurinol sobre la presión arterial, durante 4 semanas, mostró que el opurinol redujo significativamente las presiones sistólica y diastólica, en comparación con el grupo control. Este efecto fue menor que en otros estudios; pero la edad de la población era diferente. Sin embargo, cabe señalar la buena calidad de los metanálisis y sus estudios.
La mayoría de los estudios incluidos en el metanálisis no fueron diseñados para medir el efecto del alopurinol sobre la presión arterial y, en consecuencia, muchos de los estudios tuvieron pacientes con la presión sanguínea relativamente bien controlada.
En otro metaanálisis más reciente sobre el efecto de la reducción del ácido úrico terapia sobre la presión arterial, se halló que el alopurinol disminuye tanto la presión sistólica como la diastólica en pacientes con HC.
> En enfermedad metabólica
Los efectos adversos de la HC pueden prevenirse en parte, reduciendo los niveles de ácido úrico en suero. Se demostró que el alopurinol (300 mg por día) reduce el ácido úrico, y mejorar la resistencia a la insulina y la inflamación sistémica. Del mismo modo, el febuxostat disminuyó los niveles de ácido úrico y mejoró la resistencia a la insulina en pacientes con gota.
Otro estudio en el que se administraron 200 g de fructosa durante 2 semanas, el alopurinol previno los aumentos en la presión arterial, y la incidencia de SM de reciente diagnóstico, en comparación con los hombres que no recibieron alopurinol. Al mismo tiempo, no se observó ningún efecto sobre los índices de evaluación del modelo homeostático (HOMA) o el ayuno.
Se pudieron detectar los niveles plasmáticos de triglicéridos. Además, en pacientes con hígado graso no alcohólico, el cual es parte del complejo del SM, el alopurinol administrado durante 3 meses mejoró significativamente los niveles séricos de alanina y aspartato transaminasas, colesterol y triglicéridos, en comparación con el placebo.
> En enfermedad cardiovascular
Controlar los niveles de ácido úrico con medicamentos adecuados puede ser beneficioso para los pacientes con ECV.
Un estudio retrospectivo de alopurinol, informó una disminución de la incidencia de ACV y eventos cardiovasculares en pacientes adultos. Este tratamiento mejoró el flujo sanguíneo y la capacidad vasodilatadora periférica en pacientes con insuficiencia cardíaca crónica.
Otro estudio aleatorizado, controlado, de alopurinol comparado con placebo, informó mejoría en la disfunción endotelial, en pacientes con insuficiencia cardíaca crónica. Otro estudio mostró que las dosis elevadas de alopurinol podrían disminuir la mortalidad en pacientes con coronariopatía, al reducir el estrés oxidativo vascular y mejorar la disfunción endotelial.
Por otra parte, una revisión sistemática y metaanálisis informó que el tratamiento con IXO de pacientes con riesgo de ECV mejoró la función endotelial y los marcadores de estrés oxidativo circulante. Sin embargo, los autores han encontrado varias limitaciones a estos estudios. Con el alopurinol, parece haber una reducción gradual del riesgo de infarto de miocardio y ACV. La terapia más prolongada, en sujetos mayores, puede brindar un beneficio óptimo.
Por otro lado, un estudio mostró que la benzbromarona, un uricosúrico no afectado por la xantina oxidasa, no mejora los parámetros hemodinámicos, incluidas la fracción de eyección del ventrículo izquierdo, la frecuencia cardíaca y la presión arterial. Sin embargo, el tratamiento con benzbromarona redujo significativamente las concentraciones séricas de ácido úrico y mejoró la insulinemia en ayunas y el índice de resistencia a la insulina.
La superioridad de los IXO puede explicarse por sus múltiples mecanismos de acción, que implican una reducción de los niveles séricos de ácido úrico y del estrés oxidativo vascular, asociado a la disminución en los niveles intracelulares de ácido úrico. Este no es el caso de los agentes uricosúricos (probenecid, benzbromarona y lesinurad) que solo afectan el transporte de urato, sin ningún efecto sobre el sistema pro-oxidativo.
El ensayo FREED reveló que en adultos mayores con HC, “curiosamente”, el febuxostat redujo los eventos cerebrales, cardiovasculares y renales en un 25%. Un estudio de cohorte, poblacional reciente, halló una modesta disminución del riesgo de exacerbación de la insuficiencia cardíaca en pacientes con gota tratados con febuxostat, comparado con los tratados con alopurinol.
Por otra parte, los resultados del estudio FEATHER (de febuxosta ) realizado en pacientes con ERC estadio 3 informaron menos efectos adversos importantes de ECV.
Ambos estudios se realizaron con dosis bajas de febuxostat, apoyando así una interacción favorable entre la reducción del urato sérico y la selectividad de los IXO para la prevención de las ECV. Hay en curso un estudio prospectivo (LEAF-CHF) de febuxostat, que investiga un posible beneficio adicional en la insuficiencia cardíaca.
> En enfermedad renal
El tratamiento con alopurinol o febuxostat es eficaz para reducir el ácido úrico en pacientes con ERC. En la HC asintomática, el alopurinol mejoró significativamente la función endotelial y el IFG estimado (IFGe), comparado con el placebo.
Del mismo modo, los pacientes con hipertensión e HC asintomática, tratados con febuxostat, experimentaron una mejoría más pronunciada del IFGe y mayor supresión del sistema renina-angiotensina-aldosterona que los controles.
En estudios de pacientes con ERC, el alopurinol lentificó la progresión de la enfermedad, redujo la probabilidad de insuficiencia renal (con dosis más elevadas de alopurinol) y mejoró las mediciones del riesgo cardiovascular. También se observó que logró la uricemia objetivo( <6 mg/dl) y redujo un 37% el riesgo de progresión de la nefropatía. Se ha demostrado que el tratamiento con febuxostat reduce la progresión del deterioro del IFGe en pacientes con ERC.
Si bien algunos ensayos no han podido demostrar protección renal, pero podría deberse a que el grupo control no presentó progresión de la enfermedad renal durante el tiempo que duró el ensayo.
Hasta ahora, el mayor ensayo prospectivo aleatorizado, con pacientes con ERC en estadio 3, mostró que, en comparación con el placebo, el febuxostat mitigó la disminución de la función renal, debido a la disminución de la HC asintomática, pero solo en pacientes sin proteinuria y con un IFGe bastante elevado (52 ml/min). El efecto protector del riñón brindado por el febuxostat fue confirmado además en el estudio FREED y otros ensayos importantes.
Sin embargo, hay estudios en los que se ha demostrado que la reducción del ácido úrico no brinda ningún beneficio para la progresión de la ERC en sujetos hiperuricémicos. Pero, en muchos de estos ensayos, el grupo control no pudo mostrar la progresión de su enfermedad renal durante el lapso del ensayo.
De hecho, en los trabajos en los que hubo una progresión significativa en el grupo control, el uso de IXO fue uniformemente protector. Esto justifica la intervención terapéutica destinada a disminuir el ácido úrico en individuos con HC y ERC en estadio 3 o mayor, que tengan signos de progresión de la actividad renal. De todos modos, los autores alertan sobre la necesidad de más investigaciones.
|
Conclusiones
|
Resumen y comentario objetivo: Dra. Marta Papponetti