|
Resumen
|
| Introducción |
"La medicina es una ciencia de probabilidades y un arte de manejar la incertidumbre" Sir William Osler (1849–1919).
Los líquidos intravenosos (IV) son uno de los tratamientos indicados con mayor frecuencia en los hospitales. El empleo de líquidos IV en algunas situaciones de reanimación, como la hemorragia por trauma, tiene buena evidencia a su favor. En situaciones de urgencia como el shock, su utilidad no está tan bien documentada, aunque el tratamiento hídrico se recomienda en numerosas guías y revisiones.
Por ejemplo, las guías para el daño renal agudo aconsejan identificar y corregir la hipovolemia mediante el reemplazo ‘adecuado’ de líquidos y las guías internacionales para la sepsis indican que el empleo de líquidos IV ‘es el pilar fundamental del tratamiento moderno’.
A pesar de esto, no hay evidencia para determinar las indicaciones, la dosis y la velocidad de administración de los líquidos IV, así como también el empleo de líquidos IV durante el curso de una enfermedad. Los médicos habitualmente confían solo en su agudeza clínica para indicar la reposición hidroelectrolitica, coincidiendo con la ‘ciencia de la incertidumbre y el arte de la probabilidad’ descritos por Sir William Osler.
La práctica habitual es emplear el cuadro clínico de la hipovolemia y la hipervolemia para indicar cuándo comenzar y cuándo suspender el tratamiento. Ninguna de estas características está bien descrita; ninguna es específica para el estado de la volemia y muchas son de difícil evaluación.
Una revisión sistemática de 30 estudios halló que el cuadro clínico (incluidas la hipotensión y la taquicardia) no era un factor pronóstico fiable de hipovolemia.
Lo mismo se puede decir acerca del cuadro clínico de la hipervolemia, presente en muchas ocasiones. Aunque se la pudiera diagnosticar con exactitud, la hipervolemia debida al exceso de líquidos representa una sobredosis iatrogénica y no se la debe emplear como marcador para suspender la administración hídrica. Un estudio reciente en Zambia avala esto.
Se aleatorizaron adultos sépticos hipotensos a un grupo de tratamiento habitual (líquidos IV determinados por el médico tratante) o a un protocolo para sepsis (aporte intensivo de líquidos IV solo limitado por signos clínicos de hipervolemia, junto con vasopresores y transfusión de sangre de ser necesaria).
El empleo del protocolo de sepsis llevó al aumento significativo de la mortalidad hospitalaria (48,1%) en relación con el tratamiento habitual (33.0%). El 89,5% de los participantes estaban infectados con el virus de la inmunodeficiencia humana (VIH), por lo que se duda si es posible extrapolar estos resultados a la población general.
Los problemas causados por los líquidos se demostraron incluso en ausencia de hipervolemia.
El estudio aleatorizado controlado FEAST (Fluid Expansion As Supportive Therapy) con niños africanos con enfermedad febril grave observó que la administración de líquidos en bolo se asoció con tres muertes más cada 100 pacientes, en relación con la administración solo de líquidos de mantenimiento.
Un nuevo análisis de este estudio sugirió que el exceso de mortalidad se vinculó más con el colapso cardiovascular que con insuficiencia respiratoria debida a edema pulmonar. No se efectuaron estudios de calidad sobre el tema en países desarrollados, si bien en estudios de observación se encontraron asociaciones entre el balance hídrico positivo y el aumento de la mortalidad en los trastornos inflamatorios y en el daño renal agudo.
| Variabilidad de los pacientes y evaluación de los líquidos |
Las variaciones en la fisiología y la patología de los pacientes influyen sobre la evaluación del estado hídrico (Fig 1). El envejecimiento impacta sobre los sistemas orgánicos. La revisión Cochrane de 2015 observó evidencia limitada sobre la utilidad diagnóstica de cualquier síntoma, signo o análisis o combinación de análisis que indicara deshidratación en los ancianos.
Por ejemplo, el gasto cardíaco máximo disminuye con la edad, incluso en ausencia de hipertensión o enfermedad cardiovascular.
Se observa disminución de la respuesta de la frecuencia cardíaca a los factores estresantes, que se relaciona con reducción de la capacidad de respuesta de los β-adrenoceptores a los estímulos adrenérgicos, amortiguando la taquicardia propia de la hipovolemia. Esta variabilidad se acentúa más aún en presencia de enfermedades concomitantes.
Los medicamentos empleados para tratar enfermedades crónicas también pueden alterar el equilibrio de los líquidos por acción directa, por ejemplo los efectos colaterales como diarreas y vómitos.
La evaluación de los líquidos es más compleja aún en presencia de enfermedades y lesiones agudas. Por ejemplo, la sepsis afecta el sistema cardiovascular de múltiples maneras. La hipovolemia se debe a la pérdida directa de líquidos, incluidas las pérdidas insensibles debido a la fiebre. La sepsis tiene efecto inihibitorio directo sobre la función cardíaca: reduce la contractilidad y limita el gasto cardíaco.
La vasodilatación disminuye la resistencia vascular sistémica y, si es grave, causa hipotensión. La sepsis también daña el glucocáliz endotelial, una red de proteoglucanos y glucoproteínas que cubre el endotelio vascular luminal y permite la pérdida de líquidos hacia el compartimiento extracelular.
Con demasiada frecuencia los pacientes que concurren al hospital para asistencia médica aguda no planeada tienen una combinación de estos factores. Son ancianos, con múltiples enfermedades, polimedicados y sufren deterioro agudo de su estado, lo que hace que la evaluación de sus líquidos sea excepcionalmente difícil.
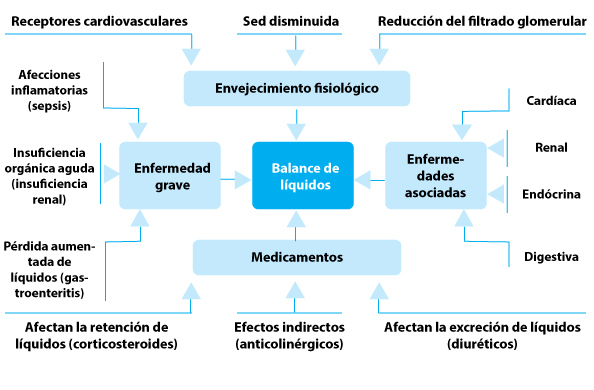
Fig 1. Factores que pueden afectar la evaluación de los líquidos
| Recomendaciones de las guías |
En la última década, dos guías importantes intentaron abordar las dudas sobre la evaluación hídrica.
La campaña Surviving Sepsis (SSC) recomendó una dosis fija de líquidos cuando se identificaba shock séptico. Se recomienda firmemente administrar 30 ml/kg de líquidos IV en tres horas en pacientes que cumplen con los criterios para shock séptico (hipotensión o lactato ≥4 mmol/l).
A pesar de esta recomendación, la guía reconoce que la evidencia de estudios aleatorizados controlados para apoyar su recomendación es escasa.
La recomendación se basa sobre los resultados de un estudio unicéntrico abierto de 263 pacientes con sepsis. La mortalidad se redujo un 16% cuando se utilizó un protocolo terapéutico temprano guiado por objetivos (EGDT por las siglas del inglés) en lugar del tratamiento habitual.
Pero sin embargo, tres estudios ulteriores con un total de 4175 pacientes, no hallaron beneficio del EGDT en relación con el tratamiento habitual. Más aún, un estudio retrospectivo halló que el 67% de los pacientes tenían evidencia de sobrecarga de líquidos a las 24 horas cuando se seguían las recomendaciones del EGDT, con el correspondiente 92% de aumento del riesgo de mortalidad.
Si la reanimación inicial con líquidos es seguida por hipotensión o hiperlactatemia, la guía del SSC recomienda emplear las variables fisiológicas para determinar la necesidad de más líquidos IV. Las variables recomendadas son la presión venosa central (PVC), la saturación de venosa de oxígeno (Scv O2 ), el ecocardiograma efectuado en la cama y la evaluación dinámica del grado de respuesta a los líquidos. Pero estas variables miden diferentes procesos fisiológicos.
- El aumento de la PVC puede ser un marcador de exceso de líquidos en el compartimiento venoso.
- La Scv O2 es un sustituto del equilibrio entre la llegada y el consumo de oxígeno.
- El ecocardiograma permite medir la contractilidad cardíaca y puede estimar las presiones venosas.
La capacidad de respuesta a los líquidos se expresa por el aumento del funcionamiento cardíaco después de un bolo de líquido. No hay recomendación sobre qué herramienta emplear para la evaluación o si combinar estas variables puede ayudar a determinar la situación de los líquidos. Además podría ser difícil medir algunas de estas variables en el ámbito de la atención de una enfermedad aguda grave.
La última guía del National Institute for Health and Care Excellence (NICE) para el diagnóstico, la evaluación y el tratamiento precoz de la sepsis adoptó un criterio más tradicional para administrar líquidos IV en la sepsis. Recomendó hasta 1000 ml de líquidos, de estar indicados, antes del empeoramiento del paciente. Para determinar si los líquidos IV estaban indicados, recomendó emplear la guía NICE 2013 para el empleo de líquidos en adultos.
La utilidad diagnóstica de los parámetros de esta guía es de dudosa utilidad. El National Early Warning Score (NEWS) es el puntaje de alarma precoz recomendado en el RU para identificar a los pacientes con enfermedad aguda grave. Junto con la taquipnea, es un marcador de gravedad, no de hipovolemia.
Existen pocos datos que apoyen el empleo del tiempo de relleno capilar (TRC) en adultos y el valor normal de menos de 2 segundos es una cifra arbitraria y hay dudas acerca del punto de corte en adultos.
La guía posteriormente describe un conjunto diferente de parámetros para identificar el shock. En presencia de este, la guía sugiere la reanimación urgente con líquidos a fin de recuperar el volumen vascular. Si bien el shock puede ser secundario a hipovolemia, también puede ser causado por problemas donde los líquidos pueden ser perjudiciales, por ejemplo la insuficiencia cardíaca.
| Reactividad a los líquidos |
La prueba para hipovolemia que se menciona tanto en la guía SSC como en la NICE es la reactividad a los líquidos.
Si una variable fisiológica - por ejemplo el volumen sistólico- aumenta tras el aumento de la precarga, se define al paciente como reactivo a los líquidos.
La reactividad a los líquidos se observa también en voluntarios sanos. Cuando se administraron 3 litros de líquido IV a adultos sanos en 3 horas, el índice cardíaco aumentó hasta el 30%, lo que sugiere que la reactividad a los líquidos es una condición fisiológica normal
La evidencia para apoyar el empleo de la reactividad a los líquidos en el paciente agudamente enfermo es contradictoria. Una revisión sugirió que el 50% de los pacientes que reciben reanimación con líquidos en el ámbito de los cuidados intensivos no son sensibles a los líquidos.
El empleo de la reactividad a los líquidos para orientar la administración de líquidos IV se vinculó con disminución de la mortalidad en una revisión sistemática de 13 estudios en una población posquirúrgica con cuidados intensivos.
Sin embargo, otra revisión sistemática de 23 estudios que emplearon la reactividad a los líquidos IV para orientar su empleo perioperatorio no halló diferencia en la mortalidad con el tratamiento habitual, aunque observó disminución de las complicaciones posoperatorias.
Otra revisión sistemática de dos estudios aleatorizados controlados no notó diferencia en los resultados indirectos (depuración de lactato y puntaje SOFA) entre un protocolo de la reactividad respuesta a los líquidos y el tratamiento habitual. Además, estudios mostraron que la respuesta a un bolo de líquidos es transitoria.
La prueba de provocación con líquidos es el enfoque más frecuente para aumentar la precarga cuando se evalúa la respuesta a los líquidos. No hay consenso acerca del tipo, la velocidad y la cantidad de líquidos a emplear. Estos parámetros son muy variables y esta gran heterogeneidad es una barrera para poder efectuar comparaciones significativas entre los estudios.
Además de la prueba de provocación con líquidos, se estudiaron dos técnicas para aumentar la precarga e identificar la reactividad: la variación de la presión del pulso (VPP) y la elevación pasiva de la pierna (EPP).
El tamaño de las variaciones de la presión del pulso con la respiración puede ser un marcador preciso de la respuesta a la prueba de provocación con líquidos en pacientes estables en el perioperatorio. Estas mediciones no son factores pronósticos del grado de respuesta a los líquidos en contextos menos controlados, como la unidad de cuidados intensivos y por lo tanto se utilizan poco en la medicina de urgencia.
La EPP describe cualquier maniobra en la que se eleven las piernas pasivamente.
(a)
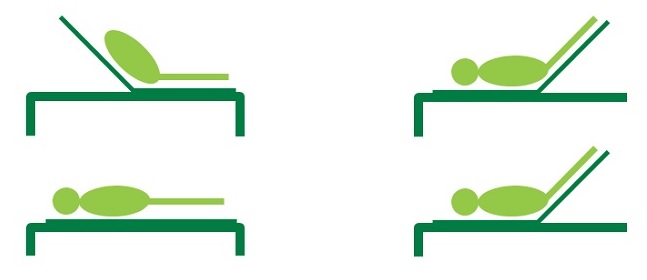
(b)
Fig 1. Dos métodos para la elevación pasiva de las piernas.
Existen dos técnicas para la EPP. :
(a) la EPP semirreclinada comienza con el paciente reclinado a 45° y se lo inclina hacia atrás hasta que el torso esté horizontal; las piernas se dejan a 45°;
(b) la EPP supina comienza con el paciente en decúbito supino y las piernas se elevan a 45°.
Estas maniobras ocasionan transferencia de la sangre de las piernas y el abdomen al tórax y con esto se produce aumento de la precarga. La gammagrafía estima que el volumen de sangre de las pantorrillas de voluntarios sanos, antes y después de la elevación pasiva de las piernas a 20° disminuye en 150 ml.
Este volumen aumentará una vez que se tenga en cuenta el movimiento de sangre del muslo y el abdomen. El aumento de la precarga en una EPP se revierte totalmente cuando se bajan las piernas, de modo que esta maniobra es segura para los pacientes en riesgo de sobrecarga de líquidos.
Revisiones sistemáticas comprobaron que a pesar del empleo de diferentes volúmenes y formas de desafío con líquidos y diferentes métodos para evaluar el gasto cardíaco, hubo un cambio medio del gasto cardíaco asociado con la EPP en aquellos pacientes que también aumentaban su gasto cardíaco tras una prueba de desafío con líquidos, sin diferencia entre los que respiraban espontáneamente y los que estaban con respirador.
También hay gran cantidad de métodos para medir el grado de respuesta a los líquidos.
| Sendas para las investigaciones a futuro |
La base de evidencia para la mayoría de las enfermedades se está ensanchando, incluyendo importantes conocimientos sobre las consecuencias potencialmente negativas de prácticas médicas empleadas en el pasado.
Los líquidos IV se administran con frecuencia a los pacientes con enfermedad aguda grave sobre la base de la probabilidad de que sean útiles a pesar de la evidencia en algunos estudios de que pueden ser perjudiciales.
Aún no sabemos cuándo administrar líquidos (o cuando no administrarlos), cuánto administrar o cómo medir con precisión la respuesta, especialmente en nuestros pacientes ancianos, con múltiples enfermedades y polimedicados. Es esencial construir una base de evidencia para ayudar al médico a emplear apropiadamente los líquidos IV.
Si bien hay conciencia de las complicaciones del tratamiento hídroelectrolítico, los conocimientos son limitados sobre la incidencia de estas complicaciones y su impacto sobre los resultados. La necesidad de mejorar nuestros conocimientos sobre los perjuicios relacionados con los líquidos IV ha sido reconocida por las guías NICE y es una recomendación clave.
No está bien definido cómo los médicos evalúan los líquidos en la actualidad. Nuestra incapacidad para describir la práctica actual no permite que los estudios diferencien las técnicas de evaluación eficaces e ineficaces.
El análisis cualitativo para explorar los motivos por los que los médicos efectúan la reanimación con líquidos esclarecería la práctica y podría mejorar las frecuentes infracciones a los protocolos de la reanimación con líquidos.
Los estudios no compararon los resultados cuando la reactividad a los líquidos se compara con los otros medios de evaluar la situación de estos, como la PVC. La evidencia actual mostró que las herramientas de evaluación como la PVC no son buenos factores pronósticos de la reactividad a los líquidos, pero no mostró que fueran menos eficaces que la respuesta a los líquidos para pronosticar si estos benefician al paciente.
La base de evidencia que apoya la respuesta a los líquidos está limitada por la heterogeneidad en la definición y en la práctica. Seguirá siendo difícil estudiar la hipovolemia si no se definen las herramientas posibles para la evaluación.
Conclusión
|
Resumen y comentario objetivo: Dr. Ricardo Ferreira