Acromegalia
| Introducción |
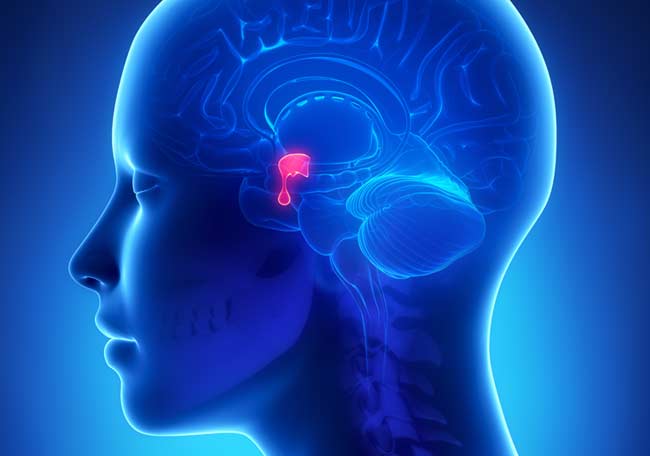
La acromegalia es una enfermedad lentamente progresiva que resulta del exceso de liberación de la hormona de crecimiento (GH) y, en consecuencia, del factor de crecimiento símil insulina I (IGF1).
En la mayoría de los casos es inducida por un tumor hipofisario secretor de GH y, más raramente, por la hiperplasia hipofisaria o la secreción ectópica de GH o la liberación de la hormona liberadora de GH (GHRH).
Tanto el gigantismo como la acromegalia son trastornos raros, causados por el exceso de secreción de GH e IGF1, pero, el gigantismo se produce cuando el exceso de GH provoca el crecimiento lineal antes del final de la pubertad y el cierre de las epífisis, mientras que la acromegalia ocurre cuando el exceso de GH se presenta tras el cierre epifisario.
Durante las últimas dos décadas, el mayor conocimiento de la etiología molecular y la genética del gigantismo hipofisario y la acromegalia ha permitido identificar varias causas genéticas, incluyendo las neoplasias endocrinas múltiples (MEN) tipos 1 y 4, el síndrome de McCune–Albright, el complejo de Carey y el adenoma hipofisario familiar aislado. La exposición prolongada al exceso hormonal induce la desfiguración somática progresiva, y a una amplia gama de manifestaciones sistémicas.
|
Signos y síntomas principales En el momento del diagnóstico, los pacientes suelen presentar crecimiento excesivo de las extremidades, como el crecimiento exagerado de las manos y los pies; la cara, incluido el prognatismo y la hipertrofia de los tejidos blandos. Otros posibles síntomas son: hiperhidrosis, bocio, artrosis, síndrome del túnel carpiano, fatiga, pólipos colónicos, apnea del sueño, trastornos reproductivos y metabólicos y, enfermedades cardiovasculares, siendo las más comunes la hipertrofia cardíaca, la hipertensión y las arritmias, aunque en raras ocasiones puede haber insuficiencia cardíaca congestiva. |
El perfeccionamiento de los procedimientos quirúrgicos, el desarrollo de nuevas técnicas de radioterapia y la disponibilidad de nuevas terapias médicas han dado lugar a un cambio considerable en el enfoque del tratamiento y el manejo de la acromegalia.
Por otra parte, en un pequeño subgrupo de pacientes jóvenes con acromegalia se ha Identificado una mutación de la línea germinal en la codificación del gen que codifica la proteína que interactúa con el receptor de hidrocarburos de arilo (AIP) y, en pacientes con síndrome de acrogigantismo pediátrico ligado al cromosoma X (XLAG), siendo uno de los principales descubrimientos en la acromegalia.
Sin embargo, a pesar del mayor conocimiento de la enfermedad, del perfeccionamiento de las herramientas diagnósticas y las nuevas terapias médicas, en un número importante de pacientes la enfermedad no puede ser controlada, incluso cuando se utilizan todos los enfoques terapéuticos disponibles, mientras que los costos económicos, la mortalidad y la morbilidad siguen siendo elevados y la calidad de vida sigue siendo baja.
| Epidemiología |
> Prevalencia
Antes del año 2000, la prevalencia global era de <7 casos/100,000 individuos. Sin embargo, en los últimos 5 años, el estudios de acromegalia de poblaciones de Islandia y Malta reportaron una prevalencia de >13 casos/100.000 individuos mientras que en Suecia, España y Dinamarca se reportó una prevalencia más baja (3,6–3,9 casos/100.000 individuos): Los autores atribuyen estas diferencias a un sesgo de selección que pudo ocasionar una subestimación de la prevalencia.
No se halló diferente prevalencia entre ambos sexos. La mayor prevalencia en estudios recientes puede estar vinculada a mayor rigurosidad metodológica para el enfoque diagnóstico. También el diagnóstico en estudios de población recientes puede haber mejorado por contar con grandes bases de datos médicas locales, o deberse a una mayor supervivencia, debido al mejoramiento de las técnicas quirúrgicas, el seguimiento postquirúrgico y el tratamiento médico.
> Incidencia
Los autores mencionan varias causas que pudieron haber contribuido a una mayor tasa de diagnóstico: disponibilidad de criterios diagnósticos universalmente aceptados después del año 2000; advenimiento de medios e información sociales y divulgación por páginas web; incremento verdadero de la incidencia de la enfermedad por efecto ambiental, como los cambios vinculados a la intensa contaminación (hipótesis poco investigada). La edad media al hacer el diagnóstico es 40-50 años.
El lapso desde la aparición de los síntomas hasta el diagnóstico ahora es menor (estimado promedio ≤5 años), aunque en algunos casos los intervalos son mucho más largos (hasta 25 años). Esta estimación se basa principalmente en el recuerdo del paciente y no en los registros médicos.
Como la duración de la enfermedad activa es la principal determinante de gravedad de la mayoría de las complicaciones de la acromegalia, incluyendo el mayor volumen del tumor al momento del diagnóstico, estos datos enfatizan la importancia de la educación superior y mayor conciencia de la enfermedad entre los clínicos y los pacientes.
Más del 95% de los pacientes con acromegalia tienen un adenoma secretor de GH esporádico
|
Causas de acromegalia La acromegalia es una enfermedad lentamente progresiva que resulta del aumento de la liberación de hormona del crecimiento (GH) y, en consecuencia, del factor de crecimiento símil insulina I (IGF1). El exceso de liberación de GH es inducido en la mayoría de los casos por un cáncer hipofisario secretor de GH y, más raramente, por la hiperplasia hipofisaria o la secreción ectópica de hormona liberadora de GH (GHRH). La acromegalia iatrogénica puede ocurrir con la sobredosis o el reemplazo inadecuado de GH. En raras ocasiones, la acromegalia se asocia con síndromes genéticos, incluyendo la neoplasia endocrina múltiple tipo 1, el síndrome de McCune-Albright, acromegalia familiar y complejo de Carney. |
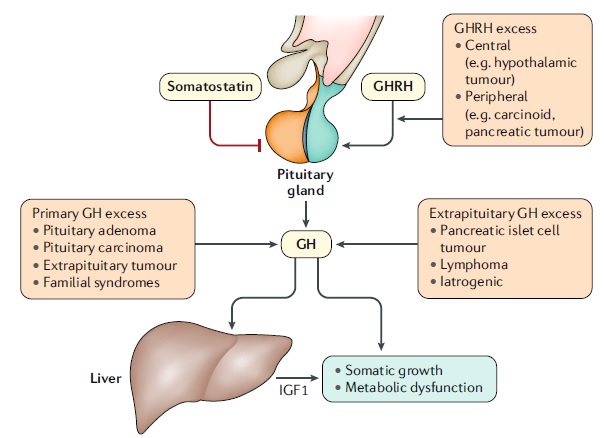
Causas de la acromegalia. La acromegalia es una enfermedad lentamente progresiva que resulta de una mayor liberación de la hormona del crecimiento (GH) y, en consecuencia, del factor de crecimiento tipo insulina I (IGF1). El exceso de liberación de GH es inducido en la mayoría de los casos por un tumor hipofisario secretor de GH y más raramente como resultado de hiperplasia hipofisaria o GH ectópica o secreción de hormona liberadora de GH (GHRH). La acromegalia iatrogénica puede ocurrir con una sobredosis o un reemplazo inadecuado de GH. En raras ocasiones, la acromegalia se asocia con síndromes genéticos, que incluyen neoplasia endocrina múltiple tipo 1, síndrome de McCune-Albright, acromegalia familiar y complejo de Carney.
> Prevalencia en poblaciones especiales.
Para obtener información adicional sobre su prevalencia epidemiológica se han realizado estudios en individuos con síntomas que generalmente se asocian con acromegalia.
Por ejemplo en pacientes con apnea del sueño, llegando a la conclusión de que el cribado de acromegalia en los individuos con apnea del sueño no está indicado, a menos que las características clínicas clásicas estén presentes. Se han publicado casos (48/100.000) ocasionales de acromegalia en pacientes con diabetes mellitus tipo 2.
| Mecanismos y fisiopatología |
> Acromegalia esporádica
Más del 95% de los pacientes con acromegalia tienen un adenoma secretor de GH esporádico que surge de células somatotropas (una célula hipofisaria que secreta GH) o de células de secreción mixta de GH y prolactina, en la hipófisis anterior. En raras ocasiones, la acromegalia proviene de un tumor familiar o de la producción ectópica de GH o GHRH.
Los adenomas secretores de GH se desarrollan como consecuencia de la proliferación desregulada de las células somatotropas altamente diferenciadas que expresan una producción excesiva de GH y, como resultado, de la mayor síntesis y secreción de GH por las células somatotropas. Estos adenomas son invariablemente benignos y no producen metástasis, incluso si son localmente invasivos, pero pueden crecer agresivamente con invasión local y se clasifican según la morfología celular, la expresión del producto génico, la intensidad del granulado intracelular de GH y la invasividad.
Los adenomas tipo 1 son más pequeños, densamente granulados, se desarrollan sobre todo en los pacientes mayores y se asocian con un grado relativamente leve de la enfermedad y, por lo tanto, en su mayoría son los que evolucionan más favorablemente.
Por el contrario, los adenomas tipo 3 son poco granulados, más grandes, más invasivos y se presentan predominantemente en los pacientes más jóvenes. En general, son más resistentes al tratamiento que los adenomas tipo 1 y 2 y tienen comorbilidades adversas. Los adenomas tipo 2 tienen fenotipos intermedios.
La patogénesis de los tumores esporádicos secretores de GH sigue siendo poco conocida, aunque se han observado anomalías en el factor de crecimiento o en la expresión del receptor del factor de crecimiento, desregulación del ciclo celular y de la transducción de señales, alteración de la expresión de genes del ciclo celular y, pérdida de la expresión del gen supresor tumoral.
> Desregulación de la señal de transducción
La interrupción de la señalización de las células tumorales somatotropas incluye la activación de las mutaciones somáticas en el gen GNAS1, que codifica a la subunidad α de la proteína G ligada al nucleótido guanina, que aparecen hasta en el 40% de los adenomas secretores de GH. Estas mutaciones también están presentes en pacientes con el síndrome de McCune-Albright.
La señalización de la somatostatina hipotalámica mediante receptores de superficie de las células somatotropas suprime la producción de GH y la mutación GNAS1, lo que también confiere una respuesta preferencial a los ligandos de los receptores de somatostatina, los cuales son inhibidores farmacológicos de la GH.
La GHRH hipotalámica es un factor mitogénico que induce la producción de cAMP, lo que conduce a una proliferación somatotrofa, además de una mayor secreción de GH, mientras que la reducción de la somatostatina hipotalámica reduce la hipersecreción de GH.
Otro objetivo terapéutico en los tumores somatotróficos podría ser el traductor de señales y activador de transcripción 3 (STAT3), que es otra molécula de señalización que ha sido implicada en la hipersecreción de GH por las células somatotropas. Los tumores secretores de GH, expresan más STAT3, lo que provoca mayor síntesis de GH.
Por otra parte, la abundancia de STAT3 se correlaciona con el grado de hipersecreción de GH mientras que la inhibición de la actividad de STAT3 bloquea el crecimiento de los autoinjertos de tumores somatotróficos e inhibe la secreción de GH por las células cultivas derivadas de tumores somatotróficos humanos.
Como la GH también induce la fosforilación de STAT3 y la translocación de las células somatotróficas, el mecanismo subyacente en la hipersecreción de GH en los adenomas somatotróficos podría ser la retroalimentación autocrina o paracrina positiva para inducir STAT3.
Estudios recientes sugieren la existencia de una respuesta aberrante de las células somatotropas al polipéptido insulinotrópico dependiente de glucosa o a la existencia de un exceso de expresión del receptor del polipéptido insulinotrópico dependiente de glucosa en las células somatotropas, que podría explicar el aumento paradójico de la GH en un subgrupo de pacientes con acromegalia después de la prueba de tolerancia a la glucosa oral, contrarrestando la actividad del inhibidor hipotalámico, inducida por la glucosa.
> Interrupción del ciclo celular
Además de los defectos de señalización, las células secretoras de GH de los tumores hipofisarios suelen caracterizarse por aneuploidía, daño del ADN y alteración del ciclo celular, incluida la detención prematura del ciclo celular.
Por ejemplo, el exceso de expresión del gen transformador de proteína 1 en el tumor hipofisario, el índice de securina de mamíferos que asegura la fidelidad de la separación cromosómica en los tumores secretores de GH, resulta en la interrupción del ciclo celular. Los niveles excesivos de este gen en los adenomas se deben a defectos de la sumoilación de la proteína y se correlacionan con la invasividad tumoral.
En general, las interrupciones del ciclo celular y las restricciones de la proliferación celular, incluyendo la sobreexpresión de inhibidores de la quinasa dependientes de ciclina en particular, la p21 intranuclear conducen a la senescencia celular que actúa como tampón contra la transformación maligna de las células somatotropas. Así, el equilibrio entre las perturbaciones y la inhibición de la proliferación celular que promueven determina si un tumor secretor de GH se torna invasivo.
> Estabilidad genómica
Un estudio de asociación genómica de 128 adenomas secretores de GH identificó 3 loci de susceptibilidad (2 en el cromosoma 10 y 1 en el cromosoma 13) que se asocian con adenomas hipofisarios esporádicos. También se hallaron variaciones en el número de copias.
Consistente con defectos del ciclo celular o de la señalización, la secuenciación del genoma completo y el análisis del número de copias somáticas no detectaron mutaciones oncogénicas clásicas en los adenomas de células somatotropas.
Por otra parte, el perfil genómico de los tumores secretores de GH mostró una alteración heterogénea en el número de copias, coincidente con un estado de inestabilidad genómica. El 45% de un subgrupo de tumores que también contenían mutaciones del gen GNAS1 se observó alteración genómica y aneuploidía.
> Expresión alterada de GHRH o GH
La secreción ectópica de GHRH se produce principalmente a partir de tumores carcinoides de origen pancreático o pulmonar y de gangliocitomas hipotalámicos. El exceso de acción de GHRH puede provocar la hiperplasia o el agrandamiento de la hipófisis y, si los niveles circulantes de GHRH son elevados, surge la indicación de imágenes abdominales o torácicas.
Aunque es extremadamente raro, la producción ectópica de GH puede ocurrir a partir de adenomas del tracto faríngeo o de tumores extrahipofisarios (tumores pancreáticos, linfoma).
> Causas genéticas
En los tumores somatotrofos de grupos con acromegalia familiar y algunas formas de gigantismo, el análisis genómico ha identificado nuevas mutaciones en la línea germinal y mutaciones somáticas que perturban las vías intracelulares.
Por ejemplo, el acrogigantismo ligado al síndrome X (que no es familiar) es un síndrome de gigantismo de inicio muy temprano que se caracteriza por la rápida aceleración del crecimiento a partir de la edad media de 1 año y se asocia con un adenoma hipofisario diferente o con hipersecreción de GH asociada a hiperplasia hipofisaria.
La acromegalia hereditaria es rara y puede estar asociada con el síndrome de neoplasia endocrina múltiple tipo 1 (MEN1) y el complejo de Carney, o puede ocurrir como adenoma hipofisario aislado.
La acromegalia familiar con inicio de la hipersecreción de GH a una edad más temprana, predominantemente debida a un macroadenoma, se asocia con mutaciones en la línea germinal de AIP. En raras ocasiones, estas mutaciones están asociadas a prolactinomas.
Las mutaciones AIP están presentes hasta en el 30% de los pacientes con acromegalia familiar. En <5% de los pacientes con acromegalia esporádica se ha detectado una baja penetrancia de las mutaciones AIP, con predisposición autosómica dominante.
Los polimorfismos AIP son heterogéneos y, cuando están presentes, las mutaciones en AIP no parecen conferir características clínicas particulares en los pacientes con acromegalia esporádica,. Se requieren otros estudio para determinar la importancia de estas mutaciones de AIP en los pacientes adultos con acromegalia esporádica.
| Diagnóstico, cribado y prevención |
> Signos y síntomas clínicos
Las manifestaciones más frecuentes de la acromegalia son la dismorfia facial y acral, el agrandamiento de manos y pies; dedos de manos y pies rollizos y engrosamiento del tejido blando.
Los pacientes tienen un aspecto característico cara rectangular, nariz agrandada y ensanchada, pómulos prominentes, frente abultada, labios engrosados y marcadas arrugas cutáneas. Tienen tendencia al prognatismo, ensanchamiento maxilar, separación de los dientes y maloclusión mandibular.
Las formas graves, crónicas, progresivas, se caracterizan por deformidades esqueléticas, que conducen a la cifosis dorsal y la distorsión de la caja torácica. Sin embargo, actualmente es raro hallar estos signos, debido al diagnóstico precoz. En los pacientes no diagnosticados puede ocurrir una transformación facial lenta, insidiosa, a lo largo de varios años.
Como resultado, cuando un individuo solicita atención médica (más comúnmente debido al crecimiento o hinchazón de las extremidades y deformación de la cara), a menudo es un médico no familiarizado con el paciente (médico general o endocrinólogo) que propone el diagnóstico.
Sin embargo, la mayoría de los pacientes (principalmente mujeres) se quejan de un retraso importante en el diagnóstico, a pesar de los síntomas evidentes y de haber realizado varias consultas médicas.
|
Cambios físicos • Prominencia de la frente |
|
Complicaciones metabólicas y endócrinas • Tolerancia a ka glucosa alterada |
|
Complicaciones gastrointestinales • Pólipos colónicos |
> Síntomas inespecíficos y comorbilidades
Además del agrandamiento de las extremidades y facial característico, la acromegalia se asocia con síntomas inespecíficos, como la cefalea (independientemente del tamaño del adenoma hipofisario, siendo ésta la segunda queja inicial que suele conducir al diagnóstico de acromegalia; astenia; hiperhidrosis, especialmente nocturna; acroparestesias (generalmente el síndrome del túnel carpiano) y, artralgias. En las mujeres, también son frecuentes los trastornos menstruales, una razón frecuente de consulta médica.
En el momento del diagnóstico, los pacientes pueden presentar comorbilidades que están relacionadas con los niveles excesivos de GH o del (IGF1), como diabetes o intolerancia a la glucosa, hipertensión, síndrome de apnea del sueño, miocardiopatía (principalmente hipertrofia ventricular izquierda) y bocio. Las artralgias, que tienen un origen mecánico, degenerativo y no inflamatorio, ocurren en el 30 al 70% de los pacientes.
Aunque pueden verse afectadas todas las articulaciones, las más susceptibles son las articulaciones grandes. La prevalencia estimada de la afectación espinal es ~40–50%. Puede haber dolor de espaldas, más frecuente a nivel lumbar. A veces, la claudicación intermitente bilateral puede indicar estenosis espinal lumbar. El dolor también puede estar relacionado con una mayor prevalencia de fracturas vertebrales, a pesar de la normalidad de la densidad mineral ósea.
El examen radiológico tiene características típicas, como la osificación de la superficies anterior y lateral de los cuerpos vertebrales, así como un aspecto bicóncavo y festoneado de los mismos. El síndrome del túnel carpiano sintomático y la neuropatía del nervio cubital en el túnel son frecuentes y lo más probable es que implique el edema del nervio mediano más que la compresión extrínseca, que puede ser fácilmente evaluada por ecografía.
El 20 al 50% de los pacientes sufre hipertensión arterial
Muchos presentan miocardiopatía específica sin afectación coronaria (actualmente, la coronariopatía está presente solo en una minoría de pacientes), hipertensión, diabetes y trastornos valvulares. La afectación cardíaca es inicialmente asintomática, y suele consistir en hipertrofia miocárdica. Si los trastornos cardíacos progresan se puede presentar insuficiencia cardíaca congestiva, aunque hoy en día estas complicaciones son mucho menos frecuentes.
- El exceso de GH provoca resistencia a la insulina en el hígado o en la periferia, dando lugar a hiperinsulinemia.
- La prevalencia de diabetes (20–56%) e intolerancia a la glucosa (16–46%) es bastante elevada y depende de la serie de casos.
- Siempre que la menor sensibilidad a la insulina esté compensada por el aumento de la secreción de insulina por las células β pancreáticas, la tolerancia a la glucosa permanece normal.
Sin embargo, la secreción de insulina alterada conduce al deterioro de la tolerancia a la glucosa, seguida que la aparición de diabetes. La acromegalia se asocia con una disminución de la masa grasa, tanto visceral como subcutánea, el aumento de la masa grasa intermuscular (que puede contribuir a la resistencia a la insulina) y la masa magra corporal.
La apnea del sueño afecta al 60–80% de los pacientes con acromegalia en el momento del diagnóstico y es más frecuente en los hombres. Más comúnmente, la apnea del sueño se investiga en presencia de ronquidos (informado por el 78% de los pacientes con acromegalia) y en aquellos con somnolencia diurna (51%) o fatiga y cefalea matutinas (16%).
Esta apnea suele ser obstructiva, aunque un tercio de los pacientes tiene apnea central. La apnea obstructiva está vinculada a los cambios anatómicos que resultan del crecimiento maxilar y mandibular, el engrosamiento de los tejidos blandos (especialmente paladar y úvula) y los cambios en los ángulos de los diferentes segmentos óseos, que hacen más colapsables las paredes posteriores y laterales de la hipofaringe. La hipertrofia de la lengua y las glándulas submaxilares también tiene un papel en la apnea obstructiva.
Estudios prospectivos han hallado que hasta el 45% de los pacientes con acromegalia tienen pólipos colónicos y, en el 24% de ellos son adenomatosos, pudiendo surgir en cualquier parte del colon.
| Diagnóstico bioquímico de la acromegalia |
Cuando se sospecha acromegalia en base a la clínica y la presencia de síntomas y se hallan concentraciones elevadas de IGF1 que no son suprimidos durante el test de tolerancia a la glucosa oral, el diagnóstico deberá confirmarse bioquímicamente.
De hecho, en los individuos sanos, la hiperglucemia suprime la secreción hipofisaria de GH y, por lo tanto, los niveles séricos de GH disminuyen. Aunque el mecanismo de esta reducción no es del todo conocido, la explicación más plausible parece ser el aumento de la somatostatina hipotalámica mediado por la glucosa.
Cuando un adenoma hipofisario secreta GH de forma autónoma y en exceso, esta regulación fisiológica se pierde y los niveles de GH ya no son suprimidos por la glucosa oral.
> Medición de los niveles séricos del IGF1
La prueba diagnóstica bioquímica de primera línea es la determinación de los niveles de IGF1 y es la recomendada para los pacientes con manifestaciones clínicas de acromegalia típica.
De hecho, la medición del IGF1 es más simple que la medición de la GH porque solo requiere una muestra de sangre de cualquier momento del día.
En pacientes sin manifestaciones típicas de acromegalia pero con afecciones asociadas, incluyendo apnea del sueño, diabetes mellitus tipo 2, artritis debilitante, síndrome del túnel carpiano, hiperhidrosis e hipertensión, o que tengan un tumor hipofisario, también se recomienda la determinación del IGF1.
Debido a su importancia clínica en el diagnóstico y seguimiento de la acromegalia, lo autores enfatizan el valor de algunos puntos metodológicos en cuanto a la medición del IGF1.
Se destaca que se hallan concentraciones séricas de IGF1 por encima de la media en el embarazo normal, la pubertad y el período pospuberal, mientras que los niveles por debajo de la media se observan en la diabetes no controlada o la insuficiencia renal. En consecuencia, estos escenarios pueden dificultar el diagnóstico de acromegalia mediante el análisis del IGF1.
> Medición de los niveles de GH
La medición de los niveles de GH es considerada el diagnóstico bioquímico de segunda línea, ya que para hacer el diagnóstico una muestra no suele ser suficiente.
El nivel basal de GH sérica (matinal o al azar)está elevado en la acromegalia. Sin embargo, también se pueden encontrar niveles elevados de GH en individuos sanos debido a la naturaleza episódica de la secreción fisiológica de GH, lo que resulta en niveles de GH que oscilan entre indetectables (la mayoría de las veces) y máximos, pudiendo alcanzar los 30 μg/l.
De hecho, la secreción de GH por la hipófisis está sujeta a la doble regulación de la somatostatina hipotalámica y la GHRH. Cuando predomina la somatostatina (la mayoría de las veces), los niveles de GH son muy bajos, mientras que cuando predomina la GHRH, se observan niveles pico de GH (aproximadamente una docena de picos/día, principalmente durante el sueño). Por lo tanto, la guía clínica de la Endocrine Society recomienda no confiar en las mediciones de los niveles de GH de muestras aleatorias para hacer el diagnóstico de acromegalia.
Por el contrario, en pacientes con niveles séricos elevados o no concluyentes de IGF1, se recomienda confirmar el diagnóstico cuando no se produce la supresión de los niveles de GH (hasta <1 μg/l) después de la hiperglucemia confirmada durante una prueba de tolerancia a la glucosa oral.
Este punto de corte de GH, 1 μg/l, probablemente debería reducirse a ≤0,3 μg/l porque, con el uso generalizado de la quimioluminiscencia sensible o ensayos fluorométricos con límites de detección muy bajos (0,10–0,30 μg/l), algunos pacientes con signos clínicos claros de acromegalia y niveles elevados del IGF1 podrían tener niveles de GH suprimidos (<1 μg/l durante la prueba de tolerancia a la glucosa oral) debido a un leve exceso de secreción de la GH.
Sin embargo, acotan los autores, es probable que sea poco realista proponer un punto de corte de GH para esa prueba, ya que los niveles de GH después de la supresión de la glucosa son altamente dependientes del ensayo que se utiliza para medir los niveles de GH.
Sin embargo, los niveles de GH basales y posteriores en la prueba de tolerancia a la glucosa están claramente elevados en la mayoría de los pacientes con acromegalia, y el diagnóstico bioquímico de la enfermedad suele ser sencillo hasta en el 30% de los pacientes, mientras que los niveles de GH aumentan paradójicamente en respuesta a la glucosa oral.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.