|
Resumen • La evaluación de los pacientes con hipertensión incluye la medición de la presión arterial (PA), la evaluación del riesgo de ECV aterosclerótica, la evidencia de daño de órganos blanco y la detección de las causas secundarias de hipertensión y la presencia de comorbilidades. • Los cambios en el estilo de vida, entre ellos las modificaciones de la alimentación y el aumento de la actividad física, son eficaces para disminuir la PA y prevenir la hipertensión y sus secuelas de ECV. • El tratamiento farmacológico es muy eficaz, siendo los medicamentos de primera línea los inhibidores de la enzima convertidora de angiotensina, los bloqueantes del receptor de angiotensina II, los bloqueantes dihidropiridínicos de los canales de calcio y los diuréticos tiacídicos. |
| Introducción |
El 90–95% de los pacientes hipertensos tienen hipertensión arterial (HTA) esencial o primaria heterogénea con etiología genética-ambiental multifactorial. El antecedente familiar de HTA es frecuente y oscila entre el 35 y el 50%, según los estudios.
Se identificaron alrededor de 120 locus de polimorfismo genético relacionado con la HTA. Estos hallazgos están adquiriendo importancia con el desarrollo de la farmacogenómica. Cuando hay un factor determinante de HTA, como aldosteronismo primario, feocromocitoma o estenosis de la arteria renal, se habla de HTA secundaria.
La HTA es el factor de riesgo prevenible más frecuente de enfermedad cardiovascular (ECV), (incluidos la enfermedad coronaria, la insuficiencia cardíaca, el accidente cerebrovascular, el infarto de miocardio, la enfermedad vascular periférica y la fibrilación auricular), de nefropatía crónica y de deterioro cognitivo.
También es la mayor causa de mortalidad y de discapacidad en todo el mundo. La prevención y el tratamiento de la HTA son clave para disminuir la carga de la enfermedad y favorecer la longevidad en la población de todo el mundo.
Al tratar la HTA es más importante considerar el riesgo pronosticado de ECV aterosclerótica que los valores de la presión, porque las personas con riesgo alto de ECV, son las que más se benefician con el tratamiento antihipertensivo.
| Epidemiología |
En las sociedades preindustriales, los valores de la PA cambiaban poco con la edad y eran en promedio alrededor de 115/75 mm Hg, valor que probablemente representa la PA normal (o ideal). No obstante, en la mayoría de las sociedades contemporáneas, los valores de la PA aumentan con la edad.
Este dato se podría explicar porque la edad indica la probabilidad y la duración de la exposición a los numerosos factores ambientales que aumentan gradualmente la PA con el tiempo, como el consumo excesivo de sodio, el insuficiente consumo alimentario de potasio, el sobrepeso y la obesidad, el consumo de alcohol y la inactividad física.
Se calcula que en el mundo 874 millones de adultos tienen PA sistólica ≥ 140 mm Hg, o sea que uno de cada 4 adultos es hipertenso. Entre 1990 y 2015, se produjo un aumento del 43% en el número de años de vida saludable perdidos por no tener PA óptima y es la causa de más de 9 millones de muertes.
> Riesgo de ECV
Los estudios de observación prospectivos demostraron una relación fuerte y positiva entre el aumento de la PA y el riesgo de ECV, especialmente para el aumento de la PA sistólica en los adultos. Esta relación similar en ambos sexos y en todas las edades y para todas las manifestaciones importantes de ECV. Además es independiente de otros factores de riesgo de ECV. Los episodios de ECV en un individuo con HTA, tienden a manifestarse alrededor de cinco años antes que en las personas con PA normal.
En personas de 40–69 años, el aumento de 20 mm Hg en la PA sistólica o de 10 mm Hg en la diastólica, más que duplica el riesgo de mortalidad por accidente cerebrovascular o enfermedad coronaria. El riesgo absoluto es mucho mayor en las personas de 80–89 años.
| Mecanismos y fisiopatología |
> Regulación de la PA
El mantenimiento de la PA a niveles fisiológicos implica una red compleja de diversos elementos que incluyen el sistema renina angiotensina-aldosterona (SRAA), los péptidos natriuréticos, el endotelio, el sistema nervioso simpático (SNS) y el sistema inmunitario.
La disfunción de alguno de estos componentes puede aumentar directa o indirectamente los valores de la PA, produciendo a lo largo del tiempo el daño de órganos blanco, como la hipertrofia ventricular izquierda y la enfermedad renal crónica (ERC).
Los mecanismos fisiopatológicos en la HTA primaria son complejos, involucran a numerosos genes y se relacionan con los antecedentes familiares. Esta predisposición genética, junto con factores ambientales como la ingesta excesiva de sodio, el sueño de mala calidad o la apnea del sueño, el exceso de alcohol y el estrés, contribuyen al desarrollo de la HTA. Por último, el aumento de la PA se relaciona con el envejecimiento debido a la rigidez progresiva de las arterias. Entre los factores inmunitarios se incluyen infecciones o enfermedades como la artritis reumatoide.
> Regulación de la homeostasis del sodio
El sodio en un regulador esencial de la volemia: La alta concentración plasmática de sodio promueve la retención de líquidos aumentando la volemia y la PA. El organismo reacciona ante el aumento de sodio con mecanismos compensadores para mantener los valores de la PA.
Estos mecanismos incluyen la reducción de la resistencia vascular renal y periférica y el aumento de producción del vasodilatador óxido nítrico (ON) por el endotelio. Una respuesta inadecuada de ON se debe a disfunción endotelial debida a factores genéticos o ambientales.
La disfunción endotelial es un factor de riesgo para el desarrollo de sensibilidad a la sal y la consiguiente hipertensión. La sensibilidad a la sal se detecta por el aumento de ≥ 10 mmHg de la PA dentro tras pocas horas de la ingestión de ≥ 5 gramos de sodio.
Los individuos con sensibilidad al sodio y disfunción endotelial tienen aumento del factor de crecimiento transformante b (TGFβ por las siglas del inglés), que aumenta el riesgo de fibrosis y estrés oxidativo. También se afecta la microbiota intestinal, que a su vez contribuye al aumento de sensibilidad a la sal.
> Sistema renina angiotensina aldosterona
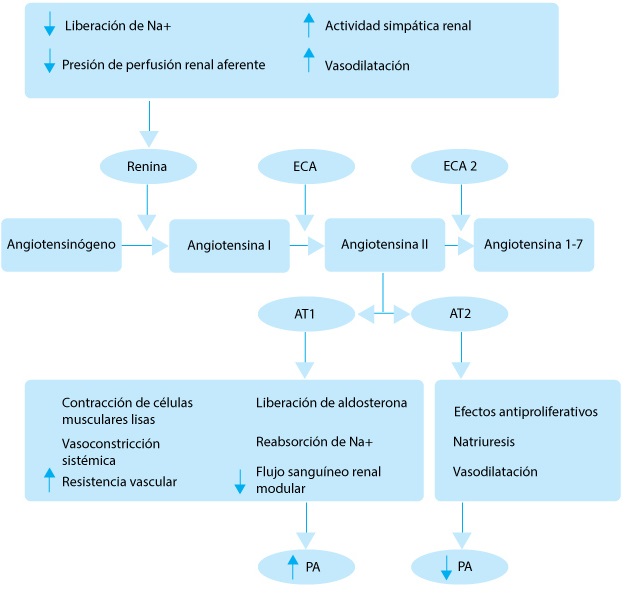
Este sistema produce múltiples efectos que contribuyen al aumento de la PA. La figura siguiente muestra el mecanismo de acción.
|
Figura. ECA: enzima convertidora de angiotensina. |
El SRAA es esencial para la regulación de la PA, ya que interviene en la retención de sodio, la presión de natriuresis, es decir el mecanismo mediante el cual el aumento de la presión de perfusión renal, (el gradiente entre la presión renal arterial y venosa), generan disminución de la reabsorción de sodio y aumento de su excreción, vasoconstricción, disfunción endotelial y daño vascular que desempeñan un papel importante en la hipertensión.
El SRAA se encuentra en diversos tejidos, pero principalmente en el riñón. La renina y su precursor, la prorenina, se sintetizan en las células yuxtaglomerulares del riñón. Es liberada en respuesta a varios estímulos y su principal función es transformar la molécula de angiotensinógeno en angiotensina I.
La enzima convertidora de angiotensina (ECA) la transforma en angiotensina II, cuya función es aumentar la reabsorción del sodio activando la función de la enzima Na+/K+-ATPasa y la síntesis de aldosterona, que es liberada por las glándulas suprarrenales. La angiotensina II produce disfunción endotelial y acción proinflamatoria al aumentar el estrés oxidativo, conduciendo a daño renal, vascular y cardíaco.
La enzima convertidora de angiotensina II (ECA II) es un importante regulador en la patogénesis de la HTA y del daño renal y cardiovascular porque metaboliza la angiotensina II a angiotensina (1–7). Esta proteína induce vasodilatación sistémica y regional, diuresis, natriuresis y tiene efectos antiproliferativos sobre las células musculares lisas, los miocitos cardíacos y los fibroblastos.
También ejerce acción protectora renal mediada por proto-oncogenes y vías de señales como las proteínacinasas (MAPKs), PI3K–AKT, NADPH oxidasa, TGFβ1, el factor de crecimiento epidérmico (EGF) y el factor factor-κB (NF-κB).
La aldosterona se une al receptor mineralocorticoide y estimula la reabsorción de sodio renal en el túbulo colector. También activa la proliferación del músculo liso, el depósito de matriz extracelular, el remodelado vascular, la fibrosis y el estrés oxidativo.
> Péptidos natriuréticos
La deficiencia de péptidos natriuréticos favorece la hipertensión
El péptido natriurético auricular (PNA) y el péptido natriurético cerebral (PNC) tienen importantes propiedades natriuréticas y vasodilatadoras que permiten el mantenimiento del equilibrio de sodio y la PA durante la carga de sodio.
Cuando se administra una carga de sodio, ela estiramiento auricular y ventricular produce la liberación de PNA y PNC, respectivamente, lo que conduce a la vasodilatación sistémica y la disminución del volumen plasmático (debido a los desplazamientos de líquidos desde el compartimiento intravascular al compartimiento intersticial) que a su vez disminuye la PA. Los péptidos natriuréticos aumentan la filtración glomerular e inhiben la reabsorción renal de sodio.
La deficiencia de péptidos natriuréticos favorece la hipertensión. La corina (también conocida como enzima convertidora del péptido natriurético) es una serina proteasa que se expresa sobre todo en el corazón y convierte a los precursores del PNA y PNC, el pro PNA y pro PNC a sus formas activas.
|
> Endotelio
El endotelio es un regulador importante del tono vascular y un contribuyente importante de la sensibilidad a la sal a través del ON. El ON es liberado continuamente por las células endoteliales en respuesta a la fuerza de cizallamiento inducido por el flujo, que conduce a la relajación del músculo liso vascular a través de la activación de la guanilato ciclasa y la generación de GMP cíclico intracelular.
La interrupción de la producción de ON mediante la inhibición de la ON sintasa endotelial (eNOS) causa hipertensión. Estudios para evaluar la actividad del ON demostraron disminución de la producción de ON en pacientes con hipertensión en relación con controles normotensos.
Las células endoteliales también segregan otras sustancias vasorreguladoras, entre ellas vasodilatadores, como la prostaciclina y los factores hiperpolarizantes derivados del endotelio, y vasoconstrictores, como la endotelina 1 (ET1), la angiotensina II generada localmente y los prostanoides tromboxano A2 y prostaglandina A2. El equilibrio entre estos factores, junto con el ON y la ET1, determina el efecto final del endotelio sobre el tono vascular.
La disfunción endotelial tiene un papel transcendental en la patogénesis de la HTA. Los descendientes normotensos de padres con hipertensión a menudo tienen alterada la vasodilatación dependiente del endotelio, lo que implica un componente genético en el desarrollo de la disfunción endotelial.
| La disfunción endotelial en el marco de la hipertensión crónica se relaciona con la combinación de lesión inducida por la presión y aumento del estrés oxidativo. |
La disminución de la biodisponibilidad del ON es el factor principal que vincula el estrés oxidativo con la disfunción endotelial y la hipertensión. La angiotensina II, junto con otros factores, como la distensión vascular cíclica que se produce por los cambios de la PA, el ET1, el ácido úrico, la inflamación sistémica, la noradrenalina, los ácidos grasos libres y el tabaquismo, aumenta la actividad de la NADPH oxidasa y es esencial para la generación de estrés oxidativo en la hipertensión.
> Sistema nervioso simpático
Los barorreceptores, mecanorreceptores que registran los cambios de presión en el sistema circulatorio, tienen diversas ubicaciones en el árbol arterial, siendo el seno carotídeo un lugar clave. El seno carotídeo se encuentra en la base de la carótida interna y cuando la arteria es tensionada por el aumento de la PA, envía señales al cerebro para que reduzca el flujo simpático de los impulsos nerviosos y por ende la PA.
El sistema nervioso simpático se encuentra más activado en las personas con HTA, en los obesos y en quienes padecen insuficiencia renal avanzada; también está más activado en los hombres que en las mujeres y en los jóvenes que en los ancianos.
La hiperactividad del sistema simpático es importante para la generación y el mantenimiento de la hipertensión.
> Inflamación y sistema inmunitario
La inflamación es importante en la génesis de la hipertensión y el daño de los órganos blanco. La inflamación se asocia con el aumento de ls permeabilidad vascular y la liberación de potentes mediadores, como las especies reactivas del oxígeno, el ON, las citocinas y las metaloproteinasas.
La citocinas intervienen en la formación de la neoíntima (una capa nueva o engrosada de íntima arterial); disminuyen así el diámetro de la luz de los vasos de resistencia (pequeñas arterias y arteriolas muy inervadas por los nervios autonómicos y los vasos que participan en la regulación de la PA) y promueven la fibrosis vascular; conducen así al aumento de la resistencia y la rigidez vascular.
Las citocinas también afectan la función tubular renal al aumentar la síntesis local de angiotensinógeno y angiotensina II, así como favorecer la retención de sodio y volumen en la hipertensión. Las metaloproteinasas de la matriz estimulan la degradación de la matriz extracelular, permitiendo la infiltración de células inmunitarias a través de la pared del vaso al intersticio de los órganos afectados, promoviendo la apoptosis y aumentando la síntesis de colágeno y la deposición de la matriz, dañando los órganos blanco.
Mientras que los datos en animales son claros sobre la relación entre inflamación e hipertensión, los datos en los seres humanos son escasos.
Además, los fármacos que tratan la inflamación, como los AINE y la ciclosporina, aumentan la PA en las personas con hipertensión, lo que destaca la naturaleza compleja de la relación entre inflamación e hipertensión.
Tanto la respuesta inmune como la adaptativa participan en la generación de las especies reactivas del oxígeno y en los cambios inflamatorios de los riñones, los vasos sanguíneos y el cerebro en la HTA.
| Diagnóstico, pesquisa y prevención |
> Diagnóstico y pesquisa
La hipertensión primaria habitualmente es asintomática; por eso se debe tomar la PA regularmente a todos los adultos. La medición y el registro precisos de la PA son esenciales para clasificar el nivel de la PA, verificar el riesgo de ECV relacionada con la PA y orientar el tratamiento.
Desde 2010, existen cada vez más métodos nuevos para medir la PA fuera del consultorio a fin de orientar el diagnóstico y el tratamiento de la HTA. Entre estos, el control domiciliario de la PA (CDPA) y el control ambulatorio de la PA (CAPA).
El CDPA es la medición de la PA a intervalos regulares en el domicilio u otro lugar fuera del ámbito médico. El CAPA es la medición y el registro de la PA a intervalos regulares (habitualmente cada 20–30 minutos), durante 24 horas y mientras el paciente realiza sus actividades diarias. De esta manera se identificaron distintos fenotipos de PA, como la HTA de bata blanca o hipertensión clínica aislada y la HTA ambulatoria enmascarada o aislada.
La HTA de bata blanca se caracteriza por el aumento de la PA en el consultorio, pero el CDPA y el CAPA normales. En cambio la HTA enmascarada se caracteriza por valores normales en el consultorio, pero aumento de la presión fuera del consultorio (CDPA Y CAPA).
> Diagnóstico. Además de la determinación de la PA, es necesario evaluar el riesgo de ECV, la posibilidad de daño de órgano blanco, las enfermedades concomitantes y descartar los signos de HTA secundaria.
Una pequeña proporción de pacientes tienen una causa de HTA potencialmente reversible y el diagnóstico correcto podría conducir a la cura o a una mejora considerable de la PA con reducción del riesgo de ECV.
Por consiguiente, es apropiado efectuar una pesquisa sencilla para la hipertensión secundaria en todos los pacientes, basada sobre la anamnesis, el examen físico, los estudios complementarios habituales. (Véase cuadro) La HTA secundaria también se tendrá en cuenta en los casos de aumento brusco de la PA, escasa respuesta a los antihipertensivos, o daño intenso de órganos blanco. En la mujer es importante el antecedente de hipertensión durante el embarazo.
| Exámenes complementarios para el diagnóstico de hipertensión |
| Pruebas habituales en sangre |
|
• Hemoglobina y hematocrito |
| Otras pruebas basadas sobre la anamnesis, el examen físico y las pruebas anteriores |
|
• Hemoglobina A1c |
*El CAPA es el método preferido para medir la PA fuera del consultorio, para confirmar la hipertensión y para diagnosticar la hipertensión enmascarada.
Para medir la PA el paciente debe estar sentado tranquilo durante los cinco minutos previos y el manguito debe estar al nivel del corazón. El promedio de 2–3 determinaciones de la PA obtenidas en 2–3 ocasiones distintas proporciona una base precisa para la estimación de la PA. La PA se debe registrar en ambos brazos. En los ancianos es importante el registro de la PA en posición sentada y de pie para descartar hipotensión ortostática.
Se deben auscultar ambas arterias carótidas, las renales y el corazón. La detección de soplos será seguida de ecografía carotídea y renal y ecocardiograma.
El manguito debe ser de tamaño apropiado, especialmente debido al número creciente de pacientes con obesidad.
> Pesquisa
A pesar de la evidencia de que la hipertensión es un factor de riesgo importante y tratable de ECV, estudios de todo el mundo indican que una gran proporción de personas con HTA no están al tanto de la misma o bien no están tratados adecuadamente.
| La PA se debe registrar en toda persona que llega al consultorio aunque lo haga por motivos ajenos al aparato circulatorio, porque la HTA cursa con escasa o ninguna sintomatología. |
> Prevención
Cambios de estilo de vida. La intervención más eficaz es el descenso de peso, la disminución del consumo de sodio y el aumento del consumo de potasio, junto con el aumento de la actividad física y la reducción del exceso de alcohol.
Se recomienda seguir la dieta DASH (Dietary Approaches to Stop Hypertension). Estudios sugieren que el descenso de la PA diastólica de solo 2 mm Hg, reduce el 17% el riesgo de hipertensión arterial, el 14% el de accidente cerebrovascular y el 6% el riesgo de enfermedad coronaria.
> Tratamiento farmacológico. El estudio multicéntrico brasilero PREVENT demostró que la asociación del diurético clortalidona con el ahorrador de potasio amilorida fue eficaz para reducir la PA y la masa ventricular izquierda.
El tratamiento farmacológico en dosis bajas se debe limitar a los pacientes con alto riesgo de sufrir HTA a pesar de los esfuerzos para bajar la PA mediante intervenciones no farmacológicas.
| Tratamiento |
|
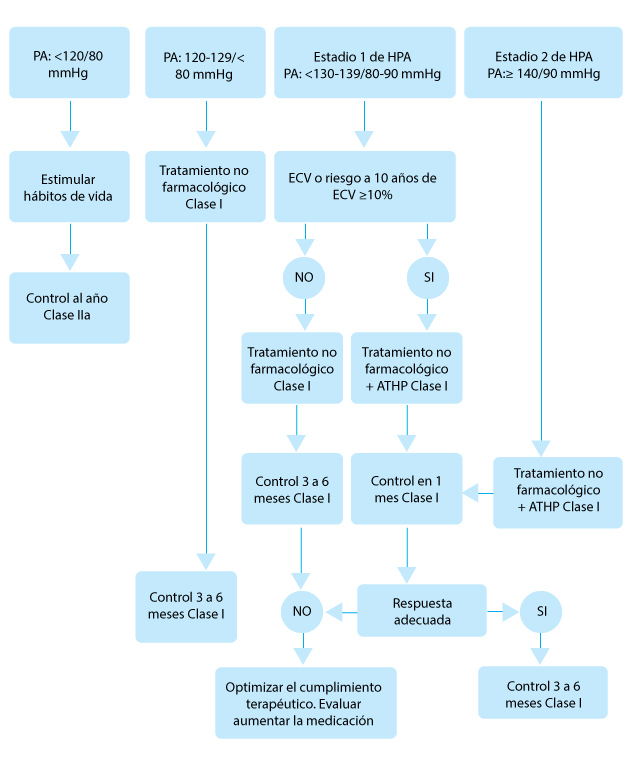
Algoritmo para el tratamiento de la hipertensión. HTA: hipertensión arterial; ATHP: antihipertensivo. |
> Tratamiento de la HTA, umbrales y objetivos
Hasta 2015, la mayoría de las guías recomendaban como deseada una PA <140/90 mm Hg para la mayoría de los pacientes y <150/90 mm Hg para los pacientes ancianos. Después de la publicación de los resultados del estudio Systolic Blood Pressure Intervention Trial (SPRINT), se comenzaron a debatir los valores deseados de la PA sistólica.
SPRINT fue un estudio aleatorizado, abierto, controlado, con 9361 participantes sin diabetes mellitus, pero con aumento del riesgo de ECV. Se aleatorizó a los participantes a un objetivo estándar de PA <140 mm Hg o a un objetivo intensivo de PA sistólica <120 mm Hg.
El tratamiento intensivo logró una reducción significativamente mayor (25%) del criterio principal de valoración (primera aparición de infarto de miocardio, síndrome coronario agudo o insuficiencia cardíaca o muerte por causas cardiovasculares) en relación con el tratamiento estándar. Es así que las nuevas guías publicadas después de SPRINT en general tienen metas más intensivas, al menos para los pacientes de alto riesgo.
El riesgo global de ECV del paciente y sus comorbilidades se deben considerar al determinar la necesidad de tratamiento farmacológico antihipertensivo.
La guía de 2017 de US ACC/AHA para la prevención, detección, evaluación y tratamiento de la HTA en adultos recomienda emplear medicación antihipertensiva en pacientes con ECV preexistente y en aquellos sin ECV pero con un riesgo estimado a 10 años de ECV aterosclerótica ≥10% a niveles de PA ≥130/80 mm Hg. En pacientes sin ECV y con de ECV aterosclerótica a 10 años <10%, los antihipertensivos se deben iniciar ante una PA ≥140/90 mm Hg.
> Tratamiento no farmacológico
Los cambios en el estilo de vida se recomiendan para todos los pacientes con hipertensión. Las intervenciones más eficaces son las mismas que las empleadas para prevenir la HTA. Ciertos enfoques dietéticos pueden disminuir la PA sistólica en personas con hipertensión.
Por ejemplo, reducir la ingesta de sodio (idealmente a <2,3 g por día o a <1,5 g por día en los pacientes más sensibles a los efectos del sodio sobre la PA, pero la reducción de por lo menos 1,0 g por día es deseable) puede bajar la PA sistólica en 2–4 mmHg. Una disminución similar cabeesperar si se aumenta la ingesta de potasio a 3,5–5,0 g por día.
~ Reducción del consumo de sal. Las necesidades normales de sal son de 5 g/día, pero en la mayoría de los países se duplica y supera esa cifra. Las guías de la European Society of Hypertension/ European Society of Cardiology (ESH/ESC) recomiendan 5–6 g de sal por día, mientras que las de la American Heart Association son aún más estrictas: 2,3 g/día.
Estudios controlados como el DASH, mostraron que la reducción en la ingesta de sodio previene y mejora la HTA, e incluso reduce la necesidad de administrar antihipertensivos.
Más del 75% de la sal de la alimentación proviene de los alimentos procesados, pero solo tres países: Japón, Finlandia y el Reino Unido lograron reducir el consumo de sal en la población.
~ Aumento del consumo de potasio. El consumo de potasio es de 4,7 g/día y cifras superiores no aumentan el riesgo porque se excreta rápidamente en las personas con función renal normal. El efecto del potasio en la reducción de la PA depende de una baja ingesta de sal, o sea que existe una relación inversa entre el consumo de ambos oligoelementos para reducir eficazmente la PA. Por lo tanto es aconsejable aumentar el consumo de potasio (alimentación rica en frutas y verduras que contengan este elemento) y reducir el consumo de sodio.
~ Consumo moderado de alcohol. Mantener el consumo de alcohol ≤ 2 dos vasos diarios para los hombres y ≤1 vaso diario para las mujeres puede contribuir al descenso de la PA de 2-4 mm Hg.
~ Actividad física. El ejercicio físico regular impacta más en la reducción de la PA en los hipertensos que en los normotensos. Se recomiendan sesiones de 40-60 minutos tres o más veces por semana, con lo que se logran reducciones de 11/5 mm Hg. Tres estudios aleatorizados controlados mostraron que el ejercicio isométrico (entrenamiento en fuerza) produjo un descenso de la PA similar al del ejercicio aeróbico.
~ Descenso de peso. Las personas hipertensas que también son obesas necesitan más medicación antihipertensiva y tienen más posibilidades de ser resistentes a la medicación que las de peso normal. De todas maneras el descenso de peso produce una reducción modesta de la PA.
> Fármacos antihipertensivos
El tratamiento se comienza con antihipertensivos de primera línea como monoterapia o bien con terapia combinada en pacientes con valores altos de PA. Los fármacos de primera línea son: los inhibidores de la ECA, los bloqueantes de los receptores II de angiotensina (sartanes), los bloqueantes de los canales de calcio y los diuréticos tiacídicos.
Los beta bloqueantes están también indicados en pacientes con insuficiencia cardíaca y fracción de eyección ventricular izquierda reducida y en los que sufrieron un infarto de miocardio. En la embarazada con HTA están indicados la α-metildopa y el labetalol y no se recomiendan los antihipertensivos que actúan sobre el SRAA.
Los tratamientos combinados se indican en pacientes que no responden a dosis adecuadas de monoterapia. Los inhibidores de la ECA o los bloqueantes de los receptores II de angiotensina se pueden combinar con diuréticos tiacídicos y con bloqueantes cálcicos en doble o triple asociación.
Los inhibidores de la ECA no se deben combinar con los bloqueantes de los receptores II de angiotensina, porque el beneficio de reducción de la PA es escaso y aumenta el riesgo de insuficiencia renal y de hiperpotasiemia con el riesgo de arritmias cardíacas.
Los inhibidores del SRAA se pueden combinar con los beta bloqueantes en pacientes con insuficiencia cardíaca y fracción de eyección ventricular izquierda reducida y en los que sufrieron un infarto de miocardio.
~ Inhibidores de la ECA y bloqueadores del receptor II de angiotensina. Entre los fármacos que inhiben los componentes del SRAA, los inhibidores de la ECA y los bloqueadores del receptor II de angiotensina se consideran de primera línea para la HTA.
Ambos fármacos son de eficacia comparable, además mejoran el metabolismo de la glucosa y son ideales en pacientes jóvenes y con enfermedades que los predisponen a sufrir diabetes tipo 2, incluidas la obesidad y el síndrome metabólico. Son bien tolerados, pero pueden reducir la función renal, producir hiperpotasiemia, tos y ocasionalmente angioedema.
El riesgo de angioedema es una complicación grave que puede ocurrir cuando estos fármacos se administran junto con inhibidores de la dipeptidil peptidasa 4, utilizada para la diabetes (sitagliptina, vildagliptina, saxagliptina y linagliptina). Se prefieren los inhibidores de la ECA que se pueden dar en una sola toma diaria.
~ Bloqueantes dihidropiridínicos de los canales de calcio. Estos fármacos producen vasodilatación al bloquear los canales de calcio tipo L de las células musculares lisas. Son eficaces y existe una larga experiencia con su empleo. Tienen la ventaja de que se los puede combinar con todos los demás antihipertensivos de primera línea. Su efecto adverso principal es el edema periférico debido a vasodilatación arterial periférica. También pueden producir constipación, especialmente en ancianos. Generan interacciones con fármacos que son metabolizados por el citocromo P450 3A4.
~ Diuréticos tiacídicos y diuréticos tipo tiacidas. Los fármacos de este tipo, como la hidroclorotiacida, inhiben los cotransportadores de sodio y cloro en los túbulos renales favoreciendo la natriuresis. A lo largo de los años las dosis de estos diuréticos se han ido reduciendo para mejorar el riesgo-beneficio. Pueden agravar el metabolismo de la glucosa y aumentar el riesgo de diabetes.
Entre los efectos adversos se encuentran la hipopotasiemia y la hiponatremia. La primera puede inducir arritmias cardíacas y debilidad muscular, la segunda, confusión, convulsiones y coma. Estos riesgos se reducen cuando se los diuréticos se combinan con potasio o con agentes ahorradores de potasio, como los inhibidores de la ECA y los bloqueadores de los receptores de angiotensina II.
~ Beta bloqueantes. Los beta bloqueantes reducen la PA, disminuyendo el gasto cardíaco, la frecuencia cardíaca, la liberación de renina y la actividad del sistema nervioso simpático. Están indicados en los pacientes que tuvieron infarto de miocardio o insuficiencia cardíaca con baja fracción de eyección ventricular izquierda. En ausencia de estas morbilidades son inferiores a los otros antihipertensivos.
Los nuevos beta bloqueantes nebivolol y carvedilol tienen menos efectos negativos sobre el metabolismo de la glucosa y el peso corporal. Los beta bloqueantes pueden producir obstrucción bronquial en pacientes con asma y no se los debe combinar con verapamilo.
~ Nuevos antihipertensivos. La combinación de antihipertensivos que actúan sobre el SRAA con fármacos indicados para otras patologías podría ser útil para la HTA, como la asociación con inhibidores de neprilisina (para la insuficiencia cardíaca), moduladores de la guanilil ciclasa (para la hipertensión pulmonar) y el cotransportador 2 de sodio-glucosa (para la diabetes). Otros fármacos, como los antagonistas de los receptores de mineralocorticoides, los inhibidores de la aldosterona sintasa, y los agonistas del receptor de péptidos natriuréticos se hallan en etapas preclínicas.
| Tratamiento de la hipertensión resistente al tratamiento |
La HTA resistente al tratamiento se diagnostica cuando la PA en el consultorio es > 140/90 mm Hg a pesar del tratamiento con ≥ 3 antihipertensivos, incluyendo un diurético, en dosis correctas y se descartó la hipertensión secundaria.
La falta de cumplimiento terapéutico es una causa frecuente de hipertensión aparentemente resistente. En los E. E.U.U. se calcula que un 15,3% de pacientes tratados con antihipertensivos son resistentes al tratamiento. Agregar un cuarto o quinto fármaco al tratamiento podría lograr una respuesta satisfactoria en estos pacientes.
Estudios aleatorizados mostraron que como cuarta opción terapéutica la espironolactona, un antagonista del receptor de mineralocorticoides resultó ser la más eficaz. Cuando se indica espironolactona es necesario controlar los valores de potasio en plasma para evitar la hiperpotasiemia.
| Calidad de vida |
El tratamiento antihipertensivo puede producir efectos adversos que reducen la calidad de vida. Estudios de observación mostraron una relación directa entre la cantidad de antihipertensivos recetada y el empeoramiento de la calidad de vida relacionada con la salud. En este aspecto los inhibidores de la ECA son mejor tolerados que los beta bloqueantes y la metildopa.
En el estudio Treatment of Mild Hypertension Study (TOMHS), la combinación de cambios de estilo de vida con un antihipertensivo de cualquier tipo mejoró la calidad de vida más que los cambios del estilo de vida más placebo.
En las personas de edad avanzada con PA > 140 mm Hg, la reducción intensa de la PA a ≤ 120 mm Hg puede causar hipoperfusión cerebral, pero otros estudios no mostraron alteraciones de la calidad de vida. El estudio ACCORD solo mostró una reducción moderada, no significativa, de la función física, pero ningún síntoma de hipoperfusión cerebral, mientras que el estudio SPRINT no detectó diferencias en la calidad de vida con programas intensivos de reducción de la PA.
De todas maneras, el médico tratante debe buscar el equilibrio óptimo entre la reducción de la morbimortalidad por ECV y el aumento al máximo del bienestar de cada paciente.
| Perspectivas |
La tasa de HTA aumentará en los próximos años debido al crecimiento de la población mundial y al aumento de la expectativa de vida. Estas tendencias adversas serán compensadas por las mejoras en la prevención, la mayor conciencia de la enfermedad y el tratamiento de la misma.
El principal problema radica en que el paciente hipertenso no tiene conciencia de su enfermedad, porque la HTA se hace sintomática recién cuando hay daño de órganos blanco. Mejorar la conciencia de la hipertensión es esencial para mejorar la carga actual de la enfermedad.
La campaña promovida por la International Society of Hypertension, a través de la cual el Día Mundial de la hipertensión se extendió para convertirse en Mayo, el Mes de Medición (MMM) en 2017, podría contribuir mucho a mejorar las tasas de pesquisa de la HTA en todo el mundo. Por esta razón se deben hacer campañas públicas que estimulen el control periódico de la PA en los adultos y recomendaciones para reducir el consumo de sal en la alimentación.
En cuanto a los médicos, deben controlar mejor el tratamiento antihipertensivo indicado a sus pacientes y asegurarse que lo cumplan y que la respuesta sea adecuada. Todos los médicos aunque no sean cardiólogos y aunque sus pacientes acudan por razones no relacionadas con el aparato cardiovascular deben registrar la PA de cada paciente.
Resumen y comentario objetivo: Dr. Ricardo Ferreira