Los médicos y los determinantes sociales de la salud

|
Resumen
|
Conferencia pronunciada por el Dr. Michael Marmot en la Norwegian University of Science and Technology (NTNU) Trondheim, Noruega, Noviembre de 2016
Tras haber pasado toda mi vida profesional diciendo que la salud está determinada no tanto por lo que los médicos hacen por los pacientes, sino por la organización social, fui nombrado presidente de la World Medical Association, para desempeñar la función de hablar con los médicos y en nombre de ellos. Dispuse que mi misión fuera incentivar la participación de los médicos en los determinantes sociales de la salud y la equidad en salud.
haber pasado toda mi vida profesional diciendo que la salud está determinada no tanto por lo que los médicos hacen por los pacientes, sino por la organización social, fui nombrado presidente de la World Medical Association, para desempeñar la función de hablar con los médicos y en nombre de ellos. Dispuse que mi misión fuera incentivar la participación de los médicos en los determinantes sociales de la salud y la equidad en salud.
La primera línea de mi libro The Health Gap es: “¿Por qué tratar a los pacientes y hacerlos volver después a las mismas condiciones que los enfermaron?" Es necesario que tratemos a los enfermos, pero debemos dedicarnos a los problemas que enferman a la gente.
| El gradiente social en salud |
La figura 1 es de la revisión Marmot sobre las desigualdades en salud en Inglaterra. El gráfico superior muestra la esperanza de vida. Cada punto representa un barrio de Inglaterra, clasificado por grados de riqueza y de carencia. Hay un gradiente social notable.
Estamos acostumbrados a pensar que los pobres tienen mala salud. ¿Pero por qué las personas cerca de la parte superior tienen peor salud que las de la cima? ¿Por qué las personas de la parte media tienen peor salud que las de la parte superior? El gradiente social se mantiene desde la parte más alta hasta la más baja de la sociedad.
El gráfico inferior es la esperanza de vida sin discapacidad y el gradiente es más empinado. Los más ricos pasan menos años con discapacidad. Los más carenciados tienen vidas más cortas y pasan más años de esa vida más corta con discapacidad.
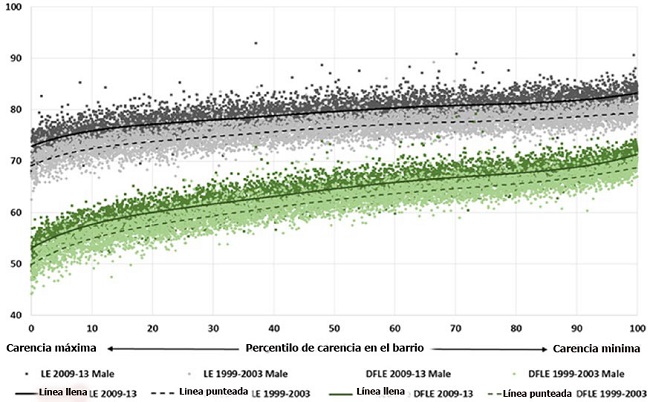
Figura 1. Esperanza de vida (LE por las siglas del inglés) y esperanza de vida sin discapacidad (DFLE por las siglas del inglés ) al nacer, hombres según carencia en el barrio, Inglaterra 1999–2003 y 2009–2103. Datos obtenidos del Office for National Statistics
Ambos gráficos muestran que aunque la salud mejoró durante los 10 años, de 1999–2003 a 2009–2013, la inclinación del gradiente no cambió. La desigualdad en la salud no disminuyó.
Debemos estudiar el gradiente social, no solo la pobreza y la salud. Estudiar el gradiente social significa encarar la desigualdad en toda la sociedad. El gradiente en salud es un recordatorio insistente de que nos debe interesar a todos, ya que nos afecta a todos los que estamos por debajo de la cima.
En un interesante trabajo, publicado en 2015, Case y Deaton compararon los E.E.U.U. con otros países y mostraron que la mortalidad por todas las causas en las dos décadas desde 1990, para hombres y mujeres de 45–54 años está en descenso en Francia, Alemania, RU, Canadá, Australia, Suecia y en los hispanoamericanos de E.E.U.U.
Pero en los estadounidenses blancos no hispanos, la mortalidad está en ascenso. Esta falta de mejoría de la salud no es solo de los pobres, sino que incluye a la persona promedio. Dicho esto, cuanto menos son los años de educación, más empinado el ascenso.
El gradiente se está volviendo más empínado. Este aumento de la mortalidad no se puede atribuir solo a la falta de acceso a la asistencia sanitaria. Las causas de muerte que más aumentaron fueron las intoxicaciones por drogas y alcohol, el suicidio y la enfermedad hepática crónica, en su mayor parte relacionada con el alcohol, y por último las muertes violentas. Todas estas causas de muerte son de origen psicosocial.
| Las desigualdades en salud varían de un país a otro así como en el tiempo |
Así como todas las sociedades tienen desigualdades sociales; ¿no tendremos entonces siempre desigualdades en salud? Probablemente sí, pero su magnitud varía. El gradiente en salud también varía de una sociedad a la otra.
La figura 2 muestra la comparación de la esperanza de vida a los 25 años para hombres de diferentes países. La dirección de las diferencias fue similar entre las mujeres, pero la magnitud fue menor. Según la International Standard Classification of Education (ISCED) 0–2 es educación primaria y 5–6 es educación terciaria.
Suecia, Italia y Noruega tienen la mayor esperanza de vida a los 25 años, con una angosta brecha y un gradiente poco profundo – la diferencia en la esperanza de vida entre los que tienen educación primaria y aquellos con educación terciaria es relativamente pequeña.
Estonia, Hungría, Rumania, Bulgaria y Polonia (es decir. los ex países comunistas de Europa central) tienen menor promedio de esperanza de vida, con enormes brechas y un gradiente más escarpado. Otra manera de decir esto es que las diferencias en la esperanza de vida son mucho menores para quienes tienen educación universitaria.
La desventaja de ser de bajo nivel social aún se ve en países como Noruega, pero pero es mucho menor que en in Estonia, Hungría, o Rumania.
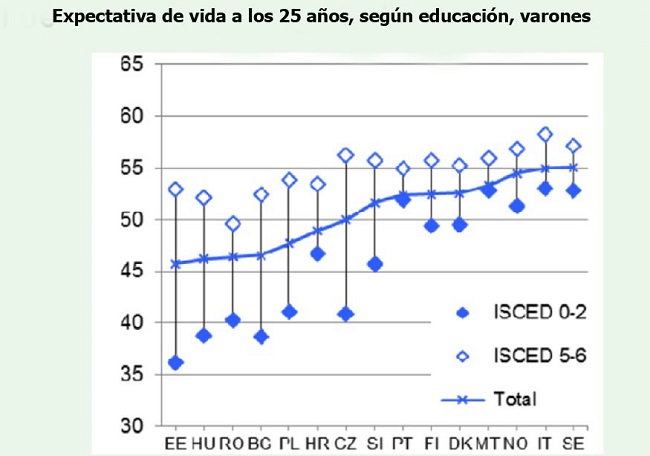
Figura 2. ISCED 0-2 es educación primaria; ISCED 5-6 es educación terciaria.
| Pasando a la acción: la conducta individual en la perspectiva social |
Para los médicos interesados en la prevención, el enfoque estándar es aconsejar a los pacientes que eviten las conductas de riesgo. Un listado típico incluiría consejos sobre tabaquismo, alimentación, alcohol, sexo seguro, protección contra la exposición solar, y quizás seguridad vial y aprovechamiento de las oportunidades para la pesquisa del cáncer.
El problema es que es poco probable que estos consejos generen un cambio de comportamiento. La información de este listado se conoce bien, pero debido a numerosas razones psicológicas y sociales, este método no es útil.
Para reconocer las limitaciones de esta lista, aquí va otra con los mejores consejos para la salud, compilados por David Gordon de la Universidad de Bristol
|
1. No sea pobre. Si lo es, trate de no serlo durante demasiado tiempo. 2. No viva en una zona carenciada, Si es así, múdese. 3. No sea discapacitado ni tenga un niño discapacitado. 4.. Evite tener un trabajo manual estresante y mal pago. 5. No viva en un lugar húmedo, de baja calidad o no sea un “sin techo”. 6. Sea capaz de costear las actividades sociales y las vacaciones anuales. 7. No sea una madre o padre soltera/o. 8. Reclame todos los beneficios a los que tiene derecho. 9. Esté en condiciones de poder tener un auto. 10. Emplee su educación para mejorar su posición socioeconómica. |
La ironía del segundo listado es útil porque es obvio que estas influencias sobre la salud están más allá del control de cada uno. Pero también lo están, en cierta medida, las conductas del primer listado. Lo cierto es que es necesario estudiar los determinantes sociales de la salud, ya que pueden ser determinantes de conductas, perjudicando mentes y cuerpos y afectando su salud.
En relación con los determinantes de las conductas – hablo de “las causas de las causas”. Sabemos que el tabaquismo es una importante causa de mala salud, pero incluso en países de bajos a medianos ingresos como India, cuanto mayor el nivel de riqueza, menor es el tabaquismo.
Aún en India hoy, se observa el gradiente social – a nivel social más bajo, mayor será el riesgo. Lo mismo ocurre con la obesidad en Europa: el gradiente social es más empinado en las mujeres que en los hombres, pero se lo observa en ambos sexos.
Si queremos resolver el problema de la obesidad, debemos resolver el problema de la desigualdad
Es preocupante que los gradientes sociales en obesidad ya sean evidentes en los primeros años de vida. Para la obesidad también hay un notable gradiente social: cuanto mayores las carencias mayor es la prevalencia de obesidad. Las tendencias a la obesidad en el tiempo varían según el nivel de carencia. En los menos carenciados la obesidad no aumentó entre 2006 y 2012–2013.
La obesidad infantil dejó de aumentar entre los niños de familias de altos ingresos. En cambio, en niños de las zonas más pobres la obesidad continúa en aumento. Como resultado, las desigualdades en la obesidad están en aumento.
Es probable que la obesidad infantil continúe como obesidad adulta. Si queremos resolver el problema de la obesidad, debemos resolver el problema de la desigualdad. Enfrentar las desigualdades exigirá un amplio conjunto de acciones sociales. Incluso si nos centramos solo en la comida, debemos reconocer que solo informar que la obesidad es mala para la salud será insuficiente.
Entre los numerosos factores que influyen sobre el gradiente social en la obesidad están la disponibilidad y el precio de los diferentes alimentos.
La evidencia muestra que la densidad de los locales de comidas rápidas sigue el gradiente social – cuanto más carenciada es la zona, mayor será la densidad de McDonalds, Burger King y otros similares. La oferta influye sobre el consumo. La demanda también se relaciona con el hecho de que la comida chatarra es una forma relativamente barata de comida rica en calorías.
El consumo de comidas chatarra indica otros problemas sociales. En Inglaterra, solo el 18% de las personas consumen una o más comidas en su mesa. Solo un tercio comen en su mesa una vez a la semana o más. Podemos imaginar que si no comen en su mesa, quizás estén consumiendo alimentos precocinados frente al televisor. Estas costumbres son muy preocupantes, ya que no comer en la mesa sugiere menor interacción familiar.
No solo el Reino Unido tiene un problema de obesidad. Las medidas de la cintura están aumentando en todas partes. El consumo de bebidas azucaradas puede ser un indicador de alimentación no saludable, además de ser causa de obesidad.
México es el mayor consumidor de Coca Cola en la actualidad alrededor de 675 vasos por persona por año; casi dos por día. No es fantasioso vincular el gran consumo de bebidas azucaradas con la obesidad descontrolada en México.
| Acción sobre los determinantes sociales de la salud |
Hay seis esferas de recomendaciones sobre lo que podemos hacer:
•• asegurar a cada niño el mejor comienzo en la vida;
•• educación y aprendizaje durante toda la vida;
•• empleo y buenas condiciones de trabajo;
•• todos deberían tener el ingreso mínimo necesario para una vida saludable;
•• lugares saludables y sostenibles para vivir y trabajar;
•• enfoque preventivo hacia el origen de las causas
Todo eso exige actuar fuera del sector salud. Mi tema en esta conferencia es lograr la participación y el compromiso de los médicos.
| Lograr la participación y el compromiso de los médicos |
Necesitamos políticas basadas en la evidencia y se las debe presentar con espíritu de justicia social
Presidí la comisión sobre Determinantes sociales de la salud. En el informe Closing the gap in a generation, decíamos que la injusticia social está matando a gran escala. Cuando asumí la presidencia de la World Medical Association, mi desafío fue formar médicos dispuestos a obtener equidad en salud actuando sobre los determinantes sociales de la salud.
Mis dos mensajes en un mundo de políticas posfácticas fueron que necesitamos políticas basadas en la evidencia y que se las debe presentar con espíritu de justicia social.
Para respaldar esta misión, fijé tres propósitos para mi año como presidente: obtener una declaración sobre los determinantes sociales de la salud, tener asociaciones médicas nacionales y una red de médicos trabajando en el tema; y capacitación.
| Declaración de Oslo y médicos para la equidad en salud |
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.
 Hablar del gradiente social en salud implica que las acciones para mejorar la salud y reducir las desigualdades deben tener lugar a nivel social.
Hablar del gradiente social en salud implica que las acciones para mejorar la salud y reducir las desigualdades deben tener lugar a nivel social.