Introducción
El problema de los trastornos funcionales no es la falta de teorías o datos. El problema es que aunque cada teoría puede explicar alguno de los datos, ninguna puede explicarlos a todos.
La historia de la ciencia muestra que los cambios de paradigma se producen cuando ninguna de las teorías existentes puede proporcionar una explicación coherente de los datos existentes (Kuhn, 1970) y esto es lo que sucede con los trastornos funcionales.
Las teorías se basan en suposiciones metateóricas no probadas (Kuhn, 1970). El cambio de paradigma se produce cuando se cambian estas suposiciones metateóricas.
Este trabajo presenta un cambio de paradigma para comprender los trastornos funcionales y una teoría para explicar dos de ellos, el síndrome de fatiga crónica y el síndrome de fibromialgia.
¿Qué son los trastornos funcionales?
La medicina occidental moderna se basa sobre el concepto de enfermedad. Las enfermedades se definen por una fisiopatología singular específica de cada una de ellas.
Así como un problema mecánico en un automóvil ocurre en una parte específica, cada enfermedad corresponde a un tipo particular de fallas en el cuerpo. Cuando los pacientes consultan con síntomas, el médico diagnostica una enfermedad y la trata corrigiendo la falla biológica que está causando los síntomas.
Esa es la teoría. En la realidad, algunos pacientes consultarán con síntomas que no se pueden explicar por una fisiopatología específica. Estos pacientes tienen síntomas médicamente inexplicados (SMI) y reciben etiquetas diagnósticas basadas sobre los síntomas y no sobre la fisiopatología.
Estas etiquetas diagnósticas que se aplican a conjuntos de SMI se denominan trastornos funcionales. Es decir que los trastornos funcionales son conjuntos de síntomas que no se pueden explicar con la teoría de la medicina tradicional, a saber, una fisiopatología específica.
Los trastornos funcionales más frecuentes son el síndrome del colon irritable (gastralgia inexplicada con constipación o diarrea o distensión), el síndrome de fibromialgia (dolor inexplicado) y el síndrome de fatiga crónica con prevalencia de alrededor del 10%, 2,5% y 0,2% respectivamente (Jones et al., 2015; Sperber et al., 2016; Nacul et al., 2011).
Hay otros trastornos funcionales mucho menos frecuentes, entre ellos las convulsiones no epilépticas y la ceguera funcional (el paciente es funcionalmente ciego, pero la corteza visual recibe señales visuales). Es necesario señalar que los trastornos funcionales no son raros ni carecen de importancia.
Una de las características de los trastornos funcionales que los distingue de las enfermedades es que hay gran comorbilidad entre ellos. En cambio esto no sucede entre las enfermedades.
Si una persona sufre un trastorno funcional, es muy probable que sufra por lo menos algunos de los síntomas de otros trastornos funcionales. El síndrome de fatiga crónica (SFC) y el síndrome de fibromialgia (SFM) son trastornos polisintomáticos.
Aunque el SFC se define en términos de fatiga y el SFM en términos de dolor, estos síntomas nunca son aislados. La sintomatología de los trastornos funcionales hizo que varios autores se preguntaran si estos son en verdad separados (Wessely, Nimnuan, & Sharpe, 1999).
El consenso producido por investigaciones empíricas es que los trastornos funcionales se deben considerar trastornos de un espectro, ya que se mezclan entre ellos en lugar de ser diferentes, como las enfermedades (Kanaan, Lepine, & Wessely, 2007; Lacourt, Houtveen, & van Doornen, 2013).
El problema de los trastornos funcionales
Los problemas son dos, uno práctico y el otro teórico. El problema práctico es que la recuperación es muy escasa. Algunos pacientes con SFM se recuperan, algunos se deterioran, pero la población en general no mejora (Walitt et al., 2011). Incluso los tratamientos recomendados para el SFC, como la terapia cognitiva conductual son poco eficaces (White et al., 2011).
El problema teórico es que los trastornos funcionales se pueden explicar por uno de los paradigmas existentes: el biológico y el psicológico, pero ninguno de ellos puede por sí solo explica todos los datos. Dentro del paradigma biológico hay teorías que explican el SFC y el SFM como alteraciones endocrinológicas, inmunológicas y neurovegetativas que se asocian con síntomas de fatiga y dolor, respectivamente (Cleare, 2003; Freeman & Komaroff, 1997; Staud, 2015).
Sin embargo, estas alteraciones no son uniformes en todos los pacientes, se comparten con enfermedades y con otros trastornos funcionales.
En suma, no hay evidencia de fisiopatología específica, de modo que los trastornos funcionales siguen clasificados como tales en lugar de como enfermedades. Además, los tratamientos biológicos para el SMF y el SFC son poco eficaces (Fitzcharles et al., 2013).
Las teorías producidas a través del paradigma psicológico explican las alteraciones psicológicas del SFM y el SFC. Estas teorías psicológicas, que tienen la etiqueta general de somatización son dominantes y se basan sobre la premisa de que el malestar psicológico causa psicopatología (es decir, un tipo dualista de teoría donde la mente enferma al cuerpo) o que la consciencia de estar enfermo causa inactividad que conduce a la mala salud (es decir, un tipo de teoría inducida por la conducta). Estas teorías psicológicas son rechazadas por numerosos pacientes y esto puede llevar a gran conflicto entre pacientes y profesionales (Stone, Wojcik, Durrance, & Carson, 2002).
Perspectivas interaccionistas y reduccionismo
La opinión clínica y una inspección detallada de los datos muestran que en los trastornos funcionales participan factores psicológicos y biológicos. Cuando Engel (1989) acuñó el término interacción biopsicosocial no fue para proponer una nueva comprensión teórica de la enfermedad, sino para señalar la ventaja de actuar simultáneamente sobre las necesidades biológicas y psicológicas del paciente.
Así, aunque el interaccionismo biopsicosocial existe como un concepto aceptado, se lo representa teóricamente como la combinación de teorías biológicas y psicológicas, más que como un tipo separado de teoría.
La posición metateórica actual se puede representar como dos tipos de paradigma: el biológico y el psicológico, que representan diferentes niveles de explicación (Bem & de Jong, 2013).
La justificación para el nivel psicológico se basa en la afirmación (y la evidencia) de que los fenómenos psicológicos son propiedades emergentes de un complejo sistema biológico, por lo que no se pueden explicar solo como biológicos.
Existe consenso en que el motivo por el que la psicología no se puede reducir a biología es porque el cerebro tiene la estructura de un sistema de red y son las causas múltiples, simultáneas a través de conexiones masivas las que crean las propiedades emergentes que se describen en las teorías psicológicas.
El estudio de la complejidad y la inteligencia artificial muestra que los sistemas de red tienen una cantidad de propiedades especiales, entre ellas la propiedad de autoorganizarse. La autoorganización significa la capacidad de aprender de manera de adaptarse mejor al ambiente (Ellis & Humphries, 1999).
Investigaciones, antes llamadas psicología fisiológica y psicofisiología y actualmente conocidas como neurociencia y psiconeuroinmunología, muestran la existencia de asociaciones entre sucesos psicológicos y fisiológicos. Por ejemplo, el aumento de las citocinas proinflamatorias se asocia con fatiga y depresión (Kemeny, 2009).
No obstante, aunque hay asociaciones, estas son estadísticas y serían necesarias asociaciones uno a uno o lógicas si el reduccionismo fuera posible. Por ejemplo, no hay una sola citocina proinflamatoria asociada con fatiga y otra con depresión, sino que hay una tendencia general al aumento de estas citocinas en personas deprimidas o fatigadas- o que están experimentando infección o trastornos autoinmunes. Así, aunque los niveles biológico y psicológico muestran asociaciones, no hay correspondencia uno a uno entre sucesos biológicos y psicológicos específicos.

Un nuevo paradigma: El nivel intermedio
En el nuevo paradigma, existe otro nivel teórico entre el biológico y el psicológico Este nivel intermedio, como el nivel psicológico, representa las propiedades emergentes de un sistema biológico, pero estas propiedades no son psicológicas en el sentido de que no están representadas en la consciencia o en las teorías psicológicas existentes.
Sin embargo, así como hay vínculos entre lo biológico y lo psicológico, hay vínculos estadísticos entre lo biológico y lo intermedio y entre los niveles psicológicos e intermedios (Bem & de Jong, 2013).
¿Cuál es el propósito de este nivel?
Si los constructos teóricos en el nivel intermedio sirven solo para vincular aquellos a nivel biológico y psicológico, entonces los constructos del nivel intermedio son redundantes.
Siguiendo los argumentos del dilema del teórico (Hempel, 1958), los constructos teóricos que sirven solo para vincular observables o entre observables y otros constructos teóricos son útiles en términos de poder heurístico o explicativo. Los constructos teóricos son útiles solo si son heurísticos y hacen predicciones que no se pueden efectuar sin ellos (Hempel, 1958; Hyland, 1981).
La ventaja del nivel intermedio es que hace posible crear un mecanismo explicativo que vincula lo biológico y lo psicológico. En lugar de tener un vínculo directo entre sucesos biológicos y psicológicos, el nivel intermedio permite que este vínculo fluya a través de un mecanismo y este proporciona otro nivel más de teoría que tiene valor heurístico y explicativo más allá de los niveles psicológicos y biológicos.
De esta manera, en lugar de solo describir la asociación entre sucesos psicológicos y biológicos, el nivel intermedio es útil solo si permite explicar esos vínculos a través de un mecanismo que sucede en este nuevo nivel.
La propuesta del autor de este trabajo es que el nivel intermedio representaría las propiedades emergentes de un sistema de red biológica que incluye los sistemas nervioso, inmunitario y endocrino, así como la programación epigenética (Hyland, 2011).
Este sistema de redes, que no se limita al cerebro, incluye los mecanismos que ya se identificaron como posibles causas de los síntomas del SFC y el SFM, y en este aspecto la propuesta es similar al paradigma biológico existente. Sin embargo, al ser un sistema de redes, la combinación de estos mecanismos diferentes confiere otra propiedad, una propiedad emergente del sistema como un todo: la capacidad de adaptación.
Se sabe que los sistemas de redes tienen la capacidad de autoorganizarse o adaptarse. La autoorganización es una propiedad por la cual un sistema autorregulado puede aprender a volverse más eficaz. La autoorganización es un término empleado por los teóricos de las redes, pero los psicólogos lo conocen como aprendizaje.
La teoría de las redes de adaptación propone que el cuerpo es también capaz de aprender y que tiene algunas de las propiedades inteligentes normalmente asociadas con el cerebro y la cognición. Estas propiedades inteligentes del cuerpo—en lugar de solo el cerebro—necesitan el tipo de teoría concebida al nivel intermedio.
Además de ser un sistema de redes, hay otra diferencia más con el enfoque biológico existente del SFC y el SFM y es que la red de mecanismos generadores de síntomas es parte de una red más amplia de mecanismos. Esta red más amplia incluye aquellos mecanismos descritos bajo el título de psiconeuroinmunología (Kemeny, 2009).
Así, en lugar del concepto de que el impacto de la psicología en los trastornos funcionales se debe a la somatización—y por ende a una clase especial de trastorno psicológico—la función de los predictores psicológicos y las interrelaciones de los trastornos funcionales se conceptualiza dentro del marco psiconeurinmunológico. La psicología por lo tanto tiene la misma relación con los trastornos funcionales que con las enfermedades (Kemeny, 2009).
El paradigma de una red adaptativa es un agregado, no una alternativa, a otros paradigmas. Según la presente propuesta, existen mecanismos a nivel psicológico —la teoría psicológica. Existen mecanismos a nivel biológico—la teoría biológica.
Algunos de estos mecanismos biológicos y psicológicos se asocian, como los descritos en la psiconeuroinmunología y la somatización. Hay además otro tipo de mecanismo— las teorías a nivel intermedio. Las teorías a este nivel expresan algo que es diferente de la psicología o la biología o la conexión entre ellas.
El cuerpo como un sistema inteligente
La idea de que el cuerpo se adapta o aprende es una parte aceptada de la teoría existente. El sistema inmunitario del cuerpo aprende de la infección; la constitución de la sangre cambia gradualmente con las grandes alturas; los músculos se fortifican con el ejercicio y existen numerosas adaptaciones al estrés crónico (Kemeny, 2009).
Todos estos cambios son adaptaciones a tipos especiales de sucesos. Son adaptaciones sencillas a una sola causa. La presente teoría difiere de este tipo de adaptación al proponer que el aprendizaje implica un proceso más complejo o inteligente, (Hyland, 2002, 2011) con combinaciones de sucesos.
Hay sistemas de control tanto a nivel biológico como psicológico—este último asociado con conductas orientadas a objetivos o metas. Los cambios en los parámetros de los sistemas de control pueden incluir cambios en el criterio de referencia (el objetivo o punto de ajuste) y cambios en la ganancia (el factor de amplificación o variación de la intensidad de la respuesta dada una diferencia fija entre el criterio de referencia y el aporte externo).
La teoría se basa sobre la presunción de que los parámetros de los sistemas de control a nivel biológico y psicológico son controlados por un mecanismo integrador, adaptativo, que surge de las redes de mecanismos biológicos—es decir, son controlados por el nivel intermedio.
| La teoría propone que cuando el funcionamiento de un circuito de control se altera repetidamente por un aporte externo, la diferencia entre el criterio de referencia y el aporte tenderá a ser mayor que si esto no sucediera. El sistema de control por lo tanto “parece” estar funcionando mal. Este “mal control” es detectado por el sistema de control intermedio que entonces altera los parámetros del sistema de control. Estos parámetros alterados son responsables de los trastornos funcionales. |
Una teoría de redes adaptativas del SFC y el SFM
En la teoría de redes adaptativas existe un constructo teórico de señales de detención a nivel intermediario. Estas señales tienen causas y consecuencias. Las señales de detención son causadas por sucesos a nivel biológico o psicológico.
Entre los hechos biológicos que causan señales de detención encontramos la infección y el daño, que aumentan los mediadores biológicos como la sustancia P y las citocinas proinflamatorias.
Entre los sucesos psicológicos que causan señales de detención encontramos la frustración, el dolor y la repetición de conductas orientadas hacia un objetivo—que crea un efecto inhibitorio, originalmente descrito como inhibición reactiva (Zeaman & House, 1951).
La consecuencia de las señales de detención es que alteran la conducta, al crear síntomas a nivel psicológico, como fatiga, dolor, depresión y náuseas. La producción de señales de detención y sus síntomas consiguientes es adaptativa. El dolor evita que las personas se lastimen. La fatiga evita la sobreactividad.
La depresión inhibe la búsqueda de objetivos inalcanzables y las náuseas protegen contra los alimentos peligrosos. Estos síntomas son también adaptativos en relación a los aportes biológicos: la inactividad y el movimiento reducido aumentan al máximo la capacidad del organismo para regenerarse.
Además, las señales de detención crean cambios biológicos adaptativos a la situación de ese momento—por ej., la respuesta de lucha y huida. En suma, las señales de detención son los aportes a un sistema de control que inhibe la conducta.
El planteo de las señales de detención no añade nada en términos de poder explicativo. La asociación entre citocinas proinflamatorias con depresión y fatiga ya es conocida. De por sí, las señales de detención son redundantes (Hempel, 1958; Hyland, 1981). Su contribución teórica proviene de un mecanismo de control. Si los síntomas no logran alterar la conducta, el sistema de control también está fracasando y el cuerpo inteligente responde cambiando los parámetros del sistema de control.
En este sistema de control cambiado las señales de detención se convierten en un programa de detención donde las señales de detención se potencian constantemente.
En otras palabras, si la persona persiste con la misma conducta a pesar de las señales de detención, estas señales se potenciarán, de manera que los síntomas de fatiga y dolor se producirán aunque no haya un suceso biológico o psicológico que normalmente crearía estos síntomas.
La contribución del nivel teórico intermediario, por lo tanto, es que proporciona una explicación para la adaptación a un patrón de conducta especial: el cambio de la señal de detención al programa de detención
Existen tres motivos para que una persona no responda a las señales de detención.
- Uno es que tenga obligaciones sociales y familiares de modo que continúe la actividad a pesar de sentir fatiga y dolor, a fin de lograr un objetivo superior.
- El segundo es que la persona esté en una situación traumática donde no tiene otra opción que continuar con la conducta debido a las circunstancias o la acción de otros.
- El tercero es que la persona esté empeñada en una actividad tan interesante que no registre a nivel psicológico los síntomas de fatiga y dolor. Las señales de detención pueden aumentar sin que la persona sea consciente de ello porque los síntomas están suprimidos por actividades a nivel psicológico.
La consecuencia de cualquiera de los tres tipos muy diferentes de estilos de vida es que cada uno tiende a potenciar las señales de detención. Cada uno de estas clases de estilo de vida exigente potenciará los síntomas asociados con las señales de detención, es decir la fatiga y el dolor, pero también otros síntomas que inhiben la conducta y a menudo son comórbidos con el SFC y el SFM, entre ellos náuseas, mareos y depresión.
Según la presente hipótesis el SFC y el SFM ocurren cuando hay una clase especial de respuesta conductual a una situación: persistencia de la actividad actual orientada por un objetivo a pesar de circunstancias exigentes que dan señales de detención (Figura).
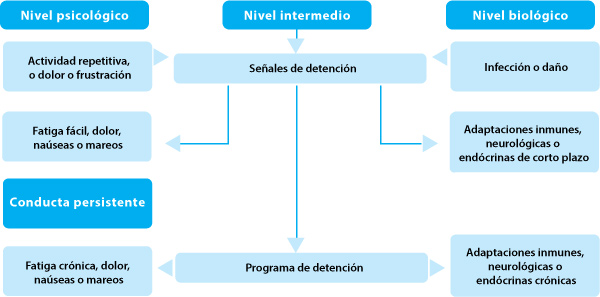
Figura. Desarrollo del programa de detención a partir de las señales de detención.
Para ser estables, es necesario que las redes se adapten lentamente al cambio (Ellis & Humphries, 1999). Si la persistencia de una conducta acompañada por señales de detención sucede en una sola ocasión, habrá escasa adaptación.
Pero si la persistencia de la conducta sucede regularmente con las señales de detención y este es un patrón característico de un estilo de vida, la teoría pronostica que las señales de detención se potenciarán gradualmente, llevando a los síntomas característicos del SFC y el SFM.
El desarrollo y la recuperación de la patología subyacente del SFC y el SFM son graduales. A veces el inicio del SFC es rápido y eso se puede explicar por el modelo teórico de catástrofe donde la supresión de las señales de detención a nivel psicológico a la larga colapsa.
| Es decir que donde los síntomas se suprimen, ya sea por otra actividad psicológica en el caso de la fatiga o por analgésicos en el caso del dolor, la potenciación de la señal de detención aumentará y a la larga superará los mecanismos inhibitorios causando el inicio repentino de los síntomas. Los efectos iatrogénicos de los analgésicos son conocidos (Munksgaard & Jensen, 2014). |
Una vez que aparecen el SFC y el SFM, los resultados a menudo son adversos. Algunos pacientes mejoran, otros siguen igual y algunos se deterioran (Walitt et al., 2011). La variabilidad se debe a los cambios en el estilo de vida desencadenados por la enfermedad. Los hábitos de vida que se caracterizan por actividades que no crean señales de detención conducirán a una recuperación gradual.
El estilo de vida en el que se producen continuamente señales de detención tenderá a perpetuar la potenciación de las señales de detención originando la perpetuación de la enfermedad o incluso el deterioro del paciente.
El sistema quizás no se adapte a volver a la salud porque el estilo de vida producido por la enfermedad tiende a aumentar las señales de detención. Los estilos de vida que perpetúan la enfermedad se caracterizan por sobreactividad o por subactividad.
Conclusión
Existe dos paradigmas para explicar el SFC y el SFM, uno biomédico y el otro psicológico. Cada uno puede explicar parte de los datos disponibles, pero ninguno puede explicar todos los datos. El tratamiento es poco eficaz.
No se ha descubierto una fisiopatología específica para estos síndromes porque no la hay. La fisiopatología está distribuida a través de todo el cuerpo (Hyland, Jeffery, & Wilkin, 2014). Si todo el cuerpo—y no solo el cerebro—es una red, corregir solo una parte de esa red no resolverá el problema.
La teoría de la red adaptativa representa un nuevo paradigma, pero no es una solución para los trastornos funcionales, sino el punto de partida para un mayor desarrollo teórico.
Thomas Kuhn (1970) observó que la respuesta inicial a cualquier cambio de paradigma suele ser negativa—ya que el cambio de paradigma desafía las suposiciones establecidas.
La teoría de la red adaptativa no es muy conocida, pero es muy posible que sea rechazada por aquellos que adhieren al paradigma biológico o al paradigma psicológico del SFC y del SFM.
Las respuestas positivas vendrán principalmente de dos fuentes: 1) de los pacientes que perciben que la narrativa de la teoría coincide con su propia experiencia (Hyland et al., 2016) y 2) de los médicos experimentados en ayudar a los pacientes con síntomas médicamente inexplicados, en especial médicos de atención primaria (Davies, 2016), que aprendieron por experiencia que la ciencia médica actual no los ayuda.
Por último, los cambios de paradigma no necesariamente son correctos. Podría ser que el éxito —o no— del cambio aquí propuesto no sea decidido por debate o datos teóricos, sino por el éxito—o no— de tratamientos que deriven de la teoría, intervenciones que recibieron el nombre de reprogramación corporal. Estos tratamientos (Davies, 2016), aún se deben poner a prueba formalmente.
Según el famoso dicho de Lewin, “no hay nada tan práctico como una buena teoría.” Lo mismo se podría decir acerca de un buen paradigma.

Michael E. Hyland, University of Plymouth, Department School of Psychology
Traducción, resumen y comentario objetivo: Dr. Ricardo Ferreira