|
Resumen |
*En IntraMed hemos realizado una entrevista al autor de este trabajo: profesor Luis Mauricio Trambaioli R. Lima (Faculdade de Farmácia, Universidade Federal do Rio de Janeiro), que puede leer acá.
► INTRODUCCIÓN
La Organización Mundial de la Salud (OMS), define la salud como un estado de completo bienestar físico, mental y también social, no solamente la ausencia de enfermedad. Sin embargo, la manera cómo un individuo o un médico perciban este aparente bienestar depende del contexto social y de los estándares de atención de las enfermedades, que no son conceptos inmutables. Estos valores de referencia se basan sobre la estratificación de los valores hallados frecuentemente en la población y su relación con marcadores del inicio de las enfermedades, que no presuponen necesariamente un “completo” estado de salud.
Los marcadores pueden variar mucho según las distintas sociedades y su predisposición a las enfermedades crónicas. Además, se halló que las comorbilidades vinculadas con una enfermedad se relacionan con la estratificación dentro de los valores normales de los marcadores clínicos, suscitando la inquietud de si una determinada enfermedad crónica podría estar ya en curso mucho antes de su diagnóstico clínico, en una etapa subclínica.
En este artículo se analiza si el concepto de enfermedad subclínica se podría aplicar a la diabetes mellitus tipo 2 (DM2). Además se presentan sugerencias para el diagnóstico más temprano del estado asintomático previo a la enfermedad y para la prevención del riesgo de diabetes, sus complicaciones y comorbilidades.
► DEFINICIÓN
La DM2 es un conglomerado de enfermedades metabólicas crónicas, en la que la hiperglucemia es un marcador común. También tienen en común el mal funcionamiento del páncreas endócrino, en especial las células beta, que son muy sensibles a diversos factores ambientales, inflamatorios, inmunitarios y genéticos (Schwartz et al. 2016). En la DM tipo 1 (DMT1) con insuficiente producción de insulina debido a la destrucción de las células beta.
La American Diabetes Association (ADA) señala que la DMT2 se debe a la pérdida progresiva de la secreción de insulina en presencia de resistencia a la insulina. En realidad, en la DMT2 la disminución de la masa de células beta y de la producción de insulina es precedida por un estado de hiperinsulinemia, como compensación por el estado subyacente de resistencia a la insulina. (Yalow and Berson 1960, Association 1998, Garber et al. 2016) (WHO 2015).
Varios estudios y organizaciones mostraron el aumento sin precedentes de la prevalencia de diabetes en todo el mundo (NCD-RisC 2016), incluida la DMT1. (Harjutsalo et al. 2008, Patterson et al. 2009, Dabelea et al. 2014, Forga Llenas et al.2015, Lamb et al. 2015). El número estimado de adultos con diabetes aumentó a más de 380 millones (> 8 % de la población adulta mundial) (Menke et al. 2015), con una estimación de más del 37 % con prediabetes y más del 45 % sin diagnosticar (Schmidt et al. 2011, Federation 2015, Mechanick 2015, Menke 2015).
Es necesario el diagnóstico más temprano del aumento del riesgo de diabetes y sus complicaciones y comorbilidades
La prevalencia de DMT2 en personas más jóvenes también aumentó (Holden et al. 2013, Menke et al. 2015), con una nueva clase de pacientes: niños (Lustig et al. 2016), adolescentes y adultos jóvenes (Weiss et al. 2013, Song 2016). Estos grupos de "no adultos" sufren de DMT2 y síndrome metabólico (SMet) diagnosticado por 3 de las 5 mediciones siguientes:
|
Es probable que a corto plazo formarán un nuevo grupo de pacientes adultos jóvenes, con consecuencias de por vida sobre su salud. Es necesario el diagnóstico más temprano del aumento del riesgo de diabetes y sus complicaciones y comorbilidades (Lima 2017), así como intervenciones para revertir estas enfermedades a fin de reducir al mínimo el impacto sobre su salud y sobre el sistema sanitario.
►CRITERIOS ACTUALES PARA EL DIAGNÓSTICO DE DIABETES
El cuadro siguiente resume los criterios diagnósticos actuales de la ADA (Association 2016) y la OMS (WHO 2016, Colagiuri et al. 2011).
Criterios actuales para el diagnóstico de diabetes y de alteración del metabolismo de la glucosa
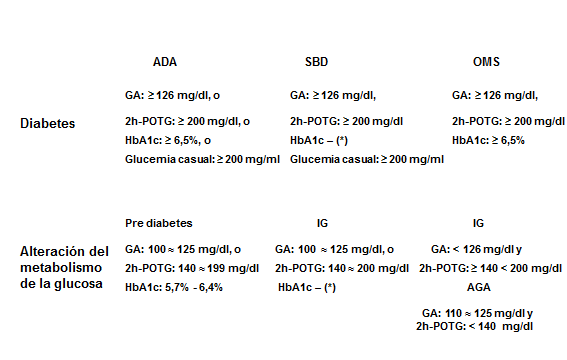 |
GA – glucemia en ayunas (por lo menos 8 hs sin consumo calórico). 2hs POTG– 2hs poscarga de glucosa plasmática tras 75 g de glucosa oral tras por lo menos 8 hs de ayuno. IG – Intolerancia a la glucosa. AGA – Alteración de la glucosa en ayunas. * HbA1c – aunque se especifica un intervalo de referencia en consonancia con los criterios de la ADA, el SBD no adopta la HbA1c como criterio diagnóstico de diabetes. La glucemia se puede convertir de mg/dl a mM dividiendo por 18.
Desde 2001 se emplea un nuevo conjunto de criterios para el diagnóstico de diabetes. Según estos la diabetes manifiesta es precedida por dos etapas de no diabetes:
|
i) pre-diabetes: estado alterado (alteración de la glucosa en ayunas o intolerancia a la glucosa) donde estos marcadores están alterados hacia el nivel de la diabetes y ii) no-diabéticos: dentro del intervalo de referencia normal (incluida la normoglucemia glucemia en ayunas < 100 mg/dl, prueba oral de tolerancia a la glucosa (POTG) <140 mg/ml y HbA1c < 5.7 %). |
La insulinemia en ayunas (IA), el péptido-c y la proinsulina son posibles marcadores de la función pancreática, en su mayor parte en la evaluación por el modelo homeostático (HOMA por las siglas del inglés) en la estimación de la función de las células beta (HOMA-%B) o la resistencia a la insulina (HOMA-IR) (Matthews et al. 1985, Wallace et al. 2004)
A pesar del amplio empleo de estos marcadores clínicos, se cuestiona si constituyen un grupo de análisis satisfactorios para el diagnóstico de diabetes y prediabetes o el pronóstico temprano de diabetes a futuro (Zhang et al. 2005, Toscano et al. 2015).
A fin de evaluar el aumento del riesgo de diabetes, la ADA recomienda estudiar a todas las personas > 45 años o con sobrepeso u obesidad (IMC > 25 kg/m2) u otros factores de riesgo, como inactividad física, un familiar de primer grado con diabetes, hipertensión (≥ 140/90 mm Hg o en tratamiento por hipertensión) o antecedentes de enfermedad cardiovascular (ECV), C-HDL < 35 mg/dl o triglicéridos > 250 mg/ dl (2,82 mmol/l o en tratamiento por dislipidemia), entre otras (Association 2016).
Sin embargo, cuando se los diagnostica, los pacientes con DMT2 ya tienen disminuida alrededor del 50 % la función de las células beta del páncreas (DeWitt and Hirsch, 2003), así como signos de la prevalencia de marcadores de complicaciones de la diabetes, como microalbuminuria debida a daño renal (UKPDS 1998a, Stratton et al. 2000, Bash et al. 2008) y retinopatía (Nagi et al. 1997, Kohner et al. 1998, Looker et al. 2012).
Los criterios clínicos “glucocéntricos” (Yudkin and Montori 2014) quizás constituyan un diagnóstico tardío
En el United Kingdom Prospective Diabetes Study (UKPDS), todos los resultados microvasculares y macrovasculares se relacionaron con la HbA1c como un continuo positivo, lineal (Stratton et al. 2000). La gravedad creciente de la retinopatía se asoció con valores menores de insulinemia (Kohner et al. 1998), lo que sugiere el diagnóstico tardío de la diabetes y se relaciona con una gran pérdida de la función de las células beta en el momento del diagnóstico (DeWitt and Hirsch 2003).
Estos datos sugieren que las complicaciones de la diabetes se pueden observar desde que se la diagnostica y por lo tanto los criterios clínicos “glucocéntricos” (Yudkin and Montori 2014) quizás constituyan un diagnóstico tardío. Indican así la necesidad de detección más precoz de la resistencia a la insulina y de la alteración de la función pancreática.
► RIESGO DE DMT2 A FUTURO DENTRO DEL MARGEN NORMOGLUCÉMICO
Varios estudios prospectivos indicaron que la incidencia de diabetes coincidía progresivamente con la glucemia en ayunas dentro del margen normoglucémico y aumentaba para los pacientes con glucemia en ayunas mayor de ese nivel (Shaw et al. 2000). (Tirosh et al. 2005 (Kato et al. 2009).
En un gran estudio de Kaiser Permanente Northwest, EEUU, se siguió durante 10 años a más de 46000 personas > 40 años. El riesgo de sufrir diabetes se relacionó con la glucemia en ayunas dentro de los valores normales, pero fue mayor para aquellos en los cuartilos superiores. Los pacientes que sufrieron diabetes también tenían mayor IMC y valores más altos de triglicéridos, con C-HDL ligeramente disminuido, características todas de dislipidemia y padecían hipertensión y enfermedad cardiovascular. Estos datos indican no solo la importancia de evaluar los indicadores glucémicos, sino también la importancia de las tendencias en los marcadores del SMet y de resistencia a la insulina.
Hasta que se la diagnostica, la diabetes puede pasar desapercibida durante más de una década con los criterios diagnósticos actuales. Otros varios estudios muestran que el diagnóstico de diabetes está precedido por más de una década de progresión asintomática de la disfunción metabólica, incluida la disminución de la sensibilidad a la insulina y de la función de las células beta.
En conjunto, todos estos estudios evidencian que el riesgo de diabetes a futuro aumenta significativamente en función de los marcadores glucémicos y de la función de las células beta, como un continuo que comienza dentro del grupo de personas normoglucémicas.
► RIESGO DE COMPLICACIONES DE LA DIABETES Y COMORBILIDADES DENTRO DEL INTERVALO DE REFERENCIA NORMAL
⇒ COMPLICACIONES DE LA DIABETES EN PACIENTES DIABÉTICOS
Varios estudios mostraron el riesgo de sufrir complicaciones de la diabetes en pacientes diabéticos sujetos al control glucémico estricto con protocolos de tratamiento farmacológico intensivo.
El Diabetes Control and Complication Trial (DCCT) efectuado en 1441 personas con DMT1 con una media de seguimiento de 6,5 años mostró que en las condiciones arriba mencionadas disminuyeron las complicaciones a largo plazo, como la retinopatía, la nefropatía y la neuropatía (DCCT 1993). Estos beneficios tuvieron efectos prolongados sostenidos, observados en el DCCT-EDIC 2000) así como en otros estudios.
El UK Prospective Diabetes Study (UKPDS) con pacientes con DMT2 en seguimiento durante 10 años mostró que el control estricto de la glucemia disminuyó el riesgo de ECV, mortalidad por todas las causas, enfermedades microvasculares y macrovasculares.
⇒ COMPLICACIONES DE LA DIABETES EN INDIVIDUOS NO DIABÉTICOS
Los riesgos de complicaciones de la diabetes también se observaron como resultado de disfunción metabólica entre personas normoglucémicas.
♦ Retinopatía
La tendencia al aumento de la prevalencia de retinopatía se observó como una variable dependiente de la HbA1c dentro del límite normal de referencia en algunos estudios y en el National Health and Nutrition Examination Survey (NHANES) (WHO 2015, Colagiuri et al. 2011).
♦ Enfermedad cardiovascular
En el estudio San Antonio Heart Study, se efectuó el seguimiento durante ocho años de más de 2560 personas no diabéticas al inicio. El riesgo de ECV se evaluó y se halló que el HOMA-IR y la insulinemia en ayunas eran un factor de riesgo independiente con la glucemia en ayunas y la prueba oral de tolerancia a la glucosa (POTG) dentro de los límites normales.
El diagnóstico de DMT2 se consideró un factor de riesgo independiente para ECV (Valenti et al. 2016). El estudio prospectivo DECODE con 22 cohortes europeas y más de 29700 personas con una mediana de seguimiento de 11 años informó riesgo en aumento para la mortalidad por ECV y no ECV para personas con valores de la POTG dentro del intervalo de normoglucemia. Resultados similares se observaron en numerosos estudios de distintos países
♦ Cáncer
En un estudio prospectivo japonés que siguió a más de 29.000 personas sin cáncer al inicio, se halló aumento del riesgo de cáncer en los que tenían valores de HbA1c más altos, dentro de los intervalos no diabéticos y diabéticos (Goto et al. 2016).
En un estudio prospectivo italiano con más de 10000 personas seguidas durante 5 años, se halló que la glucemia en ayunas dentro del intervalo de referencia de los no diabéticos se asoció con aumento del riesgo de cáncer de mama.
♦ Demencia
Durante una mediana de seguimiento de 6,8 años de más de 2000 pacientes, el estudio Adult Changes in Thought (ACT) halló un riesgo progresivo creciente de demencia en función de la glucemia al inicio en grupos sin diabetes (Crane et al. 2013), sugiriendo resistencia a la insulina y aumento de complicaciones microvasculares en el sistema nervioso central como causas subyacentes.
En otro estudio, con adultos > 65 años y sin signos de demencia al inicio, las probabilidades de enfermedad de Alzheimer y demencia aumentaron a más del 100 % en las personas con hiperinsulinemia (Luchsinger et al. 2004).
♦ Enfermedades renales
En el estudio Atherosclerosis Risk in Communities, con 1800 participantes diabéticos, se halló una asociación positiva entre la nefropatía crónica - en ausencia de albuminuria y retinopatía – y una amplia gama de valores de HbA1c , incluidos los valores normales de referencia (<5,7 %)
En conjunto, todos estos datos ilustran que los riesgos de complicaciones relacionadas con la diabetes y comorbilidades se relacionan con marcadores del metabolismo de la glucosa de manera dosis-dependiente dentro de los intervalos de referencia normales para los no diabéticos. Por consiguiente, estos datos indican que existen manifestaciones iniciales de complicaciones relacionadas con la diabetes subclínica no detectadas por el enfoque diagnóstico actual.
► DIAGNÓSTICO DE LA DIABETES SUBCLÍNICA: HIPERHORMONEMIA Y RESISTENCIA A LA INSULINA COMO LOS ELEMENTOS FALTANTES
Hiperhormonemia pancreática como patognomónica de la diabetes
Tras el diagnóstico, la progresión de la DMT2 se caracteriza por el deterioro de la función de las células beta pancreáticas (Butler et al. 2003, DeWitt and Hirsch 2003, Association 2016). Este deterioro, así como el de la secreción de insulina con la progresión de la prediabetes y la diabetes manifiesta, es precedido por un estado de hiperhormonemia en el que la secreción hormonal (insulina y amilina) de las células beta intenta compensar la carga de glucosa y el grado variable de resistencia a la insulina, manteniendo la glucemia dentro de los límites normales (Abdul-Ghani and De- Fronzo 2009).
Esta observación es un argumento a favor de la hiperhormonemia pancreática como patognomónica de la diabetes. De ahí que la evaluación de los valores hormonales es un representante diagnóstico más específico y sensible en personas normoglucémicas, por lo demás sanas y no diabéticas según el enfoque diagnóstico glucocéntrico actual.
⇒ DE LA HIPÓTESIS BIHORMONAL A LA DISFUNCION MULTIHORMONAL DE LOS ISLOTES
♦ Glucagón
El glucagón es una hormona segregada por las células alfa de los islotes pancreáticos con diversas funciones, entre ellas el mantenimiento de normoglucemia durante el ayuno. La disminución de la secreción de insulina y la secreción de glucagón debida a la estimulación con arginina se observa en personas con intolerancia a la glucosa años antes del diagnóstico (Larsson et al. 1995, Ahrén 2009). Estas características se observan en sujetos con glucosa y glucagón en sangre normales al inicio, pero que ya tenían mayor insulinemia en ayunas dentro del intervalo referencia normal.
♦ Polipéptido pancreático
El polipéptido pancreático (PP) es segregado por las células PP y está aumentado en las personas con DMT2. En ellas, la insulina, el PP y el glucagón aumentan durante la PTOG (Chia et al. 2014), lo que es una evidencia a favor de la hipótesis multihormonal.
♦ Amilina
La amilina es una hormona con 37 aminoácidos descubierta en1987, y es liberada junto con la insulina por los mismos gránulos secretorios de las células beta del páncreas (Guerreiro et al. 2013). La amilina es central para la regulación de la secreción del glucagón (Young, 2005).
En individuos normoglucémicos que progresan hacia la insuficiencia pancreática, se produce una hiperhormonemia paralela (hiperinsulinemia e hiperamilinemia), con aumento de la cantidad de amilina en relación con la de insulina en función del paso de tolerancia normal a la glucosa a intolerancia a la glucosa y por último DMT2 (Ludvik et al. 1991, Thomaseth et al. 1997, Kahn et al. 1998).
La insulina y la amilina son hormonas que pueden tener valores altos en ayunas, así como después de una carga de glucosa oral en algunas personas normoglucémicas no diabéticas, mientras que es más probable que el glucagón y el PP estén alterados en personas con diagnóstico de diabetes.
♦ Insulina
La insulinemia es muy variable entre los pacientes normoglucémicos sometidos a PTOG. En un estudio con personas sometidas a esta prueba se halló una dependencia bifásica de la respuesta insulinémica sobre la glucemia, primero con aumento brusco dentro de los límites normoglucémicos, que precedía a una fase de descenso en función del aumento de la glucemia dentro de los intervalos de intolerancia a la glucosa y diabéticos (Reaven et al.1967).
Kraft confirmó la respuesta hiperinsulinémica a una carga de glucosa oral durante una POTG prolongada – hasta 5 horas – en individuos normoglucémicos, lo que anticipa la disminución de la respuesta a la insulina observada en la diabetes manifiesta (Kraft 1975, 2008) (Fig. 1b). Los grados variables de respuesta insulinémica a la POTG – o incluso a las comidas – entre aquellos por lo demás considerados como personas sanas, brinda evidencia de los grados variables de resistencia a la insulina entre sujetos normoglucémicos.
Cuando se comparan grupos de adultos normoglucémicos no obesos y obesos, estos últimos muestran aumento de la insulinemia en ayunas y respuesta insulinémica de 24 hs, con escasa diferencia en el perfil glucémico de 24 hs (Polonsky et al. 1988). En un estudio con jóvenes normoglucémicos obesos (IMC ~ 35 kg/ cm2) el grupo era hiperinsulinémico (insulinemia en ayunas > 27 U/ml) y por lo tanto resistente a la insulina (HOMA-OR > 4,3) y también tuvo intolerancia a la glucosa con alto perfil insulinémico durante la POTG (Lustig et al. 2016).
Sin embargo, aún entre jóvenes delgados, normoglucémicos y normolipídicos (en ayunas) se puede hallar un subgrupo con aumento de la insulinemia en ayunas -todavía “normal” (< 13 mU/ml) – con perfil de 24 hs hiperinsulinémico y dislipidémico - en especial triglicéridos altos y nueva lipogénesis hepática (Petersen et al.2007) En el estudio San Antonio Metabolism (SAM), efectuado con 388 participantes obesos y no obesos (tolerancia a la glucosa normal, intolerancia a la glucosa y DMT2), la secreción de insulina durante la POTG mostró una forma típica en U invertida, mostrando la disminución de la secreción de insulina precedida por una fase hipersinsulinémica dentro de los intervalos normoglucémicos (Gastaldelli et al. 2004). También se halló que la disminución de la función de las células beta es un continuo en función de la glucemia en ayunas (o dela POTG de 2hs), que comienza con valores normoglucémicos.
 Respuesta insulínica tras una carga oral de glucosa. a) Respuesta insulinémica en individuos tras una carga oral de glucosa. Datos de (Reaven et al., 1967). b) La respuesta insulínica en los individuos normoglucémicos después de una carga de glucosa oral. Cada curva (I, II, III y IV) representa un patrón (cuantil) con el promedio de las respuestas insulinémicas de un gran subconjunto de individuos que siguen una carga oral de glucosa. Datos de (Kraft 2008). c) Correlación entre FPI y la insulinemia a las 2h después de una carga oral de glucosa. (Datos Johnson et al., 2010).
Respuesta insulínica tras una carga oral de glucosa. a) Respuesta insulinémica en individuos tras una carga oral de glucosa. Datos de (Reaven et al., 1967). b) La respuesta insulínica en los individuos normoglucémicos después de una carga de glucosa oral. Cada curva (I, II, III y IV) representa un patrón (cuantil) con el promedio de las respuestas insulinémicas de un gran subconjunto de individuos que siguen una carga oral de glucosa. Datos de (Kraft 2008). c) Correlación entre FPI y la insulinemia a las 2h después de una carga oral de glucosa. (Datos Johnson et al., 2010).
⇒ RESISTENCIA A LA INSULINA, HIPERINSULINEMIA Y MANIFESTACIÓN HEPÁTICA DEL SÍNDROME METABÓLICO
HOMA es una medición calculada a partir de los resultados de la glucemia y la insulinemia en ayunas durante los análisis habituales. HOMA tiene buen poder analítico, pero es una prueba compleja inadecuada para el diagnóstico clínico habitual. Aunque es adecuado para evaluar la función de las células beta y la resistencia a la insulina en personas con diagnóstico de prediabetes o diabetes, HOMA también puede ser evidencia directa de la función de las células beta en el intervalo de referencia normal. A fin de mantener un control estricto de la glucemia, las personas normoglucémicas tienen resistencia creciente a la insulina, que se manifiesta con insulinemia en aumento, en ayunas y en respuesta a una carga glucémica oral.
A partir de décadas de estudios independientes es evidente que se produce una disfunción multihormonal temprana como intento para normalizar la glucemia en el contexto de la degeneración metabólica. Más importante, este análisis muestra que la insulinemia en ayunas es un indicador directo y confiable de resistencia a la insulina en personas por lo demás no diabéticas y normoglucémicas.
La importancia del análisis de insulinemia en ayunas en la evaluación de la resistencia a la insulina antes del inicio de la diabetes clínica fue reconocida hace ya más de 20 años por la ADA.
El presente conjunto de datos indica que el enfoque glucocéntrico (glucemia en ayunas, HbA1c y POTG) no pronostica de manera terminante el riesgo a futuro de diabetes y sus complicaciones y comorbilidades. Dado que la resistencia a la insulina es la base subyacente de la intolerancia a la glucosa que genera el aumento de la glucemia y todos los demás marcadores para la diabetes y pre-diabetes y que la resistencia a la insulina se puede desarrollar aún en personas normoglucémicas, la evaluación directa de la resistencia a la insulina debe constituir el grupo de pruebas analíticas para la pesquisa de diabetes y se necesita únicamente la insulinemia en ayunas y la POTG confirmatorias con medición de la insulina.
 Sensibilidad a la insulina en función de la insulinemia plasmática de acuerdo al modelo HOMA2
Sensibilidad a la insulina en función de la insulinemia plasmática de acuerdo al modelo HOMA2
El índice de resistencia a la insulina (HOMA-IR) por medio de la insulinemia en ayunas se puede evaluar junto con un grupo de análisis metabólicos más amplio que permita saber el origen orgánico de la resistencia a la insulina, en especial el hepático mediante la gamaglutamil transferasa (GGT), la alanina aminotransferasa (ALT), la aspartato aminotransferasa (AST) (Unwin et al. 2015, Oniki et al. 2016) y la ferritina (Brudevold et al. 2008).
El espectro del hígado graso no alcohólico se consideró una manifestación hepática o un precursor del SMet (Smits et al. 2013, Lonardo et al. 2015. Además, se deben evaluar otros marcadores asociados al SMet ya que la acumulación de estos es indicativa de aumento de la resistencia a la insulina (Garg et al. 2011).
Estos marcadores del SMet son, entre otros, la grasa subcutánea, abdominal e intravisceral (IMC, índice cintura/cadera), parámetros cardiovasculares y ateroscleróticos (grosor de la íntima-media carotídea (Pais et al. 2016), calcio de la arteria coronaria - CAC, también llamado puntaje de calcio (Valenti et al. 2015)), presión arterial, inflamación y dislipidemia aterógena – aumento de los triglicéridoes, C-HDL bajo, apolipoproteína B aumentada o gran número de partículas de C-LDL (Leroux et al. 2000, Pourfarzib et al. 2014), numerosas partículas pequeñas de LDL y cLDL oxidado (Boizel et al. 2000).

Diagrama esquemático del continuo del riesgo de complicaciones comunes de la diabetes en función del metabolismo de la glucosa. Marcadores: se muestra un gradiente de color continuo que va desde la parte inferior (verde, lado inferior izquierdo) hasta los riesgos más altos (rojo, superior derecho). a) Representación esquemática de la progresión de riesgos (escala logarítmica) de futuras complicaciones y / o comorbilidades relacionadas a los marcadores clínicos oficiales de la diabetes adoptados actualmente (FPG y / o HbA1c y / o 2h-OGTT) y al rango normoglucémico (Diabetes subclínica). Diagrama inspirado en los estudios UKPDS (Stratton et al., 2000) y ARCS (Selvin et al., 2005a). b) Progresión de complicaciones / comorbilidades de la diabetes en el rango subclínico (dentro de los rangos de referencia establecidos los síntomas de la diabetes) de los marcadores glucémicos y lipídicos. Estado del metabolismo de la glucosa para FPG, FPI / c-péptido / pro-insulina, HbA1c, glucosa 2h-OGTT. Estados de dislipidemia para TG, HDL, relación TG / HDL, oxLDL. Diagrama inspirado en el estudio de (Tirosh Et al. 2005). c) Representación esquemática del comportamiento bifásico de la secreción de insulina en función de la progresión de la diabetes. A Bajos valores normoglicémicos de referencia de los indicadores de glucosa, la secreción de insulina se incrementa con el fin de compensar la construcción resistencia a la insulina. Diagrama inspirado en Reaven (Reaven et al., 1967), Kraft (Kraft 1975) y DeFronzo (Gastaldelli et al., 2004) d) Representación esquemática de los marcadores clínicos asociados con hiperinsulinemia dentro de los rangos de referencia normales
INTERVENCIÓN EN LA PREVENCIÓN DE LA DIABETES
⇒ DIETA MEDITERRÁNEA
La dieta mediterránea fue eficaz para la prevención de la DMT2 en personas no diabéticas con alto riesgo de ECV, con un seguimiento medio de 5 años. Esta dieta es rica en verduras, aceite de oliva, pescado, frutas secas, fibra, polifenoles, ácido alfa-linoleico y productos naturales con procesamiento mínimo, baja en ácido linoleico y en alimentos ultraprocesados. (Salas-Salvadó et al. 2011, Estruch et al.2013, 2016, Babio et al. 2014).
El estudio Diabetes Prevention Program (DPP 2002) efectuado en grupos de alto riesgo mostró la reducción del 58 % del riesgo de diabetes mediante la intervención en los hábitos de vida. Incluyó la dieta del National Cholesterol Education Program Step 1 (NCEP Step 1), similar a la dieta mediterránea (KrisEtherton et al. 2001). Esta intervención demostró ser superior a la metformina (850 mg 2 veces al día.), ambas en relación con el placebo.
⇒ RESTRICCIÓN CALÓRICA
Este enfoque se emplea desde hace más de 100 años, mucho antes de la insulina y otros fármacos para la diabetes (Mazur 2011). Estudios modernos confirmaron el protocolo de restricción calórica, la reversión de la disfunción orgánica y la normalización de los marcadores de diabetes (Steven et al. 2016). También la ADA lo reconoció como una intervención para mejorar la resistencia a la insulina (Association 1998).
Dado que el pico de la insulina postprandial puede tardar alrededor de 5 horas para llegar al valor basal (Gannon and Nuttall, 2004), se debe tener en cuenta la distribución de las comidas a lo largo del día, ya que es probable que impacte sobre el perfil insulinémico de 24 hs (Kahleova et al. 2014).
También se reconoce la gran variedad de la población en la repuesta glucémica a comidas similares (Zeevi et al. 2015) y la variabilidad de la respuesta glucémica individual a diferentes comidas con carga equivalente de macronutrientes.
⇒ RESTRICCIÓN DE HIDRATOS DE CARBONO / CARGA GLUCÉMICA
Si tomamos en cuenta la necesidad de disminuir el riesgo de diabetes y sus complicaciones a futuro, se debe considerar un enfoque de intervención en los hábitos de vida que disminuya las necesidades de insulina endógena, mejore la sensibilidad a la insulina, la función pancreática y los marcadores de riesgo más evidentes, como los triglicéridos, el C-HDL, la insulinemia y la glucemia.
Hay una relación directa entre la carga glucémica de los hidratos de carbono de la alimentación y las necesidades fisiológicas de insulina – el llamado índice insulínico de los alimentos (IIA). La carga de glucosa induce el aumento de glucemia e insulina, mientras la carga de otros macronutrientes no cambia significativamente ninguno de estos marcadores (Robertson et al. 2002, Bao et al. 2009).
Priorizar la preparación de comidas con bajo IIA, es decir con poca glucosa biodisponible del contenido total de hidratos de carbono como el almidón y los azúcares, junto con el empleo preferido de alimentos poco procesados (Canella et al. 2014) es una estrategia para disminuir la demanda excesiva sobre la función pancreática, superar el estado hiperinsulinémico prolongado, reducir la resistencia a la insulina y la aparición de parámetros relacionados con el SMet.
Hace tiempo que se conoce la importancia de la carga glucémica en el aumento a largo plazo de los triglicéridos (Reaven et al. 1967) y también está comprobado el efecto hipertrigliceridémico de la fructosa y su impacto sobre marcadores del SMet. Además, se planteó que la mayoría de las enfermedades metabólicas tienen más riesgo en condiciones de hiperinsulinemia (Cordain et al. 2003, Kopp 2003)
► CONCLUSIONES
Se debatió mucho si los umbrales actuales para el diagnóstico de la diabetes deben disminuir y si la HbA1c y otras mediciones podrían formar un conjunto de análisis que evalúen mejor el riesgo de sufrir diabetes y sus complicaciones (Cefalu 2016, Yudkin 2016).
La extensa literatura científica citada en este trabajo expone evidencia sólida para la estricta dependencia de los marcadores de trastorno metabólico como un continuo de la insulinemia y como un indicador directo de la trayectoria de la resistencia a la insulina que tiene lugar en individuos normoglucémicos.
Es tiempo de reevaluar los criterios diagnósticos más allá del solo empleo de los marcadores glucocéntricos y de evaluar los niveles de resistencia a la insulina (a través de la insulinemia) y la manifestación hepática del síndrome metabólico (por medio del metabolismo de los lípidos, incluso dentro de la normolipemia), que comprende un conjunto de parámetros diagnósticos de marcadores directos de la base subyacente de la enfermedad.
El médico podría proponer intervenciones tempranas, no farmacológicas, sobre los hábitos de vida cuando se identifica un patrón de diabetes subclínica, a fin de mejorar la salud en general y disminuir los riesgos de diabetes a futuro y los riesgos evidentes de las complicaciones y comorbilidades relacionadas con la misma. Desde el punto de vista de la salud pública, adoptar políticas para promover alimentación y hábitos de vida saludables y la consiguiente reducción al mínimo de la carga de diabetes, complicaciones y comorbilidades, reduciría el impacto económico sobre el sistema de salud y la sociedad en general.
Resumen y comentario objetico: Dr. Ricardo Ferreira