|
Resumen La acalasia es un trastorno raro de la movilidad esofágica caracterizado por disfagia. A menudo los pacientes sufren también dolor torácico, regurgitación y descenso de peso. La esofagografía con bario muestra dilatación esofágica con estrechamiento de la unión gastroesofágica. En la manometría se observan alteración o ausencia del peristaltismo, así como alteración de la relajación del esfínter esofágico inferior (EEI). La manometría de alta resolución hace un diagnóstico más preciso de la acalasia, sus subtipos y la diferenciación de otros trastornos motores del esófago. Entre los tratamientos posibles se incluyen algunos fármacos, la inyección endoscópica de toxina botulínica, la dilatación con balón, la cirugía (miotomía de Heller laparoscópica) y un nuevo procedimiento, menos invasivo, de miotomía de Heller con cirugía transluminal a través de los orificios naturales (NOTES) llamado miotomía endoscópica peroral (POEM). Esta intervención es comparable a la cirugía tradicional en cuanto a su éxito clínico y sus resultados radiológicos y manométricos. |
► INTRODUCCIÓN
La acalasia es un trastorno de la movilidad esofágica caracterizado por ausencia de peristaltismo esofágico y deficiencia de la relajación del esfínter esofágico inferior (EEI). Estas anomalías se producen por alteración de la inervación inhibitoria del músculo liso esofágico y el EEI.1 La acalasia puede ser autoinmune, secundaria a infección viral o neurodegenerativa.1
La acalasia secundaria o “pseudoacalasia” es secundaria a un tumor maligno u otras entidades, como la enfermedad de Chagas o la cirugía bariátrica. La acalasia se diagnostica por la combinación de esofagografía y manometría esofágica. La enfermedad se puede tratar eficazmente en la mayoría de los pacientes por dilatación neumática, esofagomiotomía de Heller y, más recientemente, la miotomía endoscópica peroral (POEM, por la siglas del inglés).2
► EPIDEMIOLOGÍA
La epidemiología de la acalasia no ha sido muy estudiada. La prevalencia en Europa es de alrededor de 10 casos por 100 000 habitantes, con una incidencia de un nuevo caso por 100 000 habitantes por año.3 La mayor incidencia es entre los 30 y los 60 años y no hay diferencias según el sexo.
Aunque la incidencia es baja, el carácter crónico de la acalasia afecta la calidad de vida relacionada con la salud, la productividad laboral y el estado funcional 4 Según estudios demográficos longitudinales, la enfermedad no afecta significativamente la esperanza de vida.1
► FISIOPATOLOGÍA
En la acalasia se afecta la inervación inhibitoria del músculo liso esofágico y el EEI.5-8 Un proceso inflamatorio produce degeneración de las células ganglionares del plexo mientérico del cuerpo esofágico y del EEI y se pierden así los neurotransmisores inhibitorios óxido nítrico y polipéptido intestinal vasoactivo. La reacción inflamatoria se asocia con infiltración de células T, que lleva a la destrucción lenta de las células ganglionares.8
La causa subyacente se desconoce, pero puede ser autoinmune, secundaria a infección viral o neurodegenerativa. También puede ser una manifestación dela enfermedad de Chagas, causada por infección con el Trypanosoma cruzi y que se caracteriza por destrucción generalizad del plexo mientérico.9 Existe una predisposición genética cuando la acalasia se asocia con síndromes como el de Aligrove o el de Down.10 11
► CUADRO CLÍNICO
Sospechar acalasia en pacientes con disfagia con los sólidos y líquidos con regurgitación que no responde a los inhibidores de la bomba de protones
La acalasia idiopática se puede producir a cualquier edad, desde la infancia hasta la ancianidad. Su curso es lento y cuando el paciente consulta los síntomas han estado presentes durante varios años.1
La disfagia es el síntoma principal de la acalasia, presente en el 98% de los casos12; es tanto con los sólidos como con los líquidos y empeora lentamente con el tiempo hasta volverse un problema constante.
La disfagia y la sitofobia (miedo a comer) pueden llevar a la pérdida de peso, presente en más de la mitad de los pacientes.12
La regurgitación de alimentos sin digerir que se acumulan en el esófago dilatado se observa en el 78% de los pacientes.1 Se produce con más frecuencia durante la noche porque en decúbito no existe el efecto de la gravedad. La regurgitación puede llevar a la aspiración que se manifiesta como tos nocturna, neumonía por aspiración y hasta absceso pulmonar.
Puede haber dolor torácico (alrededor del 42% de los pacientes), pero raras veces es intenso.5-12 Una molestia urente en la zona epigástrica puede ser secundaria a esofagitis por estasis, úlceras inducidas por medicamentos o esofagitis por cándida.6 En la acalasia no tratada, la regurgitación y la disfagia pueden motivar el diagnóstico de enfermedad por reflujo gastroesofágico (ERGE) y la indicación de inhibidores de la bomba de protones (IBP).5 13 En general en la acalasia no tratada no se observa verdadera acidez,5 pero se la puede observar tras el tratamiento con dilatación neumática, esofagomiotomía de Heller o POEM.5
► ALTERACIONES ASOCIADAS
La exposición ácida del esófago distal se documentó en el 2-20% de los pacientes con acalasia no tratada.13 14 En los pacientes sin tratamiento los trazados del pH de 24 horas pueden mostrar episodios de reflujo o episodios prolongados de exposición ácida con dificultad para eliminar el ácido 15 16
Los pacientes con acalasia pueden sufrir cambios inflamatorios del esófago distal por tres mecanismos: infección, estasis y lesión cáustica.1
Los divertículos epifrénicos se cree que representan divertículos por pulsión, causados por aumento de la presión esofágica intraluminal. No son específicos de la acalasia. Dos tercios de los pacientes con divertículos epifrénicos tienen trastornos manométricos, como el espasmo esofágico difuso o la acalasia.5
Los pacientes con acalasia de larga data pueden evolucionar a un esófago notablemente dilatado (megaesófago). Se puede efectuar la miotomía, pero la mejor opción quizás sea la esofagectomía (a cielo abierto, toracoscópica, mínimamente invasiva) y la interposición del colon, el estómago o el yeyuno.17
► CÁNCER
Los pacientes con acalasia de larga data tienen mayor riesgo de sufrir carcinoma esofágico escamoso (3,5% de los pacientes).2 El tiempo promedio desde el inicio de los síntomas de acalasia hasta la detección del cáncer es de 25 años.19-21 Se sugirió que esto sucede sobre todo en la acalasia no tratada y es causado por la estasis esofágica y la inflamación crónicas.19 La dilatación esofágica masiva, la acalasia de larga duración y el tabaquismo son factores predisponentes.23
Un estudio de 331 pacientes sometidos a dilatación neumática observó 28 nuevos casos de esófago de Barrett y dos nuevos casos de adenocarcinoma de Barret durante una media de seguimiento de 8,9 años.24
Los gastroenterólogos a menudo efectúan vigilancia periódica, aunque no hay datos para avalar la endoscopía sistemática, que queda a criterio del médico. La American Society of Gastrointestinal Endoscopy (ASGE) no ordena la vigilancia del cáncer en la acalasia, pero considera “razonable” un control a los 15 años del diagnóstico inicial.
► IMITADORES Y DIAGNÓSTICO DIFERENCIAL; ACALASIA SECUNDARIA
La acalasia secundaria es la aparición de datos clínicos, radiográficos y manométricos de acalasia producida por una enfermedad subyacente. La acalasia secundaria puede aparecer con el cáncer, la enfermedad de Chagas y la pseudo- obstrucción intestinal, así como después de una intervención quirúrgica. La acalasia secundaria a tumores malignos, también llamada pseudoacalasia es responsable de sólo el 4% de los pacientes con datos manométricos de acalasia1 siendo el 75% de los casos adenocarcinoma del cardias.26
Este síndrome también puede ser causado por formas no contiguas de cáncer, entre ellas el linfoma y los tumores malignos de pulmón, páncreas, próstata e hígado. Tres características son sugestivas de cáncer como causa de acalasia: duración de la disfagia <1 año, descenso de peso importante (> 6,8 kg) y edad >55 años.22-27
El diagnóstico quizás no sea evidente en la esofagografía y la endoscopía y puede ser necesaria la tomografía computarizada toracoabdominal y la ecografía endoscópica. El peristaltismo también puede estar ausente en el esófago medio y distal en la esclerodermia, pero está conservado en el músculo estriado del tercio superior del esófago y la presión del músculo liso del EEI habitualmente es baja.7
Se puede producir acalasia después de una intervención quirúrgica.28 Aparece disfagia intensa después de la vagotomía quirúrgica en algunos pacientes.29 También puede haber un síndrome tipo acalasia tras una funduplicatura demasiado ajustada en la unión gastroesofágica (UGE).30
► DIAGNÓSTICO
La evaluación diagnóstica en pacientes con disfagia suele comenzar con la esofagografía para descartar una lesión anatómica del esófago, como estrechez o cáncer. La acalasia se puede detectar en la mayoría de los pacientes mediante la radiología,27 donde se ve el esófago dilatado y ocasionalmente con exceso de secreciones y con alimentos.32 .
• Manometría esofágica
Es el método de referencia para el diagnóstico de acalasia. Los dos datos manométricos clásicos en el diagnóstico de acalasia son el aperistaltismo del cuerpo esofágico y la relajación insuficiente del EEI durante la deglución. No se suelen observar contracciones peristálticas en el cuerpo esofágico.5-32 Las contracciones esofágicas habitualmente son de baja amplitud y simultáneas a lo largo de todo el esófago.32 En los pacientes con acalasia, la relajación del EEI está ausente o es incompleta.5-32 La presión residual entre el esófago y el estómago produce obstrucción funcional, que a su vez lleva a la dilatación esofágica y la estasis. La presión basal del EEI está aumentada en alrededor de dos tercios de los pacientes.32
• Radioscopia
En la acalasia incipiente, la radioscopia puede detectar la descomposición de la contracción esofágica peristáltica normal en numerosas contracciones terciarias simultáneas del cuerpo esofágico y la insuficiencia de la onda primaria para despejar el esófago. Clásicamente, el peristaltismo está ausente en todo el cuerpo esofágico.32 El esófago distal en general se reduce a un estrechamiento característico en “pico de pájaro.” Éste representa el borde superior del EEI que no se puede relajar normalmente. El esófago no se vacía por completo del bario introducido. Estos datos deben impulsa a efectuar la endoscopia y la manometría.
• Videoesofagografía
Estudios sugieren que la videoesofagografía tiene buena sensibilidad (58%-95%) en relación con la manometría esofágica para detectar la dilatación esofágica, el estrechamiento de la UGE y la falta de peristaltismo. 33-35 Las recomendaciones de la American Gastrointestinal Association (AGA) aconsejan enfáticamente la evaluación endoscópica de la UGE y el cardias de todos los pacientes con acalasia. El examen radiológico también evalúa objetivamente el vaciamiento esofágico. El esofagograma con bario cronometrado ayuda a evaluar la gravedad de la acalasia y también a estimar el éxito del tratamiento.36 37-39

• Endoscopia
La endoscopia se emplea en los pacientes con acalasia para descartar otras enfermedades y para diagnosticar las complicaciones. En la acalasia idiopática, la mucosa es normal y hay resistencia de leve a moderada al pasaje del endoscopio a través de la UGE. La resistencia intensa puede sugerir un tumor infiltrante en la UGE o alrededor de ésta.40 Se pueden observar en el esófago saliva, líquido y partículas de comida sin digerir y, en ausencia de estrechez o tumor de la mucosa, sugieren acalasia.2 A medida que la enfermedad progresa, la dilatación y la tortuosidad de la luz hacen más obvio el diagnóstico.
• Manometría esofágica de alta resolución
La manometría esofágica de alta resolución (MAR) es un adelanto relativamente reciente.41 Detecta el acortamiento esofágico, presuntamente debido a contracturas del músculo longitudinal. Este acortamiento puede producir movimiento en dirección cefálica de la zona de alta presión (EEI), que parece como una relajación apropiada del EEI en la manometría común, pero no en la MAR.39 41 La sensibilidad de este método es del 97%.35
Además, con la MAR, el EEI muestra un patrón de obstrucción al flujo de la UGE con aumento de la presión residual integrada > 15 mm Hg en los pacientes con acalasia y esto proporciona una medición más objetiva que la presión de relajación del EEI empleada en la manometría tradicional.41 Esta cifra de presión residual integrada se eligió para aumentar al máximo la sensibilidad y la especificidad para detectar la acalasia.
La MAR también permite subclasificar la acalasia sobre la base de las características de contractilidad del cuerpo esofágico. Se definieron tres tipos de acalasia basados sobre los patrones de presurización esofágica no peristáltica que acompaña al aumento de la presión residual integrada.42 43
- Tipo I, con contracciones insuficientes y ausencia de presurización esofágica con la deglución.
- Tipo II, con presurización pan-esofágica con la deglución
- Tipo III, con contracciones espásticas o prematuras
Varios estudios muestran que la acalasia tipo II, que es la más común, parece tener la respuesta terapéutica más favorable, y la tipo III, la menos favorable. 2-43
Según las recomendaciones de la AGA, “la pruebas de movilidad esofágica, la esofagogastroduodenoscopia (EGD) y el esofagograma con bario tienen funciones diagnósticas complementarias.” La EGD es esencial para descartar la pseudoacalasia; los otros dos estudios tienen funciones de confirmación.
► TRATAMIENTO
Los tratamientos más eficaces son la dilatación por balón neumático y la miotomía quirúrgica
El tratamiento con relajantes del músculo liso es ineficaz en la acalasia. Otras opciones terapéuticas más duraderas son el debilitamiento o la ablación del EEI, que puede ser endoscópica (toxina botulínica, dilatación con balón neumático), quirúrgica (laparoscópica, toracoscópica, miotomía abdominal a cielo abierto) y más recientemente la cirugía endoscópica transluminal a través de orificios naturales (NOTES, por las siglas del inglés) y la POEM. Los tratamientos más eficaces son la dilatación por balón neumático y la miotomía quirúrgica. Su eficacia es comparable en los estudios aleatorizados controlados con seguimiento de hasta cinco años. La POEM se efectúa por endoscopia y por lo tanto representa un refinamiento de la miotomía quirúrgica.
• Tratamiento farmacológico
El tratamiento farmacológico para la acalasia es principalmente con nitratos y bloqueantes de los canales de calcio. Estos medicamentos reducen la presión del EEI y alivian la disfagia, con escaso o ningún efecto sobre la relajación del EEI o el peristaltismo esofágico.5-45 Tanto la forma sublingual como la oral tienen efectos colaterales prohibitivos, entre otros cefalea y mareos.44 Los bloqueantes de los canales de calcio tienen efecto máximo 20-45 minutos después de su toma, con duración del efecto de 30 - 120 minutos. El efecto máximo de los nitratos es de tres a 27 minutos después de su toma, con duración del efecto de 30 - 90 minutos.
Un estudio de observación informó que la mayoría de los pacientes tratados con nifedipina tuvieron mejoría de los síntomas que persistía en el seguimiento a un año. 45 Otros fármacos, como la loperamida, el cimetropium y el sildenafil disminuyen la presión del EEI, pero no alivian la disfagia en los pacientes con acalasia.46-48
• Inyección de toxina botulínica por vía endoscópica (ITBE)
La toxina botulínica (botox) es un potente inhibidor de la liberación de acetilcolina y su inyección en el EEI debería mitigar la estimulación colinérgica y descender la presión del EEI. En una serie de validación inicial, 31 pacientes con acalasia recibieron inyecciones de botox. La ITBE logró eficacia (disminución de la puntuación de Eckardt a 3 o menos) en el 70% de los pacientes a los 18 meses, aunque el 40% necesitó más de una inyección.49 La literatura médica no es uniforme con respecto a la dosis (25-100 U), la técnica y la programación.
Un estudio aleatorizado prospectivo de 118 pacientes que recibieron una de tres dosis (50, 100, 200 unidades) y uno de dos planes de botox (una inyección o reinyección en 30 días), indicó que el 68% de los pacientes que recibieron dos dosis de 100 U cada una con un mes de intervalo aún tenían respuesta a los dos años.50 Un metanálisis de nueve estudios prospectivos de casos y controles y de cohortes señaló un 79% de respuesta a un mes con disminución de la misma a los tres, seis y 12 meses (70%, 53%, 41%, respectivamente).51 Los pacientes más ancianos y aquellos con acalasia vigorosa tuvieron mejor respuesta al tratamiento.52 La facilidad de administración de la ITBE y los efectos adversos infrecuentes y habitualmente leves hacen que este tratamiento sea atractivo, pero la duración limitada de su eficacia lo relega para su empleo en pacientes frágiles y ancianos.
• Dilatación neumática
La dilatación neumática es un procedimiento radioscópico que se lleva a cabo con un balón de alto calibre lleno de aire para el desgarro de las fibras musculares del EEI y es un tratamiento establecido y bien validado para la acalasia. Antes de la llegada del MHL y la ITBE, la dilatación neumática era la primera intervención que se efectuaba para evitar la cirugía a cielo abierto para la acalasia. Quince estudios retrospectivos con más de 2000 pacientes y una media de seguimiento de hasta cinco años mostraron una respuesta sintomática en el 71% de los pacientes, con un 3% de perforaciones. 55 En la actualidad la mayoría de las dilataciones se efectúan con el balón dilatador Rigiflex.
Esta técnica es de bajo costo y eficaz, aunque preocupa su durabilidad. En una extensa revisión de 20 estudios con 2497 pacientes en total, las estimaciones conjuntas tras una sola dilatación mostraron el 60%, 59%, 55%, y 25% de los pacientes en remisión sintomática a uno, dos, tres y cinco años respectivamente.56 En cuatro estudios en los que los pacientes tuvieron dos o más dilataciones en la sesión inicial, el 92%, 84%, 78%, y 64% estaban en remisión en esos puntos temporales.56
La tasa de perforación fue del 4% en este grupo y del 2% en los pacientes del grupo sometido a una sola dilatación. Varios estudios evaluaron el efecto de las dilataciones repetidas, con un balón de mayor tamaño cada dos o tres semanas hasta lograr la remisión o hasta que la presión de reposo del EEI fuera < 15 mm. La tasa inicial de remisión fue del 91%, con tasas de remisión a cinco y 10 años del 97% y el 93%, mientras que fue del 67% y el 50%, respectivamente, cuando se efectuó una sola dilatación.57
Las complicaciones de esta técnica son raras. La perforación se produce en alrededor del 2% de los procedimientos y se asocia con la primera dilatación, con dificultad para mantener el balón en la posición correcta y con un balón mayor de 30 mm.67 68

• Miotomía de Heller
Ernest Heller realizó la primera miotomía quirúrgica exitosa para la acalasia en 1913.69 En sus diversas modalidades, la miotomía quirúrgica es una opción excelente y, hasta la creación de POEM, el método de referencia debido a su fiabilidad y su durabilidad. En la actualidad se efectúa por vía laparoscópica (MHL), y recientemente se hizo hincapié en extender la miotomía 2-3 cm en el estómago proximal a fin de reducir más la presión del EEI (óptimamente a <10 mm Hg) y la tendencia a la disfagia.70 La miotomía extendida aumenta el riesgo de ERGE y el consenso actual es agregar una fundoplicatura parcial a fin de disminuir este riesgo.71
El metanálisis de más de 3000 pacientes sometidos a MHL observó un alivio excelente (disminución de la puntuación de Eckardt a ≤3) en el 89,3% de los pacientes, con un seguimiento promedio de hasta 35 meses.51 Los hombres jóvenes con presiones del EEI muy altas son candidatos especialmente adecuados para la MHL. La eficacia de la miotomía disminuye con el tiempo.
En una serie, la respuesta medida por la puntuación de Eckardt disminuyó del 89% a los seis meses al 57% a los seis años.72 Entre las complicaciones se hallan la perforación esofágica (7-15%).67 y la más común es la ERGE (10-40%). Las fundoplicaturas parciales de Dor o de Toupet se pueden aflojar con el tiempo y los pacientes a menudo necesitan inhibidores de la bomba de protones.73
• Análisis comparativo
≈ Dilatación neumática vs ITBE: El consenso general es que la dilatación neumática es más eficaz que la ITBE en pacientes con acalasia, especialmente con el tiempo.74-78 Esto se confirmó en un metanálisis de siete estudios en 2014, que no halló diferencias significativas en las presiones del EEI postratamiento o las puntuaciones clínicas a un mes, pero notables diferencias a seis meses a favor de la dilatación neumática, diferencia aún más notable a un año (P<0,001).79
≈ MHL vs ITBE .En un estudio aleatorizado controlado, de gran calidad (40 pacientes en cada grupo), la mejoría sintomática fue comparable a seis meses, pero mayor proporción de pacientes sometidos a MHL estaban asintomáticos a los dos años (88% v 34%; P<0,05).80
≈ Dilatación neumática vs miotomía quirúrgica. En cuatro estudios aleatorizados controlados 16-84 fue más probable que la dilatación neumática progresiva mantuviera a los pacientes sin disfagia. Csendes observó que el 65% de los pacientes con dilatación neumática tenían buena respuesta a los 58 meses, mientras que el 95% de los pacientes con MHL a 62 meses tenían una respuesta excelente.85. En el estudio de Boeckxstaens el éxito terapéutico de la dilatación neumática fue del 90% a un año y del 86% a dos años, no significativamente diferente del de los pacientes con MHL con fundoplicación de Dor. El grupo con dilatación neumática tuvo complicaciones significativas.84
Un metanálisis publicado en 2013, evaluó 161 estudios y halló sólo tres estudios aleatorizados controlados de pacientes con acalasia de diagnóstico reciente que fueron aleatorizados en dos grupos: dilatación neumática gradual o no y MHL. La respuesta a un año fue significativamente mejor para la MHL que para la dilatación neumática (86% v 76%).66. Un gran estudio comparativo halló respuestas similares a seis meses, pero una respuesta significativamente mejor a seis años para aquéllos que habían sido sometidos a MHL (57% v 44%).72
Las personas con acalasia suelen recibir múltiples tratamientos durante su vida. La MHL habitualmente se efectúa si la dilatación neumática fracasa y viceversa.83 90
• Otros tratamientos
Otros tratamientos que no tienen aceptación generalizada son la estimulación nerviosa eléctrica transcutánea, los stents y la inyección esclerosante de etanolamina en el EEI.91-93
► POEM
POEM es un retoño afortunado de las investigaciones sobre la técnica de un túnel submucoso para permitir el acceso endoscópico transluminal “sin cicatriz” al mediastino a través de la pared esofágica cuando se efectúan procedimientos que tradicionalmente se hacen a través de incisiones en la piel (como la mediastinoscopia y la biopsia ganglionar).98 99
Haruhiro Inoue realizó la primera miotomía moderna en seres humanos en Japón en 2008 con la técnica del túnel submucoso.101 También acuñó el acrónimo POEM para el procedimiento. El Natural Orifice Surgery Consortium for Advancement and Research (NOSCAR) patrocinó un relevamiento internacional de centros pioneros que efectuaban la POEM a principios de 2012. De los 20 centros, 16 participaron en un relevamiento detallado que cubrió todos los aspectos de ésta.103
Sobre la base de los excelentes resultados informados por estos centros pioneros el empleo de POEM continuó creciendo rápidamente en todo el mundo. En 2015 se publicó el informe NOSCAR POEM el ASGE POEM PIVI (por las siglas del inglés que significan conservación e incorporación de innovaciones endoscópicas valiosas).104 105
Las publicaciones actuales informan que ya se han realizado 2000 procedimientos en todo el mundo.
♦ Técnica
El endoscopio flexible se introduce por la boca hasta el esófago. Con un pequeño bisturí electroquirúrgico insertado a través del endoscopio se efectúa una pequeña incisión de la mucosa en la parte media del esófago, permitiendo que el endoscopio se inserte en el espacio submucoso entre la mucosa y la muscular propia, formada por tejido conectivo laxo.101 El espacio submucoso (normalmente de sólo 1-2 mm de grosor) se expande hasta unos 15 mm por inyecciones repetidas de solución fisiológica para que entre el endoscopio, que tiene un diámetro de 10 mm.
Con el avance gradual del endoscopio y la disección de la submucosa con el bisturí electroquirúrgico, se crea un túnel en la submucosa que se extiende desde la parte media del esófago hasta el cardias gástrico. Después, con el endoscopio ubicado en este túnel y a partir de unos pocos centímetros distales a la incisión de la mucosa, el bisturí eléctrico se emplea para cortar el músculo del esófago y efectuar una miotomía de Heller con un enfoque endoscópico “sin cicatriz” a través de un orificio natural.
Esto contrasta con el abordaje laparoscópico transcutáneo, que exige cinco incisiones quirúrgicas y una extensa disección abdominal para llegar al esófago. Con esta técnica, el cierre de la incisión de 15-20 mm que forma el lugar de entrada al túnel submucoso con algunos broches o suturas sella por completo el túnel y aisla la miotomía de la luz del esófago; previene así el riesgo de pérdida del contenido esofágico.
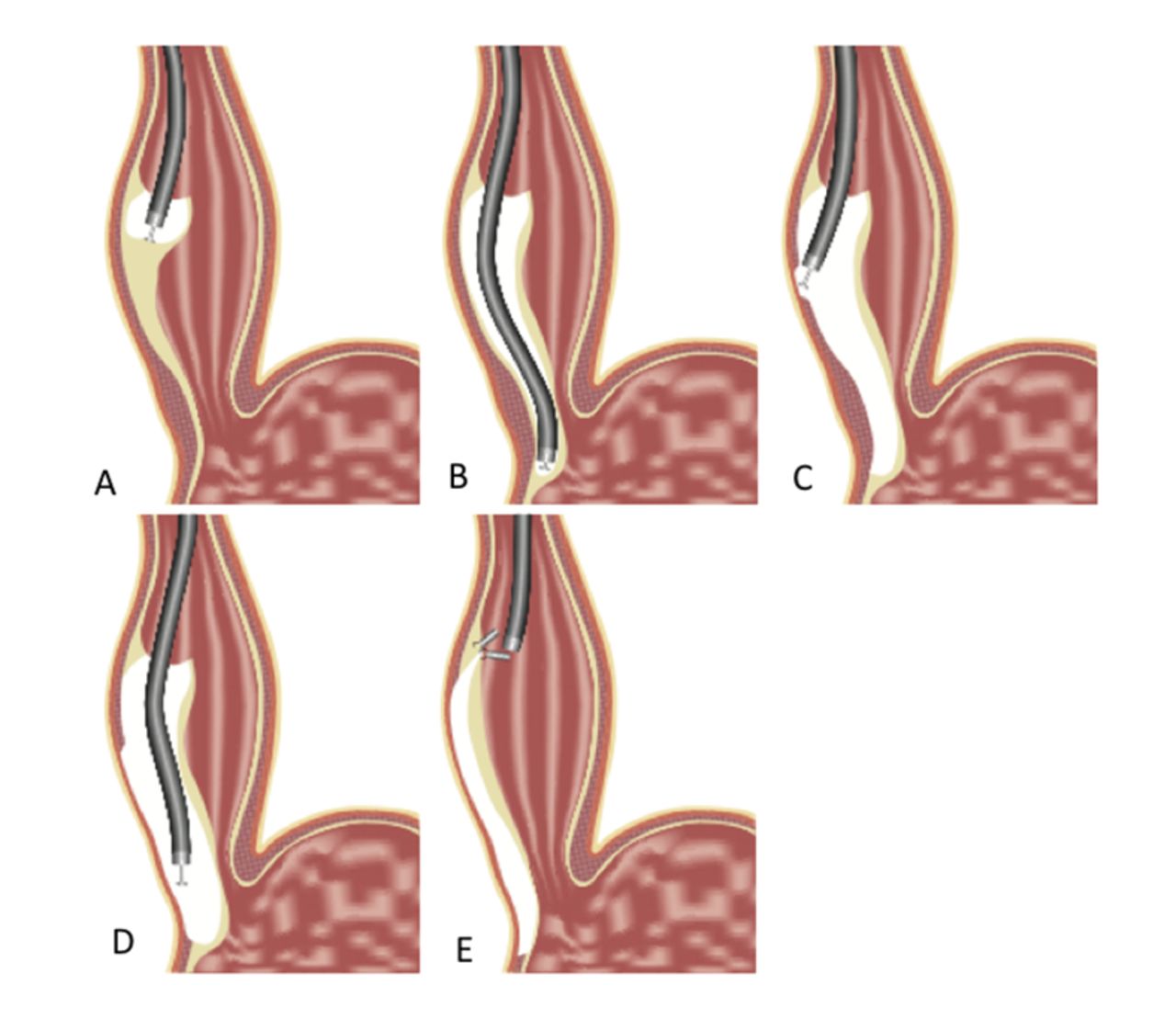
♦ Eficacia
El documento NOSCAR POEM proporcionó una revisión exhaustiva y la tabulación de los resultados de las series publicadas hasta principios de 2014.104 Estas 14 series tuvieron una mediana de seguimiento de un año o menos y muchas de ellas fueron con un pequeño número de pacientes (15-30).101-118 Todos fueron estudios prospectivos de un solo centro, salvo uno.117 Todos midieron la eficacia con el parámetro empleado durante las últimas dos décadas—la disminución de la puntuación de Eckardt a 3 o menos.119
La eficacia fue excelente (90-100% a 3-12 meses), excepto en el estudio multicéntrico, donde la eficacia fue del 82% en los pacientes con un año de seguimiento.117 Éste quizás haya sido el resultado del efecto de una curva de aprendizaje porque este estudio juntó los primeros cinco a 20 pacientes de cada uno de los centros incluidos.120
Estudios mostraron que los centros necesitan efectuar un mínimo de 20-40 procedimientos de POEM para lograr ser competentes,120 121 y unos 60 para dominar esta difícil técnica.121 Algunos pocos estudios también evaluaron la eficacia mediante el esofagograma cronometrado114-124, ,un método más objetivo que la puntuación de Eckardt, y confirmaron los buenos resultados. En los dos últimos años aparecieron publicaciones con seguimiento de un año o más en varios centros de los EEUU con 100, 41, 93 y100 pacientes, con tasas de éxito del 92%, 93%, 96%, 94%, respectivamente.121-124
En un estudio publicado el año pasado,126 de tres centros, con 79 pacientes y dos años de seguimiento, se mostró un gran éxito inicial del 94% a tres a seis meses, que descendió al 88% a 12-18 meses y al 78% a dos años o más.117 Al igual que en el estudio multicéntrico mencionado, estos resultados más modestos se atribuyeron al efecto de la curva de aprendizaje porque la mitad de los fracasos fueron en los primeros 10 pacientes de cada centro.
En la mayor serie de POEM hasta la fecha, Inoue et al informaron los resultados en 500 pacientes, con 105 de ellos con más de tres años de seguimiento.127 El procedimiento fue técnicamente exitoso en todos los casos. Se produjeron efectos moderadamente adversos en el 3,2% entre ellos neumotórax, hemorragia, lesiones de la mucosa, hematomas posoperatorios, derrame pleural efusión e inflamación del epiplón menor. No se registraron episodios adversos graves.
Los resultados a dos meses mostraron reducciones significativas de las puntuaciones de Eckardt y de las presiones del EEI. La mejoría de la puntuación de Eckardt se logró en el 91,7%. En la endoscopia, el 65% tenía signos de esofagitis por reflujo, pero sólo el 17% de los pacientes refirieron síntomas de ERGE. A tres años, los buenos resultados eran del 88,5%, con ERGE sintomática en el 21% y signos de esofagitis por reflujo en el 56%. Los síntomas de reflujo se trataron eficazmente con inhibidores de la bomba de protones.127
Como los autores ya observaron en otro artículo,128 hay varias limitaciones.
Primero, existen diferencias significativas entre las series asiáticas y las occidentales. Por ejemplo, la población de pacientes fue significativamente más joven (más de una década) en los trabajos de Inoue. 129Además, hubo pacientes mucho menos difíciles, como aquellos previamente tratados con botox o Heller (1% y 2% respectivamente en la serie de Inoue frente al 21% de botox previo y el 16% de Heller previo en la serie de los autores de este artículo) y gran dilatación esofágica mayor de 6 cm de diámetro esofágico (el 4% en Inoue vs el 27% en el trabajo de los autores).
Segundo, Inoue empleó una definición de eficacia diferente (pos- POEM Eckardt <2 o disminución de la puntuación de Eckardt en ≥4 puntos) que difiere de la definición empleada por todas las otras series publicadas de POEM y la mayoría de las series de MHL (es decir, diminución de la puntuación de Eckardt a ≤3).
Tercero, faltaron una cantidad significativa de datos—por ejemplo, aunque en más de 105 pacientes habían pasado más de tres años de su POEM, los datos de la puntuación de Eckardt sólo figuraron en el 58% y la endoscopia de seguimiento sólo en el 15%.
Algunas publicaciones recientes se centraron sobre los resultados de POEM en ciertos grupos de pacientes en quienes el procedimiento puede ser preferible a la MHL.
Primero, los pacientes con acalasia tipo III, acalasia “espástica” necesitan una miotomía larga en el cuerpo esofágico que no se puede efectuar con un abordaje laparoscópico, pero se puede realizar fácilmente a través del abordaje peroral. Un estudio multicéntrico reciente mostró resultados excelentes después del POEM en pacientes con trastornos esofágicos espásticos, con mejoría clínica en el 93% de los pacientes durante una media de seguimiento de 234 días. 130
Segundo, en niños seis estudios pequeños mostraron resultados excelentes tras la POEM, similares a los de los adultos y similares a los resultados de la miotomía laparoscópica de Heller en niños, pero con un procedimiento mucho menos invasivo que ésta.131-137
Tercero, los pacientes con acalasia avanzada a menudo necesitan esofagectomía. Debido a que con la POEM no queda cicatriz periesofágica ni adherencias se la prefiere a la MHL que no previene la necesidad de esofagectomía y puede causar cicatrices que posteriormente dificulten la esofagectomía. En un estudio prospectivo reciente de 32 pacientes con acalasia avanzada sometidos a POEM, el 96% de los casos fueron exitosos en el seguimieto a 30 meses (media de la disminución de la puntuación de Eckardt de 7,8 a 1,4; P<0,001).138
Cuarto, los pacientes que recibieron anteriormente tratamiento con la miomectomía de Heller, con botox o con dilatación por balón son candidatos para POEM. 139,140-142
♦ Efectos adversos
La incidencia de efectos adversos graves después de POEM es baja y no se han registrado muertes. Algunos efectos adversos poco importantes143 son:
• Pequeñas lesiones accidentales de la mucosa sobre el túnel submucoso que se cierran fácilmente con grapas endoscópicas durante el procedimiento.
• Neumomediastino, neumotórax, neumoperitoneo, o neumoperitoneo tenso durante el procedimiento fácilmente solucionado con un angiocath o una aguja de Veress
• Hemorragia intraprocedimiento que se controla a través de hemostasia endoscópica.
Estos incidentes se producen en el 10-25% de los casos,103-105 y su incidencia disminuye con la experiencia.121
Los efectos adversos intra y periprocedimiento de gravedad moderada143 son la aspiración del contenido de la luz (habitualmente durante la intubación) y el neumotórax sintomático que exige drenaje.144 Los efectos adversos tardíos se suelen producir a las 24-48 horas del procedimiento. Son de gravedad moderada, como la hemorragia que exige una nueva endoscopia para la hemostasia,122-145 y raras veces, en casos graves, intervención quirúrgica o taponamiento con balón de Blakemore.146
Otros efectos adversos tardíos son la dehiscencia del cierre del túnel122 y problemas cardiopulmonares, como neumonía147 o fibrilación auricular.148 Todos los trabajos publicados informaron tasas bajas de efectos adversos (<2-3%), excepto un trabajo chino de 2010 que informó efectos adversos en más del 50% de los pacientes, principalmente neumotórax.144 Los autores lo atribuyeron al empleo de aire en lugar de anhídrido carbónico, que se absorbe unas 170 veces más rápido de las cavidades corporales que el aire. Después que este centro chino, que es el que más procedimientos POEM efectuó en todo el mundo (>1700), cambió a anhídrido carbónico, la tasa de efectos adversos disminuyó a las cifras de otros centros. Actualmente, POEM es un procedimiento muy seguro en manos expertas.
♦ ERGE después de POEM
El problema de la ERGE después de POEM es de gran interés porque la POEM está desplazando rápidamente a la MHL como tratamiento de primera línea para la acalasia. Al principio no se registraba ERGE después de POEM, 101-107 probablemente porque se dependía de las puntuaciones de los síntomas o de entrevistas no estructuradas. Cuando se comenzó con la evaluación objetiva sistemática con endoscopia para evaluar la esofagitis por reflujo y los estudios del pH para medir la exposición ácida, fue evidente que la tasa de ERGE tras POEM era mucho mayor de lo que se pensaba. 115-151
Los estudios hallaron que el 27-59% de los pacientes tenían signos endoscópicos de ERGE tras POEM, el 29-38% tenían exposición ácida demasiado aumentada en los estudios del pH y el 15-23% sufrían síntomas frecuentes de ERGE. Estos pacientes fueron tratados eficazmente con inhibidores de la bomba de protones. Como ya se mencionó, los pacientes con acalasia pueden tener estudios del pH falso positivos debido a estasis y fermentación de los alimentos retenidos, con producción de ácido láctico.15 16.
La creencia difundida es que cuanto más eficaz es el desgarro delas fibras musculares del EEI, más eficaz será el alivio de la disfagia, pero a costa de mayor riesgo de ERGE. Debido a esto, la mayoría de los especialistas creen que durante la POEM o la MHL, no se puede poner en peligro eficacia de la miotomía para intentar disminuir la incidencia de la ERGE. Esto se debe a que la GERD se puede detectar y tratar con facilidad, mientras que la disfagia persistente y la alteración del vaciamiento esofágico tras la MHL o la POEM plantean un problema diagnóstico y terapéutico mucho más difícil. Es
importante señalar, sin embargo, que la ERGE puede ser asintomática en el 40-50% de los casos.122 151 Es necesario por lo tanto después de la POEM, al menos un estudio posoperatorio del pH y la vigilancia endoscópica cada uno o dos años a fin de detectar a los pacientes con ERGE para tratarlos y evitar las complicaciones del reflujo, como el esófago de Barrett y las estenosis pépticas.
No obstante, si por algún motivo es necesaria la fundoplicación de Dor o Toupet, POEM no interfiere con estos procedimientos.
♦ POEM en relación con los tratamientos habituales
El reciente ASGE PIVI repasó los resultados de los tratamientos habituales y los de POEM en detalle y propuso los siguientes umbrales de eficacia y seguridad para la adopción de POEM:
• Por lo menos el 80% de eficacia a 12 meses (definida como la puntuación de Eckardt ≤3 con un componente de disfagia de ≤2)
• Tasa de efectos adversos graves del 6% o menor
• Mortalidad a 30 días del 0,1% o menor.105
Según los datos publicados hasta ahora, los resultados de POEM superan estos umbrales. Actualmente no hay estudios aleatorizados de POEM frente a los tratamientos habituales.
Tres estudios de cohortes retrospectivos de los EEUU compararon la MHL con la POEM.109-158 El primero comparó 18 procedimientos POEM con 55 MHL y halló que POEM era más veloz (113 v 125 min; P<0,05), con menos hemorragia (10 v 55 ml; P<0,001), pero que los efectos adversos y el tiempo de hospitalización eran similares para ambas técnicas.
El segundo estudio comparó 18 procedimientos POEM con 21 MHL y halló efectos adversos similares, pero menos dolor posoperatorio y una vuelta más rápida a las actividades de la vida cotidiana después de POEM (2,2 vs 6,4 días; P=0,03).
El tercer estudio comparó 37 procedimientos POEM con 64 MHL y halló efectos adversos similares (un efecto grave en cada grupo). POEM tuvo menor duración del procedimiento (120 vs 160 min; P <0,001), menor tiempo de hospitalización (1,1 vs 2,5 días; P <0,001), mejor puntuación de Eckardt a un mes (0,8 vs 1,8; P <0,001) y seis meses (1,2 vs 1,7; P =0,1) y significativamente menos disfagia en respuesta a los sólidos a seis meses (0% vs 29% de pacientes con disfagia con los sólidos por lo menos semanalmente; P <0,001). El estudio también obtuvo datos del pH para 23 POEM y 31 MHL y halló tasas similares de ERGE (POEM 39% vs LHM 32%; no significativas).
Estos estudios hallaron que la POEM fue equivalente o superior a la MHL en todas las áreas evaluadas.
Sobre la base de estos datos comparativos y los excelentes resultados de POEM en más de 20 series prospectivas publicadas y teniendo en cuenta que la MH es más invasiva, es improbable que cualquier intento de un estudio aleatorizado entre la MHL y POEM reclute una cantidad adecuada de pacientes. Una investigación más factible y clínicamente importante sería comparar POEM con la dilatación neumática, que tiene las ventajas de ser un procedimiento ambulatorio más sencillo, si bien al costo de menor durabilidad y de necesitar más intervenciones con el tiempo.
► RECOMENDACIONES
Las recomendaciones para la acalasia de las principales sociedades científicas de gastroenterología ya tienen tres o cuatro años y no incluyen los adelantos terapéuticos recientes. Las recomendaciones de la Society of American Gastrointestinal and Endoscopic Surgeons de 2012 159 y del American College of Gastroenterology de 2013 40 aconsejan sospechar acalasia en pacientes con disfagia con los sólidos y líquidos con regurgitación que no responde a los inhibidores de la bomba de protones.
Son necesarias la endoscopia para descartar la obstrucción mecánica y la pseudoacalasia, la esofagografía para evaluar el vaciamiento y la manometría para confirmar el diagnóstico. El tratamiento se debe efectuar según la edad, el sexo, la preferencia del paciente y la experiencia institucional. En general, se recomienda el tratamiento definitivo (dilatación neumática o miotomía). La ITBE se reserva para los pacientes que no son buenos candidatos para el tratamiento definitivo. Se recomienda el seguimiento postratamiento con la puntuación de Eckardt (puntuación subjetiva) y la esofagografía (prueba objetiva).
No existen recomendaciones claras sobre la endoscopia de control para el cáncer esofágico y la progresión de la enfermedad. Algunos especialistas recomiendan la vigilancia endoscópica o radiológica cada tres años en pacientes con acalasia desde hace más de 10-15 años.
► CONCLUSIONES
La acalasia es un trastorno raro de la movilidad esofágica, que se manifiesta principalmente con disfagia. Recientemente cambió el paradigma para su diagnóstico y tratamiento. La manometría de alta resolución permitió el diagnóstico preciso de la acalasia, su diferenciación de otras enfermedades similares y la clasificación de la acalasia en subtipos.
El tratamiento médico es ineficaz para la acalasia. Hasta 2008 el tratamiento se limitaba a la dilatación neumática, la inyección de toxina botulínica y la MHL. Durante los últimos seis años, estudios prospectivos con resultados a corto plazo y a plazo intermedio mostraron que e procedimiento POEM es eficaz y seguro y representa un adelanto importante en el tratamiento de la acalasia porque combina la eficacia superior de la MHL con la facilidad relativa y el carácter no invasivo de la endoscopia.
POEM ha sido exitoso en todos los subtipos de acalasia y en pacietnes que habían sido sometidos anteriormente a la esofagomiotomía de Heller, la dilatación neumática o la ITBE. Los pacientes tratados con MHL o POEM deben tener un estrecho seguimiento del pH, ya que la ERGE es el efecto adverso más frecuente tras ambos procedimientos y suelen ser necesarios inhibidores de la bomba de protones. La endoscopía se debe efectuar periódicamente debido al aumento del riesgo de cáncer asociado con la ERGE y la acalasia. Se esperan estudios comparativos entre los resultados alejados de la POEM y los ya conocidos de la MHL.
Los adelantos tecnológicos en el diagnóstico y el agregado de POEM al arsenal terapéutico beneficiarán a los pacientes con acalasia.
♦ Resumen y comentario objetivo: Dr. Ricardo Ferreira.