Introducción
La testosterona es una hormona femenina importante pero enigmática. Actúa directamente como un andrógeno, además de ser un precursor obligado de la biosíntesis del estradiol. El control de la producción de testosterona en la mujer no es bien conocido debido a que no se ha descrito un mecanismo de retroalimentación que regule su producción. La testosterona ejerce efectos fisiológicos en los tejidos reproductivos y no reproductivos femeninos. Las concentraciones de la hormona se asocian positivamente con la función sexual, y muchos estudios aleatorizados y controlados con placebo han mostrado que puede ser un tratamiento eficaz para la disfunción sexual femenina.
Fisiología de los andrógenos
Durante los años reproductivos, en las mujeres la testosterona es producida por los ovarios y por la conversión periférica de la androstenediona y el sulfato de dehidroepiandrosterona (SSDHEA), que son preandrógenos sintetizados por los ovarios y las glándulas suprarrenales. En las mujeres premenopáusicas, los preandrógenos contribuyen aproximadamente al 50% de la testosterona circulante.
Primero, las concentraciones de testosterona comienzan a aumentar en las niñas entre los 6 y 8 años, cuando la maduración de la zona reticularis adrenal da lugar a la mayor producción de SDHEA, anunciando el inicio de la adrenarquia. La producción cíclica de testosterona por los ovarios comienza con la aparición de la ovulación; las concentraciones llegan a un pico máximo en la mitad del ciclo y se mantienen elevadas durante la fase lútea.
También se ha documentado una variación diurna, caracterizada por concentraciones más elevadas a la mañana. Las concentraciones máximas de testosterona ocurren en la tercera y cuarta décadas de la vida, seguidas por una disminución constante tanto de la testosterona como de sus precursores, a medida que la edad avanza.
La disminución fisiológica de la testosterona con la edad no está relacionada con la menopausia natural. Se desconoce cuál es la razón de esta declinación pero lo más probable es que se deba a la menor producción derivada de la hipofunción de los ovarios y las glándulas suprarrenales.
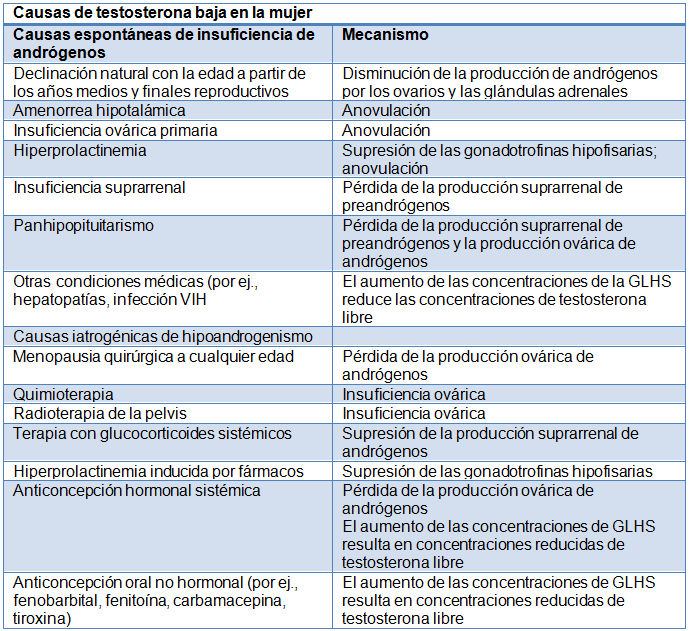
Las principales características de la fisiología de la testosterona dan cuenta de su papel en las mujeres. La enzima 5α-reductasa metaboliza la testosterona periféricamente en los tejidos blanco dando lugar a la dihidrotestosterona (DHT), que es el andrógeno más potente y también es el que más afinidad tiene para unirse al receptor de andrógenos.
Dentro de las células, la DHT se vuelve a metabolizar de modo que las concentraciones de sus metabolitos proporcionan un índice de la exposición del tejido a los andrógenos. La aromatización de la testosterona a estradiol se produce en los ovarios y los tejidos extragonadales, siendo estos últimos la fuente principal de producción de estrógenos después de la menopausia.
La testosterona circulante se une fuertemente a las proteínas plasmáticas ─casi el 66% se une a las globulinas ligadas a las hormonas sexuales (GLHS) y el 33% a albúmina. La fracción libre de la testosterona se determina por la tasa de producción de testosterona, la tasa de depuración metabólica y el nivel de GLHS. Las bajas concentraciones de GLHS llevan al aumento del clearence de la testosterona circulante; mientras que las concentraciones elevadas resultan en un clearence disminuido.
La testosterona circula en concentraciones nanomolares en las mujeres de todas las edades y aunque este nivel es mayor que el de las concentraciones picomolares del estradiol, la medición de las concentraciones de testosterona sérica en las mujeres ha estado limitada por la imprecisión de los ensayos, la gran variabilidad que hay entre ellos y las bajas concentraciones observadas en ellas.
El método más sensible para medir las concentraciones de esteroides sexuales es la cromatografıa líquida por espectrometría de masa en tándem (CL-EMT), que alimentó la esperanza de conseguir mayor precisión y confiabilidad, pero en el rango relevante de la fisiología femenina la variabilidad entre ensayos de la CL-EMT es muy importante.
Por otra parte, gran parte de la acción de la testosterona es el resultado del metabolismo intracelular, por lo que las concentraciones séricas solas no son un buen índice de la exposición tisular. La sensibilidad a nivel del receptor de andrógenos determina por sí sola la respuesta del individuo a un determinado nivel de testosterona. Por tanto, en la práctica clínica, las concentraciones de testosterona sérica son un tanto arbitrarias y siempre deben interpretarse según la presentación y la evaluación clínica.
.jpg)
Relación entre la testosterona y la función sexual femenina
La naturaleza multifactorial de la función sexual de la mujer, la gama de enfoques utilizados para medir la disfunción sexual femenina y los inconvenientes para medir la testosterona, sus precursores y sus metabolitos, han complicado esta especialidad. A pesar de estas limitaciones, grandes estudios transversales y longitudinales han hallado asociaciones consistentes entre los andrógenos y la función sexual femenina.
Es importante destacar que la función sexual no está relacionada con los cambios en las concentraciones circulantes de andrógenos en la menopausia o la posmenopausia temprana, ya que las concentraciones sanguíneas de andrógenos no cambian durante la transición menopáusica; en cambio, existen asociaciones entre los andrógenos específicos y las medidas auto reportadas de la función sexual, tanto en las mujeres premenopáusicas como en las posmenopáusicas.
Los resultados de un estudio de 1.021 mujeres sanas de la comunidad, reclutadas al azar, mostraron una asociación directa entre un nivel androgénico de SDHEA por debajo del percentilo 10 y la hipofunción sexual en mujeres ≥45 años.
En las mujeres de 18 a 44 años, las concentraciones de SDHEA por debajo del percentil 10 se asociaron directamente con menor deseo sexual, excitación y sensibilidad. No se hallaron asociaciones con la androstenediona o la testosterona total y libre.
Un estudio pequeño de mujeres que consultaron por disfunción sexual en una clínica especializada no halló ninguna asociación entre la testosterona endógena y la disfunción sexual femenina. Sin embargo, el estudio careció de elementos importantes para este resultado.
Posteriormente, un estudio longitudinal prospectivo de 3.266 mujeres de 42 a 52 años halló concentraciones concurrentes de las hormonas sexuales con la función sexual. La medición principal fue la frecuencia de la masturbación ─una función sexual que no depende de la pareja. La testosterona endógena se asoció con la frecuencia la masturbación, el deseo sexual y la excitación mientras que el SDHEA se asoció positivamente con la frecuencia de la masturbación y el deseo.
Un estudio danés de 560 mujeres sanas de la comunidad, de 19 a 65 años, en quienes los esteroides sexuales se midieron por CL-EMT y el deseo sexual mediante el Female Sexual Function Index (Índice de Función Sexual Femenina); después de hacer el ajuste por la edad las concentraciones de testosterona endógena total y libre, de androstenediona y del SDHEA se asociaron con el deseo sexual. Estudios de observación han hallado una asociación más estrecha entre la frecuencia de la masturbación y el deseo sexual y las concentraciones endógenas de testosterona total y libre y sus precursores.
Como modelo para estudiar el efecto de una reducción abrupta de las concentraciones de testosterona sobre la función sexual se ha utilizado la menopausia quirúrgica. Esencialmente, los resultados de estudios de observación de mujeres con menopausia quirúrgica por etiologías benignas han sido variados. El bienestar sexual preoperatorio predice la función sexual postoperatoria; no hubo correlación entre el deseo sexual postoperatorio y las concentraciones de andrógenos.
Las limitaciones de este modelo son que las concentraciones de todos los esteroides sexuales se reducen con la menopausia quirúrgica y el cuadro se complica debido a la cirugía, incluyendo la consiguiente infertilidad en las mujeres jóvenes. Las asociaciones positivas entre las concentraciones de andrógenos y el deseo sexual y la excitación en las mujeres indican la posibilidad de que las mujeres con pérdida del deseo sexual y la excitación se beneficien con el tratamiento con testosterona.
De acuerdo con el Diagnostic and Statistical Manual of Mental Disorders IV (DSM), el trastorno de deseo sexual hipoactivo es la ausencia de fantasías sexuales y el deseo de actividad sexual que provoca angustia en la mujer. Este diagnóstico motivó la investigación de los últimos 20 años sobre la eficacia de la testosterona exógena como tratamiento de la disfunción sexual femenina, específicamente el deseo sexual hipoactivo. En el DSM-V, el trastorno de deseo sexual hipoactivo ha sido fusionado con el trastorno de la excitación sexual femenina y ha sido rebautizado como trastorno de la excitación y el deseo sexual femenino, el cual sigue basado principalmente en el deseo sexual.
Debido a que el deseo sexual hipoactivo puede ser evaluado mediante cuestionarios validados y hasta la fecha ha sido el resultado primario de todos los ensayos clínicos de la terapia con testosterona, los médicos siguen utilizándolo como diagnóstico clínico.
Muchos trabajos aleatorizados y controlados han demostrado que la administración de testosterona mediante el implante subcutáneo, la inyección intramuscular, el parche transdérmico, el gel o la vía oral (para la metiltestosterona), con y sin estrógeno simultáneo, es efectiva para el tratamiento del trastorno de deseo sexual hipoactivo en las mujeres con menopausia natural o quirúrgica.
Con estos resultados, la guía de la Endocrine Society expresa que "la evidencia apoya la eficacia y la seguridad a corto plazo de altas dosis fisiológicas de testosterona para las mujeres posmenopáusicas con disfunción sexual por trastorno del deseo sexual hipoactivo".
La guía también recomienda considerar un ensayo terapéutico de 6 meses con testosterona transdérmica para las mujeres con diagnóstico de trastorno del deseo sexual hipoactivo según el DSM-IV. Como los autores describen a continuación, muchos de estos estudios han contribuido a conocer los efectos de la testosterona sobre otros resultados en la salud.
Testosterona y salud vaginal
Tradicionalmente, la atrofia vulvovaginal es tratada con dosis bajas de estrógenos por vía vaginal, un tratamiento altamente eficaz y seguro. Como para algunas mujeres la terapia con estrógenos vaginales está contraindicada (por ej., mujeres con cáncer de mama tratadas con inhibidores de la aromatasa), se ha propuesto el uso de la testosterona intravaginal.
Se han identificado receptores de andrógenos en la mucosa vaginal, la submucosa, el estroma, el músculo liso y el endotelio vascular. La densidad de los receptores androgénicos en estos tejidos disminuye con la edad, aunque la expresión vaginal de los genes de receptores de andrógenos aumenta con la administración de testosterona. La aromatasa, la enzima que convierte la testosterona en estradiol, y los isótopos 1 y 2 de la 5α-reductasa, que convierten a la testosterona en DHT, también están presentes en el tejido vaginal.
Varios estudios han investigado el uso de la testosterona intravaginal en las mujeres posmenopáusicas sin cáncer de mama. Se ha demostrado que en las mujeres posmenopáusicas el propionato de testosterona intramuscular induce la proliferación del epitelio vaginal.
Un estudio aleatorizado y controlado de 75 mujeres posmenopáusicas con síntomas de atrofia vaginal y disfunción sexual comparó la acción de 1 mg de testosterona más 0,625 mg de estrógeno equino conjugado por vía vaginal con 0,625 mg de estrógeno equino conjugado por vía vaginal solo, o placebo. Los mejores resultados en la mejoría de la atrofia vaginal y la función sexual se observaron con el estrógeno equino conjugado combinado con testosterona.
En otro estudio, 80 mujeres posmenopáusicas sanas fueron elegidas al azar para recibir 0,625 mg de estrógeno equino conjugado en crema, 300 µg de propionato de testosterona, ácido poliacrílico o placebo, 3 veces/intravaginal, durante 12 semanas.
En comparación con el placebo, la testosterona intravaginal se asoció con una mejoría significativa del deseo sexual, la lubricación, la satisfacción y la dispareunia, mientras que los estrógenos equinos conjugados lograron una mejoría significativa en el deseo sexual.
Los efectos favorables de la testosterona en estos estudios podrían ser el resultado de la aromatización local de la testosterona a estradiol. Un pequeño estudio piloto de Witherby y col. de etiqueta abierta mostró efectos favorables de la testosterona intravaginal en mujeres posmenopáusicas con cáncer de mama que estaban recibiendo inhibidores de la aromatasa.
Las medidas objetivas y subjetivas de la vaginitis atrófica mejoraron y las concentraciones de estradiol sérico, medidas por radioinmunoensayo altamente sensible, se mantuvieron indetectables en la mayoría de las mujeres.
Estos estudios son esperanzadores pero están limitados por su pequeñez. El estudio abierto de Witherby y col. sugiere que para que la testosterona mejore la atrofia vaginal no es necesaria la aromatización a estradiol. Sin embargo, se necesitan más estudios antes de que en el entorno clínico la testosterona vaginal pueda ser considerada para el tratamiento de la atrofia vulvovaginal de las mujeres con o sin cáncer de mama.
Testosterona y enfermedad cardiometabólica
Se ha postulado que las hormonas sexuales representan un papel importante en el desarrollo y la evolución de las enfermedades cardiovasculares, principalmente los estrógenos en las mujeres. La creencia general es que la testosterona aumenta el riesgo de enfermedad cardiovascular, pero en una revisión sistemática, Spoletini y col. concluyeron que la presencia de un estado hipoandrogénico en las mujeres es perjudicial para la salud cardiovascular.
En concentraciones fisiológicas, la testosterona tiene efectos favorables en el tono vasomotor, la función endotelial y la resistencia vascular periférica, a través de efectos directos sobre la pared de los vasos sanguíneos. La testosterona mejora la función arterial en las mujeres al mejorar la vasodilatación de la arteria braquial, tanto la dependiente del endotelio (mediada por el flujo) como la independiente del endotelio. En investigaciones in vitro, el efecto independiente sobre el endotelio parece ser independiente de la aromatasa.
En apoyo de este concepto, Worboys y col. informaron que la testosterona exógena mejoró la dilatación arterial después de trinitrato de glicerilo (dilatación independiente del endotelio)─un efecto no observado con la terapia con estradiol exógeno. En su mayoría, los datos de estudios de observación muestran una relación inversa entre la testosterona endógena y el riesgo de enfermedad cardiovascular.
Se desconoce si la testosterona endógena protege contra la enfermedad cardiovascular (es decir, la cardiopatía isquémica y el ictus isquémico), la muerte por enfermedad cardiovascular y la mortalidad general.
Los estudios informados tienen las siguientes limitaciones: son limitados en este campo, sobre todo en el grupo de mujeres mayores: muestras pequeñas, reclutamiento de conveniencia, muestras basadas en la clínica, diseños de casos y controles e intervalos prolongados entre el momento de la extracción de la sangre y los eventos cardiovasculares. De hecho, en un estudio longitudinal de Laughlin y col., las concentraciones bajas de testosterona endógena tuvieron un efecto adverso sobre el riesgo de enfermedad cardiovascular, mientras que los hallazgos reportados por Benn y col. revelaron efectos adversos sobre el riesgo de enfermedad cardiovascular con las concentraciones elevadas de testosterona endógena (por encima del percentilo 95); cada uno informó la aparición de eventos, décadas después de la extracción de sangre realizada para medir las concentraciones de esteroides sexuales.
En el estudio publicado por Laughlin y col., las concentraciones bajas de testosterona biodisponible y total se asociaron con una mayor incidencia de eventos cardiovasculares. Los datos reportados por Benn y col. son difíciles de conciliar, porque la concentración media de la testosterona total en las mujeres mayores fue la misma que la de las mujeres más jóvenes (1,9 nmol/l), siendo el rango inusualmente elevado para todas las mujeres.
Tampoco hallaron diferencias en las concentraciones de testosterona con la edad, lo que no coincide con los hallazgos de los estudios previos, lo que plantea dudas acerca de las concentraciones registradas. Las mujeres en el percentilo quinto superior de la testosterona al inicio del estudio (en este caso mujeres de 49 a 65 años) estaban en mayor riesgo de enfermedad cardiovascular posterior. Para que estas mujeres se encuentren en el extremo superior del percentilo quinto debieron haber tenido concentraciones extremadamente elevadas de testosterona, de manera que se podría sospechar la presencia del síndrome del ovario poliquístico u otra causa de exceso de andrógenos.
Independientemente de los factores de riesgo, la asociación entre las concentraciones de testosterona bajas, la mayor mortalidad general y los eventos cardiovasculares hallada en las mujeres del estudio de Sievers y col. (edad media 58 años) también se acepta para las mujeres de mediana edad.
Un estudio pequeño utilizó un método sensible de CL-MST para medir las concentraciones de testosterona. Ningún estudio informó sobre la asociación entre la DHT o cualquier testosterona o metabolito de la DHT y el riesgo de enfermedad cardiovascular. El único estudio que reportó como resultado al accidente cerebrovascular isquémico incluyó a 39 pacientes y no mostró ninguna asociación significativa con la testosterona.
La asociación entre la testosterona endógena y el riesgo de enfermedad cardiovascular no puede ser interpretada sin tener en cuenta los efectos del SGLH y los estrógenos, pero algunos estudios, para considerar el estradiol han utilizado las concentraciones de la GLHS.
Panel: teniendo en cuenta la GLHS
En las mujeres, la testosterona suele ser considerada cuando sus concentraciones se hallan en exceso y en presencia del síndrome del ovario poliquístico. La hiperinsulinemia, el exceso de andrógenos y el síndrome metabólico caracterizan al síndrome del ovario poliquístico. Una característica distintiva del síndrome del ovario poliquístico es la baja concentración de GLHS que, a su vez, se asocia a un riesgo más elevado de enfermedad cardiovascular observado en este trastorno.
Hay mucha evidencia que muestra que la GLHS es metabólicamente importante y no simplemente una proteína de transporte de los esteroides sexuales. Se ha convertido en un marcador independiente de resistencia a la insulina y riesgo de diabetes tipo 2, y ha sido implicada en la patogénesis de la diabetes tipo 2 y la enfermedad cardiovascular en las mujeres. Hay una estrecha asociación independiente e inversa estadísticamente de alta significancia entre la resistencia a la insulina y la GLHS, y entre el índice de masa corporal (IMC) y la GLHS. Estas asociaciones son independientes del estrógeno endógeno y las concentraciones de andrógenos.
En las mujeres posmenopáusicas, las concentraciones bajas de GLHS (no así las concentraciones elevadas de testosterona total) se asocian significativamente con un perfil lipídico más adverso (concentraciones de triglicéridos elevadas y concentraciones de HDL colesterol bajas), la acumulación de grasa visceral y mayor riesgo de diabetes.
"Las concentraciones bajas de GLHS son un factor de riesgo independiente de resistencia a la insulina, diabetes tipo 2 y perfil lipídico adverso en las mujeres jóvenes y de mediana edad"
Se comprobaron estrechas asociaciones inversas entre la GLHS y la proteína C reactiva, y entre la GLHS y la presión diastólica, en las mujeres posmenopáusicas después del ajuste por otras variables. Los polimorfismos de nucleótidos solos (PNS) en el gen de la GLHS se asocian con variaciones en las concentraciones de la GLHS. Sin embargo, las variantes del PNS explican solo el 2% de la varianza de la GLHS. Casi el 34% de la varianza en las mujeres posmenopáusicas puede explicarse por la resistencia a la insulina, el IMC y la presión arterial diastólica. La acumulación de grasa en el hígado podría modular la producción hepática de la GLHS por un mecanismo independiente de la insulina.
Por otra parte, las concentraciones fisiológicas de fructosa y glucosa suprimen la producción de la GLHS en los modelos animales; la fructosa en la dieta tiene un efecto muy marcado. La asociación entre la resistencia a la insulina y la GLHS desaparece después de hacer el ajuste teniendo en cuenta el hígado graso, lo que no ocurre con la asociación inversa entre la GLHS y la glucemia en ayunas. Coincidiendo con esto, la intervención en la dieta para reducir la grasa hepática se asocia con un aumento de la GLHS, un efecto que parece ser independiente de la resistencia a la insulina.
En las mujeres posmenopáusicas, el índice de andrógeno libre (IAL, calculado como testosterona total ÷ GLHS × 100), pero no la testosterona total, se asocia con el síndrome metabólico y un mayor riesgo de enfermedad cardiovascular. Por lo tanto, las concentraciones de GLHS y no las de testosterona explican la asociación entre el IAL y la fracción plasmática de testosterona libre ─y otros esteroides sexuales─ pero las concentraciones bajas de GLHS son un factor de riesgo independiente de resistencia a la insulina, diabetes tipo 2 y perfil lipídico adverso en las mujeres jóvenes y de mediana edad.
En general, los datos de observación disponibles indican que las concentraciones bajas de testosterona total, testosterona libre y testosterona biodisponible (libre y unida a la albúmina) y la GLHS sérica se asocian con una mayor probabilidad de enfermedad carotídea aterosclerótica, eventos cardiovasculares y mortalidad total. Por otra parte, las concentraciones extremadamente elevadas de testosterona endógena biodisponible también parecen aumentar el riesgo futuro de enfermedad cardiovascular en las mujeres.
Ensayos aleatorizados y controlados han demostrado que la testosterona transdérmica no tiene efectos negativos conocidos sobre el riesgo cardiovascular femenino, como los lípidos, la proteína C reactiva, el hematocrito, las proteínas de la coagulación y la resistencia a la insulina. En general, los ensayos aleatorizados y controlados del tratamiento con testosterona no han mostrado ningún incremento en la enfermedad arterial coronaria, accidente cerebrovascular o trombosis, aunque ninguno de los estudios se dedicó adecuadamente a investigar los efectos de la testosterona sobre los eventos cardiovasculares mayores.
Iellamo y col. informaron sobre los efectos la terapia con testosterona en un ensayo aleatorizado y controlado en el que 36 mujeres con enfermedad cardiovascular preexistente (insuficiencia cardíaca congestiva grave) fueron asignadas al azar para recibir tratamiento con testosterona transdérmica o placebo durante 6 meses.
Las mujeres tratadas con testosterona tuvieron una mejoría significativa de la prueba de la caminata de 6 min, el consumo de oxígeno y la resistencia a la insulina, comparadas con el grupo que recibió placebo; también mostraron un mejor rendimiento en cada una de estas pruebas, con mejor pronóstico para la insuficiencia cardiaca congestiva. Este estudio no significa que las mujeres con insuficiencia cardíaca congestiva deben ser tratadas con testosterona sino más bien apoya la necesidad de una mejor comprensión del papel de la testosterona en la patogénesis de la enfermedad cardiovascular femenina.
Testosterona y cognición
La evidencia de estudios básicos y clínicos indica que en las mujeres, los esteroides sexuales afectan la cognición y la progresión del deterioro cognitivo a la demencia. Los hallazgos de estudios básicos muestran que el estradiol y la testosterona son neuroprotectores y tienen acciones antiinflamatorias dentro del cerebro. Las concentraciones de testosterona en el cerebro durante los años reproductivos de la hembra humana son varias veces superiores a las concentraciones de estradiol.
Como mencionaron antes, los autores expresan que en el cerebro, la testosterona protege contra el estrés oxidativo, la apoptosis inducida por la deprivación en el suero y la toxicidad del β-amiloide soluble (Aß).
En modelos animales, algunos de estos efectos se bloquean por la inhibición de la biosíntesis de estrógenos, lo que sugiere que están mediados por los estrógenos. La protección contra la toxicidad Aß que brinda la testosterona parece estar regida por un mecanismo dependiente del receptor den andrógeno que conduce a la regulación hacia arriba de la enzima neprilisina, catabolizadora del Aß.
Los estudios de testosterona en las mujeres han dado diferentes resultados, dependiendo de la edad de las mujeres estudiadas, las dosis de testosterona utilizadas y la duración del estudio. En un trabajo que incluyó 26 mujeres premenopáusicas sanas, la replicación aguda de las concentraciones de testosterona masculina (después de una dosis de testosterona que resultó 10 veces superior a la concentración de testosterona sérica) mejoró la capacidad visual-espacial; no se investigaron el aprendizaje verbal ni la memoria.
Los efectos de las concentraciones bajas de testosterona y del tratamiento con testosterona han sido explorados en estudios de observación y clínicos en mujeres postmenopáusicas. En un pequeño estudio de 39 mujeres de edad avanzada (65 a 90 años), las concentraciones de testosterona endógena fueron elevadas no así las de estradiol, y se asociaron con una mayor fluidez verbal pero no con la memoria verbal, mientras que en otras 38 mujeres, las concentraciones elevadas de ambas hormonas (edad media 68 años) se asociaron con un mejor desempeño de la memoria verbal.
Dos estudios investigaron los efectos de 40 mg/día de undecanoato de testosterona por vía oral a mujeres posmenopáusicas. En un estudio, esta dosis dio lugar a concentraciones suprafisiológicas de testosterona, con un valor medio en el orden de los 7 nmol/l─más de 3 veces el límite superior normal de las mujeres jóvenes─y más de 10 veces la concentración de DHT en las primeras 4 horas después de la dosificación. Un estudio controlado con placebo de 4 semanas en mujeres posmenopáusicas de 50 a 65 años halló que el undecanoato de testosterona se asoció con la fluidez verbal, la memoria verbal o la capacidad espacial, aunque la duración de la exposición habría sido demasiado corta como para dar lugar a efectos significativos.
En otro estudio pequeño de 50 mujeres, aleatorizado y controlado con placebo, que recibían estradio, el agregado de la misma dosis de undecanoato de testosterona por vía oral durante 24 semanas se asoció con una reducción de la memoria inmediata, pero no se hallaron otros efectos sobre el rendimiento cognitivo.
Estudios posteriores de la cognición en mujeres posmenopáusicas investigaron la restauración de las concentraciones de testosterona sérica a los niveles observados en las mujeres premenopáusicas sanas.
Estos estudios demostraron un efecto predominantemente favorable en el aprendizaje y la memoria verbal. En un estudio de etiqueta abierta con imágenes funcionales del cerebro en mujeres de 47 a 60 años tratadas con estrógenos y que habían tenido una menopausia natural o quirúrgica, se administró testosterona transdérmica o en y aerosol durante 6 meses. Durante las tareas de rotación mental y la fluidez verbal se comprobó una reducción del reclutamiento neuronal (evaluado por la reducción de la intensidad de la señal de la resonancia magnética dependiente del nivel del oxígeno en la sangre del lóbulo parietal) pero sin ningún cambio en el rendimiento, la exactitud o la velocidad.
En un estudio paralelo dl mismo grupo, estos efectos no fueron observados en las mujeres asignadas al azar al tratamiento con estrógeno y progestina oral o placebo. En un estudio piloto de 9 mujeres posmenopáusicas (menopausia natural o quirúrgica) que recibieron estradiol y testosterona transdérmicos durante 26 semanas se observó una mejoría significativa del aprendizaje y la memoria verbal, incluyendo una mejoría en el recuerdo diferido, mientras que en las 30 mujeres control los puntajes no se modificaron.
Para investigar más a fondo las conclusiones de estudios piloto y de etiqueta abierta, un estudio doble ciego, aleatorizado y controlado con placebo investigó los efectos de la aplicación diaria de testosterona en gel en mujeres posmenopáusicas (menopausia natural) de 55 a 65 años que no estaban recibiendo estrógeno simultáneamente. Al cabo de 6 meses, después de ajustar por la edad y el puntaje inicial se observó una mejoría en el aprendizaje verbal y la memoria, que fue estadísticamente significativa comparada con el placebo. Las participantes no tenían deterioro cognitivo al comienzo del estudio y la mejoría estuvo dentro de la gama normal de la función cognitiva para la edad.
En un pequeño estudio en hombres, Cherrier y col. comprobaron que para ejercer un efecto en la memoria verbal, la testosterona debe convertirse a estradiol. En este estudio, en el que los hombres con hipogonadismo estaban tratados con testosterona intramuscular semanalmente, se formaron 2 grupos al azar para recibir terapia dirigida con un inhibidor de la aromatasa o placebo; el grupo placebo tuvo un aumento significativo de la concentración media de estradiol, mientras que el grupo que recibió el inhibidor de la aromatasa permaneció con estrógenos muy bajos. En el grupo placebo, el puntaje medio de la memoria verbal fue menor al inicio del estudio y mostró que el valor basal aumentó significativamente hacia el final del estudio; el puntaje no tuvo una diferencia significativa con el grupo que recibió el inhibidor de la aromatasa, por lo que los hallazgos no fueron concluyentes.
Shah y col. estudiaron si la inhibición de la aromatasa impide el efecto de la testosterona sobre la cognición en las mujeres postmenopáusicas. Estas mujeres, que habían estado recibiendo estradiol transdérmico durante al menos 8 semanas, comenzaron a recibir testosterona transdérmica en dosis que llevaron las concentraciones de la testosterona libre al límite superior normal de las mujeres jóvenes, y se asignaron al azar para recibir un inhibidor de la aromatasa o un placebo idéntico.
El uso de un inhibidor de la aromatasa no modificó ningún resultado de las medidas cognitivas, que incluyeron la memoria verbal y la reproducción visual. Considerando que al inicio del estudio de Cherrier y col., los hombres tenían los estrógenos agotados, las mujeres del estudio de Shah y col. estaban tratadas con estrógenos antes y durante la administración de testosterona, de tal manera que el efecto hormonal sobre la memoria verbal que requiere la acción del estradiol fue conseguido mediante la terapia con estrógenos en ambos grupos de mujeres.
En resumen, estudios de observacional e intervención debidamente documentados han demostrado una asociación entre el aprendizaje y la memoria verbal y las concentraciones fisiológicas de testosterona exógena en las mujeres postmenopáusicas.
La simulación de concentraciones masculinas de testosterona en las mujeres premenopáusicas mejoró el rendimiento visual-espacial, pero los efectos de las concentraciones masculinas de de testosterona sobre el aprendizaje verbal y la memoria no han sido estudiados en las mujeres premenopáusicas. Los efectos de la testosterona en el aprendizaje y la memoria verbal en las mujeres parecen no depender de la aromatización a estradiol. La mejoría estadísticamente significativa de la memoria verbal observada con el tratamiento con testosterona en las mujeres posmenopáusicas justifica ahondar la investigación sobre el uso de la testosterona para mejorar el rendimiento cognitivo o retrasar el deterioro cognitivo, pero en la actualidad, el uso de la testosterona para este propósito no está justificado.
Efecto músculo-esquelético de la testosterona
Los receptores androgénicos se expresan en los osteoblastos y los osteocitos. En los hombres, los efectos esqueléticos de los andrógenos parecen estar mediados directamente por los receptores de andrógenos e indirectamente por la aromatización a estrógenos, pero en las mujeres parece predominar este último mecanismo. Al final de la edad reproductiva femenina, las concentraciones más bajas de testosterona libre, no así del estradiol, se asocian con una disminución estadísticamente significativa de la densidad mineral ósea (DMO) superior al 1% por año.
En las mujeres de 67 a 94 años, la testosterona total endógena se asoció positivamente con la DMO de la cadera y columna lumbar, mientras que la testosterona libre se ha asociado positivamente con la DMO de la cadera. En el estudio de observación de la Women’s Health Initiative, las concentraciones más elevadas de testosterona endógena biodisponible se asociaron con una menor ocurrencia de fractura de cadera, independiente de las concentraciones de estradiol y GLHS.
Los datos sobre los efectos de la testosterona exógena en el hueso de las mujeres son escasos. En un pequeño estudio, 34 mujeres posmenopáusicas se recibieron un implante de estradiol más testosterona o estradiol solo cada 3 meses durante 2 años, logrando aumentos significativamente mayores de la DMO en el grupo que recibió el tratamiento combinado.
En un estudio aleatorizado y controlado de 2 años de duración que incluyó a 311 mujeres posmenopáusicas tratadas con estrógenos equinos conjugados por vía oral, con y sin metiltestosterona, los aumentos en la DMO de la cadera y la columna fueron mayores para el grupo que recibió metiltestosterona.
En un estudio más pequeño de 66 mujeres con menopausia quirúrgica tratadas con estradiol oral, se agregó metiltestosterona y no se comprobó un aumento de la DMO en la cadera, aunque sí hubo un aumento en la columna lumbar comparado con el valor del inicio del estudio, el aumento con metiltestosterona no fue significativamente diferente al que se observó con estradiol solo. Al inicio de estos estudios, las mujeres no tenían osteoporosis.
En un estudio de 51 mujeres con hipopituitarismo se observó un aumento más marcado de la DMO en la cadera en las mujeres tratadas con parches de 300 mg de testosterona transdérmica más estradiol que en las que recibieron estradiol solo; en la columna lumbar no se observó un efecto similar.
Por el contrario, el tratamiento con un parche de 150 mg de testosterona transdérmica más la terapia de estradiol y progestina realizado en 73 mujeres con insuficiencia ovárica primaria no mostró beneficios en la DMO, en comparación con el tratamiento de 72 mujeres con estradiol-progestina solo. No hay datos de estudios aleatorizados y controlados sobre el efecto del tratamiento con testosterona en las fracturas en las mujeres.
Con respecto a la composición corporal, en un estudio de mujeres de 67 a 94 años, las concentraciones elevadas de testosterona libre endógena se asociaron directamente a una mayor masa corporal magra. Ensayos aleatorizados y controlados han demostrado mayores incrementos en la masa corporal magra y la fuerza, y una mayor reducción del porcentaje de grasa en las mujeres posmenopáusicas que recibieron la combinación de estrógeno y testosterona, en comparación con las que recibieron estrógenos solos.
En resumen, aunque los hallazgos de estudios epidemiológicos indican que la testosterona tiene un papel anabólico importante a nivel muscular y óseo, los ensayos clínicos han sido pequeños y en su mayoría de corta duración, por lo que los efectos de la terapia con testosterona sobre la salud músculoesquelética y el riesgo de fractura siguen siendo inciertos.
Testosterona y cáncer ginecológico
Cáncer de mama
Los carcinomas de mama se diferencian por su histopatología, expresión y bioactividad de los receptores hormonales y su fisiopatología. Evidencias de alto nivel vinculan el riesgo de cáncer de mama con la edad, la edad de la menarca, la historia familiar, las mutaciones genéticas, la paridad, la obesidad y el tabaquismo.
Como mecanismo central en la fisiopatología del cáncer de mama se ha propuesto la duración de la exposición de por vida a los estrógenos. Sin embargo, la relación entre los andrógenos y el riesgo de cáncer de mama no está clara.
El hiperandrogenismo femenino, causado por el síndrome del ovario poliquístico, o el tratamiento con dosis elevadas de andrógenos en los transexuales de mujer a hombre no aumentan el riesgo de cáncer de mama.
Se ha propuesto que la elevada bioactividad de los receptores de estrógenos α aumenta el riesgo de cáncer de mama, y también que la expresión de receptores de andrógenos ejerce un efecto inhibitorio del crecimiento de los tumores con receptores α de estrógenos, relacionándose con un mejor pronóstico de los tumores que no tienen receptores α de estrógenos. Sin embargo, la acción del receptor de andrógenos en diferentes subtipos de cáncer de mama no se conoce por completo.
Estudios preclínicos han demostrado que en algunas líneas celulares cancerosas, la testosterona es antiproliferativa y proapoptótica.
Dos grandes estudios epidemiológicos han informado sobre la testosterona endógena y el riesgo de cáncer de mama en las mujeres pre y posmenopáusicas. El primero fue un estudio de 7 estudios de observación prospectivos agrupados, sobre el riesgo de cáncer de mama en mujeres premenopáusicas, incluyendo 767 casos y 1.699 controles comparables. Las concentraciones elevadas de testosterona total endógena, androstenediona, SDHEA, estradiol total y libre y estrona se asociaron cada uno en forma independiente con un riesgo mayor de cáncer de mama, pero no con la testosterona libre.
En el segundo estudio, un análisis en colaboración de 18 estudios de observación prospectivos que compararon a mujeres posmenopáusicas con cáncer de mama con mujeres posmenopáusicas control mostró asociaciones positivas con el estradiol, la estrona y el riesgo de cáncer de mama, con tendencias lineales estadísticamente significativas, independientemente de los métodos de ensayo. Cuando se midió la testosterona por pruebas de extracción y directas, y no mediante la CL-EMT, se observó una asociación entre la testosterona total y el riesgo de cáncer de mama. Aunque en este análisis combinado los estudios que usaron la CL-EMT solo incluyeron 227 casos y 227 controles, los hallazgos no plantearon dudas acerca de las conclusiones que se pueden extraer de los estudios utilizando ensayos menos sensibles. Por otra parte, una asociación identificada en la investigación epidemiológica no infiere causalidad.
Una limitación importante de los estudios aquí descritos─y de la mayoría de los estudios en este campo ─es el supuesto de que la testosterona, el estradiol y la estrona pueden ser incluidos en el análisis como variables independientes sin tener en cuenta las concentraciones de estrógeno. La aromatasa es la principal enzima que convierte a los andrógenos en estrógenos dentro de la mama y que impulsa la progresión del cáncer de mama. Junto con el riesgo de cáncer de mama, la expresión del gen de la aromatasa aumenta con la edad.
En las mujeres posmenopáusicas, la estrona y el estradiol circulantes derivan de la biosíntesis no gonadal, de tal manera que las concentraciones hormonales plasmáticas proporcionan una medida sustituta de lo que está sucediendo a nivel tisular. Otra limitación de los estudios de observación es que la medición de una sola hormona es una mala sustitución para medir la exposición acumulada de la hormona a lo largo de la vida, la que está relacionada con la edad y las fluctuaciones cíclicas y circadianas.
En los estudios clínicos del parche de testosterona de hasta 2 años de duración no se observó un aumento del riesgo de cáncer de mama invasivo. El análisis de los datos del estudio Nurses Health mostró que las usuarias actuales (y no las anteriores) de metiltestosterona oral─ un andrógeno sintético no aromatizable ─estaban en mayor riesgo de cáncer de mama. En total, se reportaron 32 cánceres de mama en 5.628 años de seguimiento; la edad media de las mujeres fue de 61,5 años y las que usaron metiltestosterona tuvieron peor perfil de riesgo de cáncer de mama ya que eran más jóvenes, más delgadas, tenían más probabilidades de tener una enfermedad mamaria benigna (55%) y consumían más alcohol que los controles.
Es importante destacar que se desconoce la razón por la cual las mujeres tenían indicada la metiltestosterona. Un aumento del riesgo de cáncer de mama en usuarias actuales de metiltestosterona no fue avalado por otros estudios que utilizaron este fármaco y que tuvieron en cuenta el uso concurrente de estrógeno y progestina.
Dos estudios de observación del riesgo de cáncer de mama asociado al tratamiento con implante de testosterona y testosterona transdérmica, que incluyeron un número similar de usuarias y la misma duración del seguimiento que el Nurses Health Study, informó que el riesgo de las usuarias actuales no supera al riesgo establecido para la comunidad.
Glaser y Dimitrakakis reportaron 142 casos de de cáncer de mama invasivo/100.000 personas/año en mujeres con implantes de testosterona, en comparación con 293/100.000 personas/año de la comunidad; sin embargo, el nivel de testosterona alcanzado en ese estudio estuvo en el rango bajo del nivel de los hombres.
En resumen, los estudios epidemiológicos que mostraron asociaciones positivas entre las concentraciones de testosterona endógena y el riesgo de cáncer de mama tienen limitaciones importantes. Los estudios preclínicos muestran efectos protectores para algunos subtipos de cáncer.
Los estudios de observación no hallaron un aumento del riesgo de cáncer de mama en las usuarias de testosterona exógena anteriores; uno de los 3 estudios comprobó un aumento del riesgo en usuarias actuales de metiltestosterona, y 3 estudios de testosterona parenteral no hallaron un aumento del riesgo en las usuarias actuales. Los estudios que utilizaron 3 dosis de testosterona transdérmica en parches tampoco comprobaron un aumento del riesgo de cáncer de mama invasivo.
Ningún ensayo clínico ha tenido la suficiente duración como para sacar conclusiones sobre la seguridad de la testosterona exógena, en términos de cáncer mama, por lo que en este caso se desconocen los efectos a largo plazo. Un gran estudio de seguridad de la testosterona transdérmica versus placebo en mujeres con mayor riesgo de enfermedad cardiovascular acumuló datos de más de 7.000 mujeres-año, y a pesar de que prolongó el período de seguimiento recomendado tuvo que ser suspendido por falta de fondos, razón por la cual los datos no han sido publicados.
Cáncer de ovario y de endometrio
El papel de los andrógenos endógenos en la carcinogénesis del ovario no se conoce bien. Un gran estudio prospectivo que comparó 565 casos de cáncer de ovario epitelial invasivo con 1.097 controles apareados no halló asociación entre los andrógenos y el riesgo general de cáncer de ovario epitelial invasivo.
Se han reportado asociaciones negativas entre la androstenediona y los carcinomas serosos de alto grado. tipo II, y asociaciones positivas con los carcinomas serosos de bajo grado, tipo I, lo que señala que los andrógenos podrían representar un papel tanto protector como procarcinogénico. No se han hecho ajustes por el nivel de estradiol, por lo que no es posible concluir si se trata de un efecto directo de los andrógenos o se produce a través de su aromatización a estrógenos.
La testosterona exógena no se ha asociado independientemente del riesgo de cáncer de endometrio. En un ensayo aleatorizado y controlado de testosterona a nivel endometrial, de 12 meses de duración, en transexuales de mujer a hombre, la testosterona se mostró antiproliferativa sin evidencia de proliferación. En general, los datos para este resultado son escasos.
Conclusión
En 2004, un panel de expertos de la Food and Drug Adminstration de EE.UU. concluyó que la testosterona transdérmica es un tratamiento efectivo para el trastorno de deseo sexual hipoactivo pero que la documentación de sus diversas acciones y seguridad en las mujeres es insuficiente. Esto pone de relieve el grado de atraso que tiene la investigación sobre el papel de la testosterona y otros andrógenos en la mujer, comparada con la investigación en los hombres.
La mayor parte de la información nueva proviene de los resultados secundarios de grandes ensayos aleatorizados y controlados realizados para investigar la testosterona en el tratamiento del trastorno de deseo sexual hipoactivo. Por lo tanto, el conocimiento de la fisiología y los efectos tisulares específicos de los andrógenos en las mujeres sigue siendo incompleto. Dado que en la mayoría de los tejidos de las mujeres se han aislado receptores de andrógenos y que durante los años previos y posteriores a la menopausia la testosterona circula en concentraciones más elevadas que el estradiol es necesario aumentar el conocimiento sobre la acción de la testosterona y el resultado de la insuficiencia androgénica.
Esta revisión indica que la testosterona ha sido soslayada como una hormona con efectos cardiovasculares potencialmente favorables en las mujeres y que las asociaciones entre la testosterona y el riesgo de enfermedad cardiovascular y la mortalidad total en las mujeres mayores están aún por establecerse. Los beneficios posibles de los efectos de la testosterona sobre la función cardiovascular necesitan más investigación.
Los pocos estudios que muestran los efectos favorables de la testosterona sobre el rendimiento cognitivo son alentadores, de manera que la realización de más estudios permitirá determinar si la terapia con testosterona puede retrasar el deterioro cognitivo leve y, posiblemente, la demencia.
También se requieren más ensayos clínicos de alta calidad para evaluar los efectos de la testosterona en la salud músculo-esquelética y el riesgo de fracturas por fragilidad. Lo más urgente es la necesidad de investigaciones para aclarar si el tratamiento con testosterona modifica el riesgo de cáncer de mama en mujeres pre y posmenopáusicas, ya que este es el tema que preocupa a la mayoría de los médicos al considerar la prescripción de testosterona para la disfunción sexual femenina.
La prescripción de testosterona es un tratamiento a considerar pero no debe ser indicado rutinariamente a las mujeres con una disminución prematura de la producción de testosterona, o a las mujeres que sufren específicamente insuficiencia ovárica prematura, menopausia quirúrgica e hipopituitarismo.
Las recomendaciones actuales para la práctica clínica sobre terapia con andrógenos de la Endocrine Society incluyen recomendaciones para el uso de testosterona en las mujeres. Sin embargo, se necesitan los estudios aquí propuestos para sustentar las futuras recomendaciones respecto del papel de la testosterona en la prevención de las enfermedades de la vejez y de la seguridad de dicho tratamiento.
Traducción y resumen objetivo: Dra. Marta Papponetti