Introducción
La gastrectomía laparoscópica en manguito (GLM) se originó primero como parte de la derivación biliopancreática en la operación de switch duodenal [1]. En 2003, Regan y col. [2], la describieron como la primera parte de un procedimiento en 2 etapas, para los pacientes súper-súper obesos sometidos a un bypass gástrico laparoscópico (BGL) en Y de Roux. Cuando se encontró que los pacientes tenían una pérdida sustancial de peso, después de la etapa inicial, la GLM se desarrolló como un procedimiento independiente.
La pérdida de peso y la alteración de las comorbilidades después de la GLM, parecen estar relacionadas con cambios bioquímicos por la resección gástrica y/o transporte expedito del contenido del estómago en el intestino delgado [3]. En 2012, la American Society for Metabolic and Bariatric Surgery, publicó una declaración de posicionamiento, reconociendo a la GLM como una opción aceptable de procedimiento bariátrico primario [3]. Ello se basó en estudios randomizados, que mostraron resultados de pérdida de peso y mejora de las comorbilidades equivalentes entre la GLM y el BGL [4,5].
En los últimos años, la GLM parece haber ganado popularidad en los EEUU. Un estudio reciente, utilizando la base de datos clínicos del University HealthSystem Consortium, encontró que el uso de la GLM ha aumentado desde 0,9% en 2008 hasta el 36,3% en 2012 [6]. Aunque el University HealthSystem Consortium se basa en datos recolectados de instituciones académicas, ese hallazgo probablemente representa una gran tendencia nacional. Hay pocos estudios a gran escala que examinen los resultados de la GLM, comparados con aquellos del BGL. Por lo tanto, este estudio apuntó a examinar las tendencias nacionales y los resultados de la GLM vs el BGL.
Métodos
Base de datos
La base de datos del American College of Surgeons National Surgical Quality Improvement Program (ACS NSQIP) es el primer programa nacional validado, basado en resultados, diseñado con el propósito de mejorar la calidad de la atención quirúrgica. Comprende a más de 500 hospitales y recolecta y recibe datos a nivel hospitalario, sobre factores preoperatorios de riesgo, variables intraoperatorias, y morbilidad y mortalidad dentro de los 30 días, después de procedimientos quirúrgicos en pacientes internados y ambulatorios.
Se emplea a un revisor entrenado en clínica quirúrgica, en cada hospital participante, para estandarizar la captura de datos y asegurar la fiabilidad. La información adicional sobre la estrategia de muestreo del ACS NSQIP, extracción de datos y programas específicos, puede hallarse en el sitio en internet del ACS NSQIP [7]. Se obtuvo la aprobación del Institutional Review Board del University of California Irvine Medical Center y del ACS NSQIP, para el uso de los datos a nivel paciente analizados en este estudio.
Selección y descripción de los participantes
La base de datos del ACS NSQIP fue revisada retrospectivamente, para todos los pacientes sometidos a GLM o BGL para el tratamiento de la obesidad mórbida, entre 2010 y 2011. Los diagnósticos apropiados y los códigos de procedimiento fueron seleccionados, usando los códigos de diagnóstico de la International Classification of Disease, 9th Edition, Clinical Modification (ICD-9-CM) y los códigos de la Current Procedural Terminology (CPT). Los principales códigos de diagnóstico utilizados fueron: obesidad (278.00) y obesidad mórbida (287.01). Los códigos CPT de procedimiento fueron: 43775 para la GLM, y 43644 y 43645 para el BGL. Los pacientes sometidos a procedimientos de emergencia fueron excluidos del análisis.
Variables demográficas y resultados
Las variables analizadas incluyeron los datos demográficos de los pacientes (edad, sexo y etnicidad), índice de masa corporal (IMC), condiciones de comorbilidad (diabetes, accidente cerebrovascular, enfermedad pulmonar obstructiva crónica [EPOC], insuficiencia cardíaca congestiva, hipertensión, enfermedad vascular periférica, cáncer, tabaquismo y uso de alcohol) y clasificación de la American Society of Anesthesiologists (ASA). El número medio de comorbilidades por paciente fue calculado para cada grupo.
Los datos descriptivos perdidos del paciente fueron excluidos del análisis. Las variables operatorias incluyeron la duración de la cirugía y de la anestesia. La medición de resultados primarios incluyó la morbilidad grave y mortalidad dentro de los 30 días.
Las complicaciones individuales analizadas incluyeron: infección del tracto urinario, infección de la herida, formación de absceso, neumonía, embolia pulmonar, trombosis venosa profunda, insuficiencia renal aguda, sangrado que requirió transfusión, accidente cerebrovascular, infarto de miocardio, sepsis y paro cardíaco. Los resultados secundarios medidos fueron la duración de la estadía hospitalaria, las readmisiones dentro de los 30 días y las reoperaciones dentro de los 30 días. Los datos de readmisión estuvieron disponibles sólo para el año 2011 en el ACS NSQIP y fueron definidos como readmisión a un servicio quirúrgico dentro de los 30 días de la operación primaria.
Análisis estadístico
El análisis estadístico fue realizado usando el programa SAS, versión 9.3 (SAS) y el entorno estadístico R [8]. Las diferencias en las características de los pacientes, complicaciones, variables operatorias, duración de la estadía hospitalaria, readmisión dentro de los 30 días, morbilidad y mortalidad, fueron analizadas entre los grupos.
Los resultados binarios fueron comparados usando la prueba de chi-cuadrado con corrección de Yates. La prueba t de dos muestras con varianza desigual, fue empleada para comparar las variables continuas. Se realizó un análisis multivariado de regresión logística para la morbilidad dentro de los 30 días, entre los pacientes sometidos a GLM y BGL. Las variables independientes usadas para el riesgo ajustado incluyeron: demografía del paciente, IMC, clase ASA y condiciones comórbidas individuales.
El análisis multivariado no pudo ser realizado para la mortalidad dentro de los 30 días, debido al pequeño número de fallecimientos en el conjunto de datos. Las comparaciones fueron consideradas estadísticamente significativas si la p < 0,05.
Resultados
Un total de 24.117 pacientes, que fueron sometidos a BGL o GLM para el tratamiento de la obesidad mórbida, fue muestreado de la base de datos ACS NSQIP, entre 2010 y 2011. Entre 2010 y 2011, el número total de casos de BGL y GLM aumentó desde 11.387 a 12.730. El BGL comprendió el 79,5% y la GLM el 20,5% de todos los casos incluidos en el análisis.
Las comparaciones de los datos demográficos y de las comorbilidades entre los pacientes sometidos a BGL y GLM se listan en la Tabla 1. La edad media fue más alta en los pacientes con BGL comparado con los pacientes con GLM (45 vs 44 años; p < 0,01) y ese grupo tuvo también una proporción más alta de mujeres (78,7% vs 75,6%; p < 0,01) y de caucásicos (73,9% vs 70,0%; p < 0,01), pero una proporción más baja de afroamericanos (13,9% vs 20,0%; p < 0,01). No hubo diferencias significativas en el IMC medio (46 vs 46 kg/m2) o en distribución de las clases ASA, entre los grupos (Tabla 1).
• TABLA 1: Datos demográficos de los pacientes sometidos a BGL vs GLM, 2010 a 2011
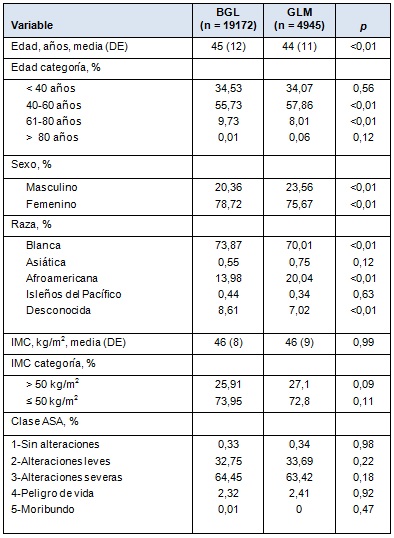
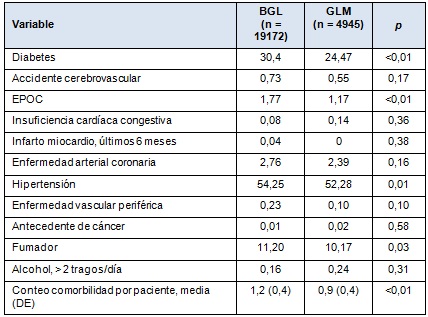
La Tabla 2 muestra las comorbilidades de los pacientes sometidos a BGL vs GLM. Comparado con la GLM, los pacientes sometidos a BGL tuvieron tasas significativamente más altas de diabetes (30,4% vs 24,5%; p < 0,01), EPOC (1,8% vs 1,2%; p < 0,01), hipertensión (54,3% vs 52,3%; p = 0,01) y tabaquismo (11,2% vs 10,2%; p = 0,03). El número medio de comorbilidades por paciente fue también más alto para aquellos sometidos a BGL comparado con la GLM (1,2 vs 0,9; p < 0,01).
• TABLA 2: Comorbilidades de los pacientes sometidos a BGL vs GLM
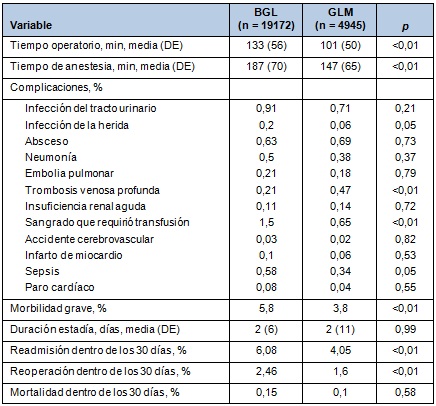
Los resultados intra y postoperatorios se muestran en la Tabla 3. Comparado con la GLM, el BGL tuvo una duración significativamente mayor de la operación (133 minutos vs 101 minutos; P < 0,01) y del tiempo de anestesia (187 minutos vs 147 minutos; p < 0,01). La mayoría de las tasas individuales de complicación fue similar entre los grupos, pero el BGL se asoció con tasas más altas de infección de la herida (0,2% vs 0,06; p = 0,05), sangrado que requirió transfusión (1,5% vs 0,65%; p < 0,01) y sepsis (0,58% vs 0,34%; p = 0,05). La trombosis venosa profunda fue la única complicación más frecuente después de la GLM (0,21% vs 0,47%; p < 0,01).
La morbilidad global postoperatoria fue significativamente más alta después del BGL comparada con la GLM (8,76% vs 6,74%; p < 0,01) y se asoció también con una tasa mayor de reoperación dentro de los 30 días, comparada con la GLM (2,46% vs 1,6%; p < 0,01).
La duración de la estadía hospitalaria fue equivalente entre los grupos (2 días). Usando los datos del año 2011 del ACS NSQIP, se analizó la readmisión dentro de los 30 días y fue más alta después del BGL, comparada con la GLM (6,08% vs 4,05%; p < 0,01). No se halló diferencia significativa en la mortalidad dentro de los 30 días entre los grupos (0,15% BGL vs 0,1% GLM; p = 0,58).
• TABLA 3: Resultados intraoperatorios y postoperatorios de los pacientes sometidos a BGL vs GLM, 2010 a 2011
El BGL en Y de Roux se asoció con un riesgo ajustado más alto de morbilidad dentro de los 30 días, comparado con la GLM (odds ratio [OR] 1,32; 95% intervalo de confianza [IC]: 1,11-1,56; p < 0,01). La OR ajustada de mortalidad no pudo ser calculada debido a la baja tasa de mortalidad global (0,14%). En el análisis multivariado, los pacientes más añosos, con IMC más alto, fumadores o con hipertensión, tuvieron un riesgo significativamente más alto de morbilidad grave.
Discusión
En la década pasada, la GLM ha emergido como un procedimiento bariátrico usado comúnmente [6]. La GLM tiene varias ventajas sobre el BGL, incluyendo preservación del acceso endoscópico al tracto gastrointestinal superior, evitación de una anastomosis intestinal y prevención del síndrome de vaciado rápido por la preservación del píloro [9].
La literatura inicial que investigó la GLM se restringió a estudios pequeños de centros aislados, con seguimiento alejado limitado de la pérdida del exceso de peso y remisión de comorbilidades. No obstante, estudios a mayor escala han documentado cada vez más la pérdida de peso a largo plazo [5,10-15]. La pérdida del exceso de peso reportada para la GLM en varios ensayos controlados randomizados ha estado dentro del rango del 69% al 76% a los 12 meses [5,16] y del 6% al 68% a los 36 meses [4,11,17].
Múltiples estudios han reportado también resultados de pérdida de peso a largo plazo, (≥ 5 años), con porcentajes de pérdida de exceso de peso corporal yendo desde el 53% al 69% [17-19]. Las tasas de remisión para la diabetes de tipo 2 después de la GLM oscilan típicamente entre el 60% y el 80% [3,11,20].
Con una pérdida efectiva de peso y remisión de las comorbilidades, una de las ventajas citadas para la GLM en comparación con el BGL, es un riesgo más bajo de reoperación y de eventos adversos serios [10]. El objetivo de este estudio fue examinar las tendencias y comparar los resultados postoperatorios entre la GLM y el bien establecido, gold standard, BGL.
Se halló que la tasa de uso de la GLM aumentó desde el 14,6% en 2010, al 24,8% en 2011, mientras que la tasa del BGL disminuyó desde el 85,4% al 74,2%. Esos hallazgos son consistentes con las tendencias de uso cada vez mayor de la GLM, reportadas con datos de la base de datos del University HealthSystem Consortium [6]. El mayor uso de la GLM se debe probablemente a los mejores resultados y el perfil de seguridad, comparado con el BGL [11,13,21].
Los autores de este trabajo encontraron que la GLM había disminuido las tasas de infección de la herida quirúrgica, sangrado, sepsis, morbilidad grave y readmisión y reoperación dentro de los 30 días, comparado con el BGL. Esos hallazgos son concordantes con los de Carlin y col. [11], quienes efectuaron un estudio apareado de cohorte de 2.949 pacientes con GLM y observaron una tasa de complicación postoperatoria dentro de los 30 días del 6,3%, siendo del 10% para el BGL y del 2,4% para el bandeo gástrico ajustable.
Las filtraciones y el sangrado de la línea de engrampado, después de la GLM, han sido reportadas como algunas de las complicaciones postoperatorias más graves. Varias series grandes publicadas han reportado que esas 2 complicaciones ocurren en el 1% al 3% de los pacientes [22-28]. Esas tasas son similares a los hallazgos de este trabajo, con una tasa de sangrado del 1,5% después del BGL y del 0,65% después de la GLM. Se ha señalado que el sangrado postoperatorio después del BGL ocurre intraabdominalmente o intraluminalmente, a partir de la línea de engrampado de la gastroyeyunostomía, el pouch gástrico, la yeyunoyeyunostomía o del estómago excluido [29].
La tasa descendida de sangrado que hallaron los autores después de la GLM, se debe probablemente a una longitud global menor de las líneas de engrampado, comparada con el BGL, así como a la ausencia de 2 anastomosis mecánicas. Esos hallazgos son concordantes con un reciente meta-análisis de 10.906 pacientes, que mostró una tasa significativamente más baja de sangrado después de la GLM (2,0%), en comparación con el BGL (3,1%) [30].
La base de datos del ACS NSQIP no tiene un código específico para documentar las filtraciones anastomóticas o de la línea de engrampado; no obstante, las tasas de abscesos intraabdominales en este estudio fueron similares entre el BGL y la GLM (0,63% y 0,69%). Interesantemente, la tasa de sepsis fue significativamente más alta después del BGL (0,58%) comparada con la de la GLM (0,34%; p < 0,01). Eso indica que aunque la tasa de infección intraabdominal fue similar entre los grupos, el BGL puede resultar en un mayor número de filtraciones clínicamente significativas de la línea de engrampado.
Los autores hallaron tasas extremadamente bajas de mortalidad dentro de los 30 días después de ambos procedimientos (0,15% BGL y 0,1% GLM). Esas tasas fueron similares a las reportadas por Hutter y col. [31], que encontraron tasas de mortalidad del 0,11% para la GLM, 0,05% para el bandeo gástrico y 0,14% para el BGL. En ese estudio, ocurrió un total de 33 muertes dentro de los 30 días, lo que fue muy poco para completar un análisis multivariado de la mortalidad.
Aunque el riesgo ajustado de mortalidad no pudo ser analizado, los autores del presente trabajo encontraron una probabilidad significativamente más baja de riesgo ajustado de morbilidad grave dentro de los 30 días después de la GLM, comparada con el BGL. Ello es similar a los resultados de un reciente meta-análisis de Zhang y col. [13], que reportaron significativamente más complicaciones mayores después del BGL comparado con la GLM (OR 1,98; 95% IC: 1,22-3,22; p < 0,01).
Para analizar adicionalmente las tendencias en reoperación y readmisión, los autores compararon los resultados de este estudio, abarcado 2010-2011, con los de Hutter y col. [31], quienes usaron la misma base de datos (NSQIP) para examinar 28.616 pacientes sometidos a GLM, bandeo gástrico ajustable laparoscópico y BGL, entre 2007 y 2010. Las tasas de reoperación después del BGL y de la GLM disminuyeron dramáticamente, pero las tasas de readmisión continuaron siendo elevadas.
Por lo tanto, parece que son necesarias iniciativas adicionales de mejora de la calidad, para reducir las tasas de readmisiones después de la cirugía bariátrica. Uno de esos proyectos fue establecido para comenzar en 2015. El MBSAQIP (Metabolic and Bariatric Surgery Accreditation and Quality Improvement Program) ha iniciado una colaboración nacional para reducir en un 20% las readmisiones dentro de los 30 días y en la actualidad está enrolando centros asistenciales.
Hay pocas limitaciones para el presente estudio. La base de datos del ACS NSQIP está limitada a la morbilidad y mortalidad postoperatorias dentro de los 30 días; por lo tanto, cualquier complicación o readmisión que ocurra después de ese período de tiempo no es capturada. Además, la calidad de vida y los resultados a largo plazo, tales como la satisfacción del paciente, pérdida de peso y resolución de comorbilidad, no fueron capturados o incluidos en este estudio.
Finalmente, la población en estudio es generada por hospitales que usan el programa NSQIP y los resultados de este estudio pueden no ser generalizables a todos los hospitales a través de los EEUU. A pesar de esas limitaciones, este estudio brinda una muestra representativa grande para evaluar tendencias y resultados de pacientes sometidos a GLM y BGL.
Conclusiones
El uso de la GLM está aumentando a nivel nacional en los EEUU. Eso se debe probablemente a una evidencia cada vez mayor de pérdida efectiva de peso a largo plazo, remisión significativa de comorbilidades y tasas muy bajas de morbilidad y mortalidad postoperatorias. En este estudio, los autores hallaron que la GLM se asoció con un riesgo ajustado más bajo de morbilidad grave dentro de los 30 días y uno equivalente de mortalidad dentro de los 30 dias, comparado con el BGL. Son necesarios ensayos controlados randomizados adicionales para evaluar las diferencias en los resultados a largo plazo entre esos dos procedimientos bariátricos
Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi