Tratamiento con líquidos intravenosos en los adultos
El manejo intravenoso de de los líquidos es una práctica médica común y el resultado del entrenamiento de los médicos en formación debe ser su prescripción precisa, sin ambigüedades. Sin embargo, los errores en el manejo de los líquidos son comunes y han sido atribuidos a un entrenamiento y conocimiento inadecuados. El mal manejo de los líquidos puede tener consecuencias graves, como el edema de pulmón y la hiponatremia grave derivadas de la excesiva administración de líquidos y, la insuficiencia renal aguda provocada por la administración insuficiente de líquidos.
¿Cuál es la mejor manera de prescribir los líquidos intravenosos?
Falta evidencia de buena calidad, como la brindada por estudios controlados y aleatorizados, para orientar el manejo de los líquidos intravenosos. La prescripción segura de los líquidos intravenosos requiere la integración de habilidades clínicas importantes, como el conocimiento del balance de los líquidos, la fisiología de los líquidos tanto en condiciones normales como patológicas y las propiedades de los líquidos intravenosos comúnmente utilizados.
Balance liquido normal
El agua constituye cerca del 60% del peso corporal total en el hombre y del 55% en la mujer (la mujer tiene un contenido ligeramente superior). Aunque la distribución del agua corporal no es uniforme, puede considerarse que ocupa los compartimientos intra y extracelular. El líquido extracelular se compone principalmente de plasma y líquido intersticial, los que están separados por la membrana capilar.
Movimiento del agua entre el plasma y el espacio intersticial
El endotelio capilar está recubierto por el glicocaliz, una red de proteoglicanos y glucoproteínas que separan el plasma del espacio subglicocalicial. El movimiento del líquido a través de los capilares está determinado por la diferencia de presiones transendoteliales y la diferencia de la presión coloideosmótica entre el plasma y el espacio subglicocalicial. Como resultado, la mayor parte del líquido filtrado del plasma a través de los capilares no fenestrados retorna a la circulación en forma de linfa, por los linfáticos intersticiales.
Movimiento del agua entre los espacios intersticial e intracelular
Este movimiento está principalmente determinado por fuerzas osmóticas. El balance del agua está regulado por el mecanismo de retroalimentación hormona antidiurética-sed, el cual recibe la influencia de los osmorreceptores y los barorreceptores.
Balance líquido en la enfermedad y la injuria
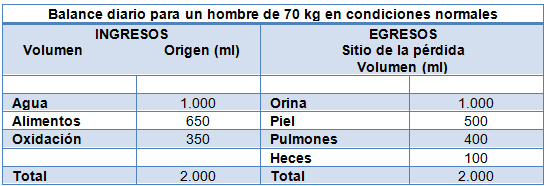
Tabla 1: Balance hidrico normal diaria para un hombre de 70 Kg en condiciones normales
El balance hidroelectrolítico normal (tabla 1) puede estar muy alterado por la enfermedad y la injuria, dependiendo de las respuestas metabólicas inespecíficas al estrés, la inflamación, la malnutrición, el tratamiento médico y la disfunción orgánica. Por ejemplo:
• Respuesta al estrés: durante la fase catabólica de esta respuesta se pierde potasio y se retiene sodio y agua, dando como resultado oliguria. Por lo tanto, luego de la cirugía, es importante diferenciar la oliguria causada por la respuesta al estrés (inofensiva) de la oliguria ocasionada por la insuficiencia renal aguda.
• Condiciones inflamatorias (por ej., la sepsis o luego de traumatismos o cirugía) y otras condiciones médicas (diabetes, hiperglucemia, hipervolemia) que degradan el glicocaliz endotelial y reducen su función de barrera. Así, los coloides infundidos pueden salir del espacio intravascular hacia el compartimiento del líquido intersticial reduciendo su efecto expansor de volumen y contribuyendo al edema intersticial.
• Malnutrición: puede llevar a la sobrecarga de sodio y agua y a la depleción de potasio, fosfato y magnesio. En los pacientes malnutridos, la glucosa intravenosa puede precipitar el edema pulmonar y las arritmias cardíacas (síndrome de realimentación).
• Tratamiento farmacológico: muchos fármacos pueden alterar el balance hidroelectrolítico; los ejemplos más comunes son los diuréticos de asa (hipovolemia e hipopotasemia), los corticosteroides y los antiinflamatorios no esteroides (retención de líquido).
• Disfunción orgánica: cuando los líquidos intravenosos se infunden en presencia de insuficiencia cardíaca y cirrosis, las adaptaciones neurohumorales provocan una expansión del compartimiento del líquido extracelular, edema periférico, ascitis y vulnerabilidad a la sobrecarga circulatoria.
Las injurias neuroquirúrgicas o traumáticas cerebrales pueden lesionar el hipotálamo y la glándula hipófisis, provocando diabetes insípida, síndrome de secreción inapropiada de hormona antidiurética o depleción del sodio cerebral. La insuficiencia orgánica puede dificultar la prescripción de líquidos. La evaluación clínica y la detección de la hipovolemia pueden requerir el control clínico de un médico más experimentado.
Requisitos de mantenimiento normales
• Agua: 25-30 ml/kg/día
• Sodio, potasio y cloro hasta 1 mEq/kg/día
• Glucosa: 50-100 g/día
Evaluación clínica del balance líquido
Comúnmente, el estado de hidratación del paciente puede determinarse mediante la historia y el examen físico completos, con apoyo de las pruebas de laboratorio. La historia clínica clave, que a veces debe basarse en el relato de familiares o cuidadores, incluye la estimación de la ingesta de líquidos (por vía enteral y parenteral) y las pérdidas (sangre, orina, gastrointestinal e insensible). En el balance líquido también se debe considerar el efecto de la enfermedad actual, de las comorbilidades y del tratamiento médico. Es importante examinar la piel y los sistemas neurológico, cardiorrespiratorio y abdominal.
Síntomas y signos asociados a la hipervolemia y la hipovolemia
|
HIPERVOLEMIA
|
HIPOVOLEMIA
|
La especificidad y sensibilidad de los síntomas y signos indicativos del estado de hidratación mejoran cuando son considerados en su conjunto y no en forma individual.
A veces puede ser difícil establecer el estado líquido, aun mediante una evaluación cuidadosa
Por ejemplo, es posible que en los pacientes con insuficiencia cardíaca que han sido tratados en exceso con diuréticos coexista la hipovolemia. Por otra parte, la hipovolemia puede coexistir con el edema o la ascitis—por ej., luego de una hemorragia aguda en un paciente con cirrosis o durante la fase de recuperación de una enfermedad aguda, como la pancreatitis y la sepsis.
Antes de administrar líquidos intravenosos, tales pacientes requerirán ser controlados por un médico experimentado o aun ser sometidos a un monitoreo hemodinámico en la sala de cuidados intensivos. En los casos más sencillos, la administración de un bolo de líquido (500 ml de cristaloides en 15 minutos) mejora la taquicardia, aumenta la presión arterial y brinda evidencia adicional de la presencia de hipovolemia, aunque estos pacientes todavía requieren la supervisión de un médico con experiencia.
Revisión de los registros de ingresos y egresos y variaciones diarias del peso
Esto puede ayudar a determinar el balance líquido, pero la poliuria no siempre excluye la hipovolemia (por ej., en presencia de tratamiento diurético o de acidosis diabética) y puede ser una respuesta fisiológica a la cirugía.
(Ver caso 1)
Pruebas de laboratorio
El aumento de la urea, la creatinina, el lactato, el hematocrito y la hemoglobina (en ausencia de hemorragia) puede ocurrir con deshidratación, pero no es diagnóstico.
Sodio sérico
En la hipovolemia puede haber hipernatremia o hiponatremia. La detección de la causa de la hiponatremia requiere la medición de la osmolalidad y la concentración de sodio en la orina. En la hiponatremia hipovolémica (por ej., la secundaria a la diarrea y los vómitos) puede haber una natriuria baja (<30 mEq/L) y una osmolalidad >100 mOsm/kg. La osmolalidad y el sodio urinarios no son confiables para establecer la presencia de insuficiencia renal, o si se debe a un efecto diurético o a la administración de líquidos.
Propiedades de los líquidos intravenosos comunes
Los líquidos intravenosos pueden clasificarse como coloides o cristaloides.
Coloides
Los coloides son sustancias de peso molecular elevado que se disuelven en soluciones de cristaloides como la solución salina isotónica. Pueden clasificarse en 2 grandes grupos: semisintéticos (almidones de hidroxietilo, gelatinas y dextranos) y derivados plasmáticos (albúmina).
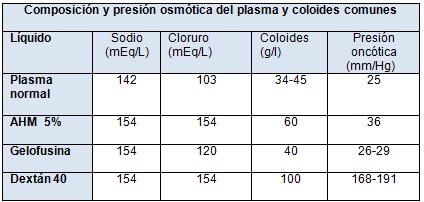
Tabla 2: Composición y presión oncótica del plasma y los coloides comunes.
Los coloides no atraviesan fácilmente la membrana capilar, y esta supuesta persistencia intravascular explica su amplio uso en la reanimación. Aunque algunos estudios muestran más repleción intravascular con los coloides que con los cristaloides, el efecto es menor al esperado debido a su salida del capilar, la cual ocurre en la enfermedad aguda. Al igual que los cristaloides, los coloides semisintéticos son costosos y se asocian con reacciones adversas como la insuficiencia renal, la coagulopatía y la anafilaxia.
En la actualidad, hay poca evidencia para avalar el uso en la reanimación de los coloides semisintéticos, y su prescripción en los pacientes críticamente enfermos puede ser peligrosa. Muchos estudios clínicos bien diseñados que compararon los almidones de hidroxietilo con las soluciones de cristaloides mostraron un aumento del riesgo de muerte e insuficiencia renal en los pacientes que los han recibido.
Por otra parte, una revisión reciente de Cochrane del uso de coloides versus cristaloides en la reanimación con líquidos en pacientes críticamente enfermos no halló evidencias de que los coloides reduzcan el riesgo de muerte. En el Reino Unido, la Medicines and Healthcare Products Regulatory Agency suspendió las licencias para todos los almidones de hidroxietilo después de haber concluido que los riesgos de la administración de estos expansores de volumen plasmático se equiparan a los beneficios en todos los grupos de pacientes.
Las albúminas animales han sido muy utilizadas para la reanimación, pero son costosas y no hay pruebas de que sean superiores a otros coloides o cristaloides. Un gran estudio reciente de pacientes con sepsis grave no halló ventajas en la supervivencia con el agregado de albúmina a los cristaloides solos.
Cristaloides
Existen soluciones de agua con contenido de iones (sodio, potasio, cloro) o azúcares como la glucosa (o ambos). Mientras que la solución salina al 0,9% solamente contiene sodio y cloro, los constituyentes electrolíticos de otros cristaloides “balanceados” como la solución de Hartmann están diseñados para asemejarse al plasma.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.