Introducción
Existen varias opciones de tratamiento para la colecistitis aguda (CA), incluyendo la colecistectomía temprana o tardía, la colecistectomía tras un intervalo después de una colecistostomía percutánea (CP) y el tratamiento conservador. La colecistectomía temprana ha sido apoyada por los resultados de varios meta-análisis y estudios controlados randomizados [1-3], y es ampliamente realizada para el tratamiento de la CA [4-6]. No obstante, una condición general debilitante no tratable, o los riesgos de una duración más larga de la cirugía y las complicaciones durante la colecistectomía temprana efectuada por un cirujano inexperto, pueden hacer que la misma sea muy riesgosa o incluso imposible.
La CP involucra la colocación percutánea de un catéter en la luz de la vesícula, bajo guía de imágenes y es intentada para descomprimir una vesícula agudamente inflamada. Puede ser una opción preferible para los pacientes con una CA moderada o severa [4-6]. La CP es beneficiosa para el control de la inflamación aguda y los desórdenes inducidos por la colecistitis, lo que puede llevar a una disminución en la morbilidad y mortalidad en pacientes con alto riesgo quirúrgico y a operaciones electivas más seguras [7-11].
Para los pacientes con un riesgo perioperatorio muy alto a causa de severas comorbilidades y para aquellos que no son aptos para la operación, el tratamiento sigue siendo controversial. Unos pocos estudios han sugerido que la CP, sin colecistectomía de intervalo, puede ser una modalidad alternativa de tratamiento, para la CA en pacientes con alto riesgo [12-18]. No obstante, pocos estudios han investigado las indicaciones y el momento para la remoción del catéter de la CP, y los datos del seguimiento alejado (tales como la tasa de recurrencia o síntomas después de la remoción).
El propósito de este estudio fue evaluar el curso clínico de los pacientes después de la remoción del catéter de CP en pacientes con alto riesgo con CA, en conjunto con el período de tiempo hasta la recidiva y los factores que influencian a la misma.
Materiales y métodos
Pacientes
Entre enero de 2000 y diciembre de 2011, 183 pacientes fueron sometidos a CP y remoción del catéter de CP, entre 1.759 pacientes con CA, en el Seoul National University Hospital (un centro terciario de atención) y en el Seoul Metropolitan Government Seoul Nartional University Borame Medical Center (un centro de atención secundario).
Entre los 183 pacientes, 123 fueron excluidos a causa de un intento de colecistectomía de intervalo, con retiro accidental del catéter (n = 12), obstrucción biliar maligna (n = 5), pérdida del seguimiento alejado dentro del año (n = 83), e insuficiente información del seguimiento (n = 23).
Por lo tanto, un total de 60 sujetos fueron revisados y analizados en el presente estudio. Las comorbilidades que los hacían no aptos para una colecistectomía de intervalo, o las razones para la no realización de una colecistectomía de intervalo fueron revisadas y el estado de salud fue evaluado usando la escala de Karnofsky [19]. Este estudio recibió la aprobación del comité de revisión institucional del Seoul National University Hospital (H-1203-032-400).
Diagnóstico de CA e indicaciones para la CP
La definición y evaluación de la severidad de la CA fue efectuada según las guías Tokio de 2007 [20]. La ecografía y la tomografía axial computada (TC) fueron usadas como herramientas de diagnóstico. Los hallazgos en las imágenes de los participantes fueron analizados de acuerdo con 11 parámetros: tamaño de la vesícula; grosor de la pared vesicular; edema subseroso; colección gaseosa dentro de la vesícula; necrosis; perforación; colección líquida perivesicular; infiltración perivesicular; formación de absceso; aumento transitorio focal del parénquima hepático y dilatación de la vía biliar.
Las indicaciones para la CP incluyeron el fracaso en la respuesta al tratamiento médico inicial, en pacientes con riesgo perioperatorio muy elevado; rotura inminente de una vesícula severamente distendida, que podría causar un deterioro adicional en la condición del paciente; y sospecha de necrosis o perforación vesicular en pacientes con comorbilidades severas y sin otras opciones de tratamiento.
El catéter fue generalmente mantenido por 3 semanas, aproximadamente, para lograr la maduración del tracto, y removido cuando los pacientes mostraron resolución de los síntomas clínicos, fiebre, leucocitosis y permeabilidad del conducto cístico. Los cirujanos biliares o, en algunos casos, médicos clínicos, decidieron remover el catéter en pacientes que rechazaron la operación o tenían profundas comorbilidades. Si el conducto cístico no estaba permeable, era esperable un riesgo alto de recidiva y la colecistectomía de intervalo fue realizada sin la remoción del catéter de CP.
Técnicas para la CP
En todos los pacientes, la CP fue efectuada por radiólogos intervencionistas, bajo guía ecográfica o fluoroscópica. Bajo anestesia local, se avanzó una aguja de Chiba de 21-G (Solco Intermed, Seoul, South Korea) transhepáticamente o transperitonealmente dentro de la vesícula. Después de colocar un alambre guía, el trayecto fue dilatado y se posicionó un catéter pigtail de 8,5-F (Dawson-Mueller Drainage Catheter, Cook, Bloomington, IN), con la punta en la vesícula. La bilis fue aspirada y se realizó una colangiografía para controlar la posición correcta del catéter dentro de la vesícula.
Criterios para la mejoría clínica y radiológica después de la CP
La mejoría clínica después de la CP fue evaluada de 3 maneras: (1) resolución de los síntomas iniciales; (2) pico de temperatura corporal <37,5º y (3) resolución de la leucocitosis y del nivel de proteína C reactiva dentro de los 3 días. Se realizó una ecografía o una TC después de remover el catéter de PC, para controlar complicaciones relacionadas con la remoción y la respuesta a la CP, y para identificar cualquier indicación para una colecistectomía de intervalo.
La mejora radiológica es un valor objetivo para evaluar la mejoría de la CA; no obstante, estudios previos no han brindado un sistema de calificación. Por lo tanto, la mejora radiológica fue calificada de A hasta D, usando la relación entre el número de parámetros mejorados en los hallazgos de las imágenes de seguimiento, con el número de parámetros positivos en los hallazgos de la imagen inicial, de la siguiente manera: A, completamente mejorado (número de parámetros mejorados durante el seguimiento/número inicial de parámetros positivos = 1); B, moderadamente mejorado (0,5 < mejorado/positivo <1); C, mínimamente mejorado (0 < mejorado/positivo ≤ 0,5) y D, no mejorado (mejorado/positivo = 0).
Los datos del seguimiento fueron categorizados y recolectados como resultados a corto y largo plazo. Los resultados a corto plazo fueron definidos como resultados durante el período de admisión inicial, después de la inserción del catéter de CP. Los resultados a largo plazo fueron definidos como los resultados durante una media de seguimiento alejado de 38,1 ± 24,8 meses después del egreso hospitalario. Las complicaciones relacionadas con el catéter fueron confirmadas por radiología, estudios por imágenes a corto plazo y síntomas clínicos.
Análisis estadístico
Los datos fueron analizados utilizando el programa SPSS, versión 19.0 (SPSS Inc, Chicago. IL) Para determinar los factores predictores de la recidiva, se usaron las pruebas de t de Student y de Chi-cuadrado.
Resultados
Características de los pacientes
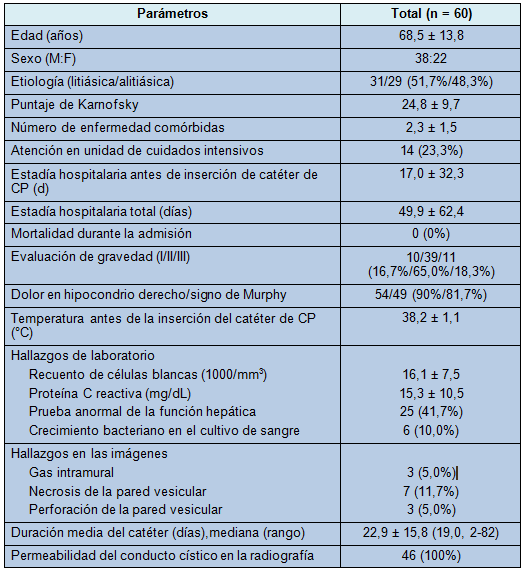
Sesenta pacientes completaron los criterios diagnósticos de la guía de Tokio y los criterios de inclusión para este estudio. Los participantes incluyeron 31 pacientes (51,7%) con colecistitis litiásica y 29 (48,3%) con colecistitis alitiásica (edad media: 68,6 ± 13,8 años). Las colecistitis grado II y III estuvieron presentes en el 65,0% y el 18,3% de los pacientes, respectivamente. Entre los 14 pacientes que requirieron manejo en la unidad de cuidados intensivos, 10 fueron admitidos en el momento del diagnóstico de CA.
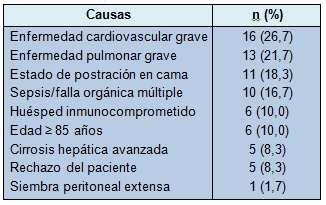
La tasa de cultivos de sangre positivos fue del 10,0%, que no difiere de la tasa del 7,7%-15,8% reportada en estudios previos [21] (Tabla 1). Esos pacientes tenían profundas y múltiples comorbilidades que los hacían no aptos para la colecistectomía de intervalo. La enfermedad cardiovascular grave, tal como la enfermedad de 3 vasos o la enfermedad valvular (n = 16) fue la causa más común, seguida por el síndrome de distrés respiratorio agudo o neumonía requiriendo respirador (n = 13).
El estado de postración en cama debido a trauma, accidente cerebrovascular o tumor cerebral (n = 11) fue la tercera causa más común para no realizar colecistectomía de intervalo. Hubo pacientes con sepsis o falla orgánica múltiple, estado inmunitario comprometido debido a quimioterapia y HIV, y cirrosis hepática avanzada. Otras razones son listadas en la Tabla 2.
Treinta y un pacientes con colecistitis litiásica fueron incluidos entre esos pacientes. Dado que los mismos tenían un riesgo operatorio muy alto o rechazaron la colecistectomía, el catéter de CP fue removido cuando se halló que el conducto cístico estaba permeable en las radiografías y se pospuso la colecistectomía hasta la recaída.
• TABLA 1: Características de los pacientes
• TABLA 2: Razones para no realizar la colecistectomía de intervalo
Hallazgos radiológicos y relacionados con el catéter
El diagnóstico fue establecido por ecografía abdominal (n = 6) o TC abdominal (n = 54). Los hallazgos radiológicos incluyeron una vesícula distendida (>5 cm; n = 25), engrosamiento de la pared vesicular (>4 mm; n = 9), edema subseroso (n = 27), colección gaseosa dentro de la vesícula (n = 3), necrosis (n = 7), perforación (n = 3), colección líquida perivesicular (n = 44), infiltración de la grasa perivesicular (n = 25), formación de absceso (n = 3), aumento transitorio focal del parénquima hepático (n = 28) y dilatación de la vía biliar (n = 19).
El catéter de CP fue insertado por la vía transhepática, excepto por 1 abordaje transperitoneal en un paciente con severa cirrosis hepática. No hubo complicaciones relacionadas con la inserción del catéter. La duración media de la colocación del catéter fue de 22,9 ± 15,8 días. Entre los 46 pacientes cuyos hallazgos radiográficos fueron evaluables, todos mostraron un conducto cístico permeable.
Hubo 2 complicaciones menores relacionadas con la remoción del catéter: una filtración biliar menor y un T-fastener retenido, que es un material usado para anclar el catéter en la pared abdominal, desde dentro de la vesícula, por un abordaje transperitoneal. Los datos clínicos de los 106 sujetos que fueron excluidos, debido a una insuficiente duración del seguimiento o de la información, fueron revisados en relación con la seguridad de la remoción del catéter de CP.
Hubo 1 caso de filtración biliar mayor después de la remoción del catéter. El catéter estuvo colocado 22 días. El paciente experimentó dolor abdominal inmediatamente después de la remoción del catéter y la TC mostró una colección líquida a la largo del trayecto de la CP en el parénquima hepático y en el espacio perihepático. La filtración biliar fue manejada mediante la inserción de un drenaje biliar por endoscopía retrógrada y drenaje percutáneo.
También se observaron 1 caso de filtración biliar menor, 1 caso de T-fastener retenido y 1 desplazamiento del catéter. Ninguno de los pacientes tuvo síntomas. Doce pacientes programados para ser sometidos a colecistectomía de intervalo experimentaron desplazamiento del catéter. Por lo tanto, la tasa de complicaciones entre todos los 183 pacientes fue de 9,8%.
Respuesta a corto plazo al tratamiento
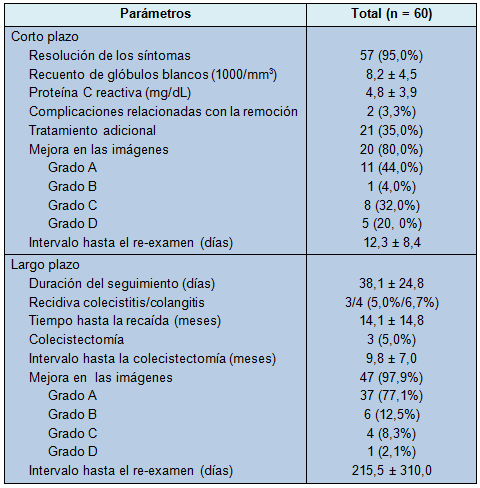
Dentro de la semana de la inserción del catéter de CP, el 95% de los participantes mostró resolución de los síntomas y mejora significativa en los valores de laboratorio (P < 0,01). Los hallazgos en las imágenes tuvieron también mejoría en el 80% de los pacientes, incluyendo aquellos con hallazgos graves. Los tratamientos adicionales, tales como antibióticos intravenosos (n = 10), remoción endoscópica de la litiasis (n = 6), inserción endoscópica de un stent (n = 2), dilatación endoscópica con balón, por presunción de estenosis biliar (n = 1) y remoción coledoscópica de la litiasis (n = 2), fueron requeridos en 21 pacientes (Tabla 3).
• TABLA 3: Resultados a corto y largo plazo
Resultados a largo plazo y análisis de los factores predictivos
Durante una mediana de 38,1 ± 24,8 meses de seguimiento, el 97,9% de los pacientes mostró mejora en las imágenes. La recaída se observó en 7 pacientes (11,7%), con un intervalo medio de 14,1 ± 14,8 meses (Tabla 3). En 5 pacientes (8,5%) la recidiva ocurrió dentro del primer año después de la remoción del catéter. En 2 pacientes, la recurrencia ocurrió después de 17,6 y 41,2 meses, respectivamente.
Tres casos de recidiva ocurrieron dentro de los 2 meses. El primer paciente fue egresado después de la remoción del catéter de CP; sin embargo, el dolor abdominal recidivó a los 16 días. Se realizó una colecistectomía laparoscópica sin complicaciones a los 53 días de la remoción del catéter. El segundo paciente, también fue egresado después de la remoción del catéter de CP. Concurrió a la sala de emergencia a causa de un dolor abdominal después de 45 días. Se reinsertó un catéter de CP y se realizó una colecistectomía de intervalo por la recaída.
El tercer paciente había sido sometido a cirugía por trauma múltiple causado por una caída, y requirió apoyo ventilatorio prolongado y estadía en la unidad de cuidados intensivos. La CP fue realizada 5 meses después de la cirugía. El catéter de CP fue removido después que la condición del paciente mejoró; no obstante, el paciente tuvo fiebre y leucocitosis 24 días después de la remoción del catéter. La TC de seguimiento mostró agravación de la distensión vesicular e inflamación. Se administraron antibióticos endovenosos por la recaída.
Las recidivas fueron manejadas mayormente de manera conservadora. Se realizó un total de 3 colecistectomías: 2 debidas a la recaída y 1 incidental durante otra operación. En varios casos, como los de necrosis y perforación de la vesícula, la TC de seguimiento mostró mejoras. La recaída ocurrió en 2 casos.
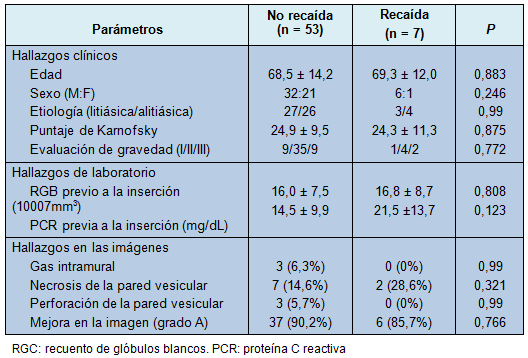
Para determinar los factores que influencian la recurrencia de la CA, los pacientes fueron comparados de acuerdo a la causa de la recaída; sin embargo, no hubo diferencia en relación con la causa. Hubo 3 recaídas entre 31 casos de colecistitis litiásica y 4 entre 29 casos de colecistitis alitiásica, sin diferencia estadística (P = 0,99). Los hallazgos severos en las imágenes, tales como necrosis o perforación vesicular, o los valores de laboratorio, no fueron factores predictivos de la recidiva (Tabla 4).
• TABLA 4: Comparación según recaída
Discusión
La técnica de CP fue introducida por Radder en 1980 [22] y se ha establecido como un procedimiento costo-efectivo, confiable y efectivo [12-18,25-28). La tasa de mortalidad relacionada con el procedimiento en < 3% [17,29]. Mediante la descompresión de una vesícula agudamente inflamada, la CP puede brindar una rápida mejoría clínica en la CA. En estudios recientes, > 90% de los pacientes experimentó un rápido alivio de los síntomas clínicos dentro de los 3 días posteriores a la inserción del catéter de CP [10,17,27,30,31]. En un reporte previo de los autores de este trabajo, la resolución de la CA se alcanzó dentro de una mediana de 3,2 días después de la inserción del catéter de CP [32].
En años recientes, la CP ha sido usada ampliamente como una modalidad de manejo preoperatorio antes de la colecistectomía de intervalo, más que como un único tratamiento definitivo. De acuerdo con las guías de Tokio recientemente revisadas [4-6], la colecistectomía electiva después de la mejora del proceso inflamatorio agudo, es la primera línea de tratamiento para la CA grado II (moderada).
En caso de falta de respuesta al tratamiento médico inicial, el drenaje vesicular urgente o precoz es requerido. En la CA grado III (grave), el drenaje vesicular urgente o precoz, junto con un apoyo orgánico apropiado y el tratamiento médico inicial, deben ser realizados. La colecistectomía electiva es recomendada también después de la mejoría de la enfermedad aguda en pacientes con CA grado III.
No obstante, subconjuntos de pacientes con severas comorbilidades no son aptos para la cirugía. La estrategia de tratamiento para esos pacientes no está bien establecida y la conveniencia de la operación es cuestionable, debido al alto riesgo quirúrgico. Además, pocos estudios han reportado el curso clínico después de la remoción del catéter de CP.
Cuando el catéter de CP es removido sin colecistectomía de intervalo, pueden ocurrir complicaciones relacionadas con la remoción. Aunque rara, la filtración biliar clínicamente significativa, resultando ocasionalmente en peritonitis biliar y sepsis, es una complicación potencial de la remoción del catéter. Por lo tanto, la formación del trayecto es crítica después de la inserción del catéter de CP, para evitar la filtración biliar y la peritonitis [33].
De acuerdo con reportes previos relacionados con el momento de remoción del catéter, se requieren ≥ 2 semanas para la maduración del trayecto en el abordaje transhepático y 3 semanas en el transperitoneal [33,34]. Dado que no hay consenso o guías para el momento de la remoción del catéter en esta cohorte, el mismo fue removido en los pacientes que mostraban resolución de los síntomas clínicos, fiebre y leucocitosis, y la presencia de un conducto cístico permeable en las radiografías. En los pacientes que llenaban esos criterios, el catéter fue mantenido por una duración media de 22,9 ± 15,8 días; hubo 1 filtración menor que tuvo un curso clínico autolimitante, sin ningún procedimiento intervencionista.
La recidiva después de la remoción del catéter de CP en pacientes con CA ha sido reportada entre el 21,7% y el 46,7%, sobre un período promedio de 12-37 meses de seguimiento [35-37]. En contraste, otros estudios han reportado tasas bajas de recurrencia del 7,1% [38] y 9,5% [15]. Un estudio japonés no reportó recidivas entre los pacientes con colecistitis alitiásica [17]. La tasa de recurrencia en el presente estudio fue de 11,7%. Cinco de las 7 recaídas ocurrieron dentro del año y 3 dentro de los 2 meses. Las recaídas parecen ocurrir más frecuentemente durante el período de seguimiento temprano; no obstante, se requieren los resultados del seguimiento alejado para confirmar ese hallazgo.
Trece pacientes (21,7%) con hallazgos graves en las imágenes, tales como colecistitis enfisematosa, necrosis vesicular o perforación, fueron incluidos en este estudio. La peritonitis biliar debida a la perforación de la vesícula, es una indicación para la colecistectomía urgente y/o drenaje [39]. Unos pocos estudios sugieren que la CP es un procedimiento también aceptable en el manejo de los pacientes con alto riesgo, con CA y perforación vesicular [12] (los participantes con hallazgos graves en los estudios por imágenes fueron manejados exitosamente con la CP, sin exploración quirúrgica de emergencia o colecistectomía de intervalo, y mostraron mejoras en los hallazgos en las imágenes, así como una pronta mejoría clínica).
Hubo 2 recurrencias entre los casos con necrosis o perforación. Por lo tanto, la CP puede ser considerada como una opción alternativa de tratamiento, en pacientes con perforación vesicular que no pueden tolerar la cirugía, aunque los casos deben ser cuidadosamente seleccionados.
Si se encuentra cualquier factor predisponente para la recidiva, debería considerarse la colecistectomía de intervalo; sin embargo, en el presente estudio, no se hallaron factores predictivos, incluyendo la etiología. En contraste con estudios previos, indicando que la remoción del catéter de CP sin colecistectomía de intervalo podía ser realizada con seguridad sólo en la colecistitis alitiásica [17,27,37], la tasa de recaída para la colecistitis litiásica no difirió de la de la colecistitis alitiásica en el presente estudio.
Si la permeabilidad del conducto cístico es confirmada en las radiografías, el catéter de CP puede ser removido y los pacientes pueden ser observados sin colecistectomía de intervalo, en casos de colecistitis litiásica, así como en las alitiásicas, En 14 pacientes, las imágenes radiográficas no estuvieron disponibles para determinar la permeabilidad; no obstante, el catéter de CP fue removido cuando la permeabilidad del conducto cístico fue confirmada en las radiografías en otros 46 sujetos, que mostraron todos un conducto cístico permeable en el examen (Tabla 1).
La duración media y la más corta del seguimiento en este estudio fue de 38,1 ± 24,8 meses y 12 meses, respectivamente. Varios pacientes con una expectativa de vida corta, debido a edad muy avanzada o enfermedad subyacente grave, fueron incluidos en este estudio, pero se requieren estudios con seguimientos más prolongados, para aplicar los resultados de este estudio a la población general.
En conclusión, la CP temporaria, sin colecistectomía de intervalo, puede ofrecer un tratamiento efectivo a corto plazo y una tasa baja de recurrencia. Por lo tanto, la CP debería ser considerada como una primera línea de tratamiento y la intervención quirúrgica puede ser pospuesta hasta la recaída, en los pacientes con alto riesgo. No obstante, se necesita un seguimiento alejado más largo, antes de que estas conclusiones puedan ser aplicadas a la población general.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi