Introducción
La patogenia de la enfermedad ulcerosa péptica y la subsecuente perforación, involucra un desbalance entre los mecanismos defensivos y los factores agresivos. Los 2 culpables principales de ese desbalance, las drogas antiinflamatorias no esteroides y el Helicobacter pylori, han sido objetos importantes de tratamiento.
Con el uso cada vez mayor de bloqueantes H2, inhibidores de la bomba de protones y tratamiento directo del H. pylori, las operaciones ácido-reductoras electivas han disminuido. A pesar de esos cambios en el manejo médico, las tasas para la reparación quirúrgica de emergencia de perforación y/o hemorragia han descendido levemente [1]. Un estimado del 2% al 10% de los pacientes con enfermedad ulcerosa péptica se presentará con perforación del estómago o del duodeno durante su tiempo de vida, con un riesgo de mortalidad desproporcionadamente alto en el anciano [2,3].
La cirugía sigue siendo el pilar del tratamiento para la perforación. El objetivo de la cirugía, en la era del manejo médico de la enfermedad ulcerosa péptica, ha cambiado discutiblemente a la reparación de la perforación, con el uso de procedimientos de ácido-reducción, sólo en el escenario de estabilidad y cuando el manejo médico ha fracasado o no es factible. Clásicamente comprende omentopexia con o sin reparación primaria de la propia perforación, utilizando un abordaje abierto (AA).
Dado que los cirujanos generales han ganado experiencia con la laparoscopía, varias operaciones – tales como colecistectomía y apendicectomía – son rutinariamente realizadas laparoscópicamente y han demostrado ser seguras, efectivas e incluso superiores al AA, en términos de complicaciones postoperatorias, recuperación y utilización de recursos [4-6].
Desde 1989, cuando Mouret efectuó la primera reparación laparoscópica de una úlcera péptica perforada con adhesivo de fibrina y parche de epiplón, y la primera sutura laparoscópica realizada por Nathanson en 1990, la reparación laparoscópica ha sido universalmente aceptada [7]. Varios estudios de Europa y Asia han mostrado que la reparación laparoscópica de las úlceras pépticas perforadas es segura y confiable, y que se asocia con el uso de menos analgésicos postoperatorios y disminución de la estadía hospitalaria [8-10].
El objetivo de este estudio fue comparar el resultado en los pacientes que fueron sometidos a reparación abierta y laparoscópica de úlceras pépticas perforadas, utilizando el conjunto de datos del National Surgical Quality Improvement Program (NSQIP).
Métodos
El American College of Surgeons NSQIP es un proceso validado para obtener datos con el propósito de mejorar la calidad de la atención [11]. Los datos fueron obtenidos de un muestreo sistemático de operaciones realizadas por cirujanos generales y vasculares. Hubo 121 hospitales (de comunidad y académicos) enrolando pacientes al comienzo del año 2005, que aumentó a 211 hospitales para fines de 2008.
Los factores de riesgo preoperatorios, variables intraoperatorias y morbilidad y mortalidad postoperatorias dentro de los 30 días, fueron recolectadlos, validados y reportados a los hospitales participantes. Los resultados para cada hospital fueron cotejados con los de otros, para identificar las áreas clave para mejoras. Adicionalmente, toda o partes de la base de datos pueden ponerse a disposición, de una manera ciega, después de la aplicación de un proceso para para responder cuestiones específicas de investigación de todos los hospitales participantes.
Después de obtener la aprobación del comité de revisión institucional de la Universidad de Utah y la autorización del American College of Surgeons para usar los datos con propósito de investigación, el conjunto de datos del NSQIP fue consultado desde el 2005 hasta el 2009, para identificar todos los casos de úlceras gástricas o duodenales perforadas desde 2005 hasta 2009. Eso reveló un total de 1.241 pacientes.
Se evaluaron los casos con códigos de procedimiento 44238 (otros procedimientos laparoscópicos sobre los intestinos), 43659 (procedimientos laparoscópicos sobre el estómago no listados), 43840 (reparación abierta de úlcera duodenal), 44602 (reparación abierta con sutura del intestino delgado) y 49000 (laparotomía exploradora), y aquellos pacientes con diagnósticos correspondientes de úlcera gástrica o duodenal perforada fueron identificados y estratificados por AA o abordaje laparoscópico (AL) (Tabla 1).
Se usó un diseño 1:1 de casos emparejados, apareando los 50 casos laparoscópicos identificados, con casos abiertos, sobre la base de la edad (dentro de los 10 años), clase ASA (American Society of Anesthesiologists) (dentro de 1 punto), género, presencia o ausencia de enfermedad cardíaca (hipertensión, insuficiencia cardíaca congestiva, infarto de miocardio previo, intervención percutánea previa o cirugía cardíaca abierta) y la localización de la perforación (gástrica o duodenal) (Tabla 2).
Se usaron las pruebas de Chi-cuadrado o exacta de Fisher, para la comparación de las variables categóricas sobre la base del tamaño de la cohorte. La prueba de Student fue usada para comparar variables continuas. El nivel fue de 0,05.
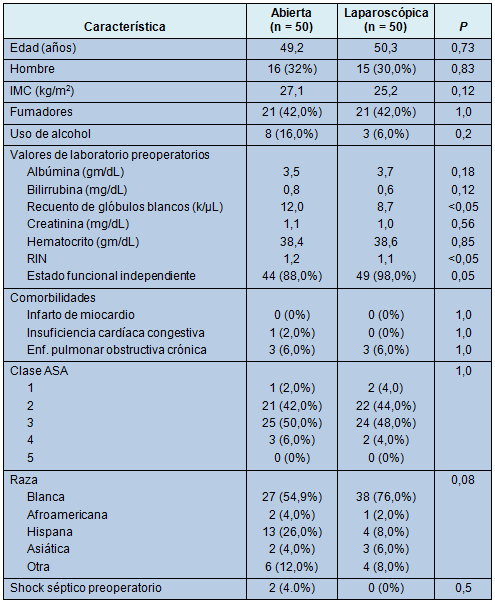
• TABLA 1: Datos demográficos de los pacientes con reparación abierta y laparoscópica de una úlcera péptica perforada antes del apareamiento

• TABLA 2: Datos demográficos de los pacientes con reparación abierta y laparoscópica de una úlcera péptica perforada después del apareamiento.
Resultados
Se identificó un total de 1.241 pacientes del NSQIP. Durante la revisión cuidadosa de los mismos, aquellos que fueron sometidos a vagotomía, antrectomía, gastrectomía y otras cirugías definitivas o ácido-reductoras, fueron excluidos, tanto del grupo laparoscópico como del grupo abierto. También se constató una cierta falta de congruencia en relación con los diagnósticos y los códigos de procedimiento. Sólo los casos en los que estaba presente el código de enfermedad ulcerosa péptica y un código de procedimiento indicando reparación abierta o laparoscópica de úlcera perforada, mediante operación de Graham modificada o con cierre simple, fueron incluidos en la revisión final (Tabla 1).
Eso estrechó el conjunto de datos a 50 pacientes sometidos a AL para la reparación de una úlcera gastroduodenal agudamente perforada y 477 pacietes sometidos a AA (Tabla 1). Hubo diferencias significativas en relación con la edad, género, datos preoperatorios de laboratorio, estado funcional independiente, sepsis preoperatoria y clasificación ASA (Tabla 1).
Los pacientes laparoscópicos tendieron a ser más jóvenes, fueron funcionalmente más independientes, tuvieron clases ASA más bajas y menor incidencia de sepsis preoperatoria. Eso probablemente implica que hubo un desvío por el operador en la selección de pacientes que podían ser candidatos apropiados para el AL. Para dar cuenta de ese desvío y esas variables de los pacientes, se llevó a cabo un proceso de apareamiento de casos.
Después del mismo, los pacientes con AL y AA fueron similares en relación con la mayoría de las covariables. Más importante, la presencia de sepsis preoperatoria y la clasificación ASA fueron más similares en el grupo con casos apareados (Tabla 2). Eso permitió una mejor comparación y la eliminación del desvío potencial por el operador visto en el conjunto inicial de datos de pacientes. Persistieron diferencias significativas con respecto al recuento preoperatorio de glóbulos rojos (12,0 con el AA vs 8,7 con AL), RIN (1,2 con AA vs 1,1 con AL) y estado funcional independiente (88% con AA vs 98% con AL).
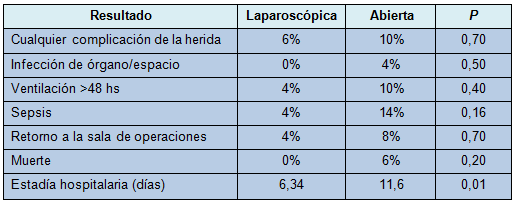
Después de la revisión del conjunto de datos de los casos apareados, los resultados revelaron que la mortalidad, complicaciones de la herida, infecciones de órgano/espacio, ventilación prolongada (>48 hs), sepsis y retorno a la sala de operaciones, tendieron a ser más bajos con el AL, pero no alcanzaron significación estadística (Tabla 3). La duración de la estadía hospitalaria fue significativamente más baja con el AL (11,6 días con AA vs 6,3 días con AL; P < 0,05).
• TABLA 3: Resultados después del apareamiento
Comentarios
Con los avances en el entendimiento de la patogenia de la enfermedad ulcerosa péptica y en su manejo médico, la prevalencia de la cirugía electiva para su tratamiento ha disminuido. A pesar de eso, la necesidad de una intervención urgente para las complicaciones de la enfermedad ulcerosa, no ha tenido una disminución correlativa sino que en realidad están en aumento [12-16].
Aun así, la naturaleza de la cirugía de emergencia para la úlcera ha cambiado fundamentalmente desde las resecciones gástricas y varias intervenciones para la ácido-reducción, al cierre simple y limpieza peritoneal, seguido de manejo médico para la supresión del ácido y erradicación del H. pylori. Esto se ha convertido en el tratamiento estándar en muchos centros y en las descripciones de los libros de texto [17-23].
Desde su inicio, la cirugía laparoscópica ha ganado progresivamente popularidad y ha expandido su aplicación. A pesar del entusiasmo ahora común por la intervención laparoscópica, la aceptación y adopción de las cirugías laparoscópicas, en lugar de sus contrapartes abiertas, es un proceso lento que requiere un cambio en la cultura y en la mentalidad, conducido por la evidencia científica.
Aún a la colecistectomía laparoscópica, vista ampliamente en la actualidad como el tratamiento estándar, le tomó años para ver un cambio en su aceptación general. Muchos sostienen que, en los casos en los que el trauma quirúrgico es mínimo, mucha de la morbilidad deriva de la extensión de la incisión usada para obtener el acceso [3,24]. Por lo tanto, los casos en los que el trauma quirúrgico es mínimo son, en teoría, perfectamente adecuados para un AL. En consecuencia, siendo el tratamiento estándar para la úlcera péptica perforada cada vez más mínimo, sería lógico concluir que el AL para la enfermedad ulcerosa perforada podría ser beneficioso.
La reparación laparoscópica de la úlcera perforada fue descrita por primera vez por Mouret y col. [25], usando un parche de epiplón y adhesivo de fibrina, en 1989 y mediante sutura por Nathanson y col. [26], en 1990. Desde entonces, muchos han argumentado sobre los beneficios de un AL, como la reducción del trauma quirúrgico, mayor posibilidad de exploración diagnóstica, menor invasión si la perforación está sellada y la posibilidad de brindar una intervención equivalente a la de un AA.
Los oponentes han argumentado que la reparación laparoscópica tiene una curva de aprendizaje prohibitivamente empinada que, además, se agrava por el hecho que, comparado con la enfermedad vesicular, las úlceras pépticas perforadas son sustancialmente menos comunes y, por lo tanto, se requiere más tiempo para ser competente [7].
A pesar de haber sido introducida > 2 décadas atrás, la aceptación de la reparación laparoscópica de la úlcera péptica perforada ha sido lenta. Eso se debe parcialmente a las preocupaciones sobre sobre la mayor duración de la cirugía, beneficios postoperatorios equívocos y cuestionable costo-efectividad [27]. La razón primaria para su lenta adopción, radica en la falta de evidencia definitiva que le permitiría suplantar al AA como el tratamiento de elección. Aunque la preponderancia de la literatura demuestra que un AL es seguro y factible, en realidad, no se ha demostrado consistentemente que los principales resultados clínicos sean mejores.
Se han realizado tres ensayos clínicos randomizados comparando la reparación laparoscópica con la abierta de la úlcera péptica perforada. El primero, de Lau y col. [28], en 1996, incluyó 103 pacientes. Se encontraron diferencias significativas incluyendo la mayor duración del tiempo quirúrgico para la reparación laparoscópica (94 vs 40 min: P < 0,001) y significativamente menos dosis de analgesia postoperatoria.
No hubo diferencias en las variables de recuperación, duración de la descompresión nasogástrica, requerimientos de líquidos endovenosos o tiempo para retornar a una dieta normal. Del mismo modo, no hubo diferencia en resultados más significativos como la duración de la estadía hospitalaria, tasa de reoperación, morbilidad o mortalidad. Esos autores concluyeron que la reparación laparoscópica era una opción viable al AA.
En 2002, Siu y col. [3], reportaron los resultados de un ensayo controlado randomizado que incluyó 121 pacientes. Los resultados significativos asociados con la reparación laparoscópica en ese ensayo fueron: menor tiempo operatorio (42 vs 52 min; P = 0,025), estadía hospitalaria más corta (6 vs 7 días; P = 0,004), tasa más baja de infección torácica (P = 0,025), menos dolor postoperatorio y retorno más rápido a una actividad normal.
No se halló diferencia en la duración de la sonda nasogástrica, tiempo de retorno a una dieta normal, tasa de infección de la herida, infección intraabdominal, íleo, tasa de reoperación o mortalidad. Esos autores concluyeron que la reparación laparoscópica confería varios beneficios significativos. La mayor crítica a ese estudio es que los equipos quirúrgicos en las 2 ramas tenían niveles diferentes de experiencia.
Más recientemente, Berteleff y col. [29], reportaron los resultados del ensayo LAMA, un ensayo controlado randomizado multicéntrico en Holanda. Ese estudio incluyó 109 pacientes. Se encontraron diferencias significativas en un mayor tiempo operatorio para la cirugía laparoscópica (75 vs 50 min), pero menos dolor durante la primera semana postoperatoria. No se detectaron diferencias en la duración de la estadía hospitalaria o en las complicaciones. Esos autores concluyeron que la reparación laparoscópica era un procedimiento seguro, en comparación con la reparación abierta.
Una revisión Cochrane realizada por Sanabria y col. [30], combinó esos tres ensayos randomizados. Para la reparación laparoscópica hubo una tendencia hacia la disminución en las complicaciones sépticas intraabdominales, infección del sitio quirúrgico, íleo, complicaciones pulmonares y mortalidad, pero un aumento en los abscesos intraabdominales y en la tasa de reoperación. Ninguno de ellos alcanzó significación estadística. No se detectó heterogeneidad y la calidad de esos estudios fue considerada aceptable.
La revisión concluyó que los resultados de la cirugía laparoscópica para las úlceras perforadas no eran clínicamente diferentes de la cirugía abierta. Por lo tanto, con ese mejor dato disponible, no está en claro si el AL ofrece ventajas comparado con el AA.
El resto de la literatura comparando la reparación laparoscópica con la abierta, proviene de estudios retrospectivos y series de casos. El beneficio mostrado más consistente para la reparación laparoscópica, es el menor dolor postoperatorio [31-35]. A diferencia del estudio de Siu y col. [3], ningún otro estudio reportó un tiempo operatorio más corto, mientras que muchos mostraron duraciones significativamente más altas [31,34,36,37]. La mayoría no demostró diferencia en la duración de la estadía [31-38], morbilidad [32.34.36.37] o mortalidad [34-39].
Una explicación para la inconsistencia observada en la literatura, deriva de la heterogeneidad fisiológica que existe en la población de pacientes con úlceras pépticas perforadas. Los factores pronósticos malos de enfermedad clínica mayor, shock preoperatorio y perforación de larga data (más allá de las 24 horas), descritos por primera vez por Boey y col. [39], en 1982, se han mantenido en las últimas 3 décadas, a pesar de los avances en diagnóstico y tratamiento.
Esos factores han demostrado estar asociados con los resultados más pobres con la reparación laparoscópica [28,37] y con la tasa más alta de conversión a reparación abierta [40]. Se ha teorizado que el neumoperitoneo, en presencia de una peritonitis establecida, es el motor que conduce a esos peores resultados. Eso se basa en el resultado de estudios con animales, demostrando que el neumoperitoneo puede incrementar la translocación bacteriana y agravar la severidad de la peritonitis [41-43].
Hubo varias limitaciones en este estudio, algunas de las cuales son inherentes a la base de datos NSQIP. La gran mayoría de los casos evaluados fueron casos abiertos. No hay posibilidad de determinar cuántos pacientes fueron estratificados para AA o AL. Sobre la base de datos de casos no apareados, parece que hubo un desvío en que el grupo laparoscópico tuvo una clasificación ASA más baja y tuvo menor probabilidad de estar séptico preoperatoriamente, comparado con el grupo abierto.
Los factores de los pacientes, tales como la gravedad de la enfermedad, la duración del tiempo desde el comienzo de los síntomas y los antecedentes quirúrgicos, pudieron haber influenciado en la decisión de realizar un AA. Adicionalmente, la correlación que pudo existir entre la experiencia del cirujano y los recursos del hospital usados en el manejo del paciente, en relación con las complicaciones y su prevención, no puede ser evaluada en este tipo de análisis.
Otra debilidad de la base de datos NSQIP es que no contiene resultados más allá de los 30 días del postoperatorio, limitando la posibilidad de medir los resultados a largo plazo. Complicaciones tales como obstrucción intestinal, dolor y aparición de eventración, no son capturadas en el conjunto de datos, lo que imposibilita un análisis de esos resultados.
Otras limitaciones son inherentes a las series de casos apareados. Éstas pueden estar sujetas a desviaciones y apareamiento incorrecto. Aunque parece que los autores de este trabajo tuvieron 2 cohortes bien apareadas, es posible que las diferencias en los resultados puedan deberse a covariables no medidas, que están vinculadas con el abordaje quirúrgico elegido y los resultados medidos.
Asimismo, el limitado número de casos laparoscópicos, puede originar la posibilidad de un error tipo II. Como puede verse, sólo 50 pacientes fueron incluidos en el grupo laparoscópico, después de eliminar casos por los criterios de exclusión y por la incongruencia de la codificación de los casos. También puede verse que los códigos de procedimiento para el AL, no son específicos para la reparación de Graham o la reparación mediante sutura simple de una úlcera gástrica o duodenal.
Desafortunadamente, no hay códigos específicos para esos procedimientos. En la creación del conjunto de datos, todos los pacientes con códigos de procedimiento involucrando enterectomía laparoscópica, gastrectomía, resección y anastomosis, fueron excluidos. Es posible que alguno de los pacientes incluidos haya sido sometido a procedimientos distintos de la reparación laparoscópica con parche de Graham, o la reparación simple de la úlcera, pero todas las otras posibilidades fueron removidas para crear el conjunto de datos más puro posible con la codificación actualmente disponible.
Conclusiones
Este estudio demuestra una tendencia hacia resultados mejores con el AL, comparado con la reparación abierta, de úlceras gastroduodenales perforadas, después de controlar la fisiología y comorbilidades, en pacientes que estaban leve a moderadamente enfermos. Los autores no pueden decir por este estudio si los pacientes críticamente enfermos podrían beneficiarse con la misma vía y suponen que la creación de un neumoperitoneo, en un paciente séptico e hipotenso, podría ser perjudicial y, por lo tanto, se requiere investigación adicional. En pacientes que no están severamente comprometidos, con clase ASA < 3 y que no tienen sepsis preoperatoria, los datos de este estudio indican que el AL es seguro y se asocia con menos utilización de recursos hospitalarios, especialmente la duración de la estadía hospitalaria.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi