Las alergias alimentarias (AAs) afectan hasta un 8% de los niños en los Estados Unidos, y su prevalencia parece estar en aumento. Las AAs no sólo representan una carga importante en el sistema de atención de salud y en la calidad de vida del paciente, sino que también comprometen potencialmente la vida. La atención del paciente en el servicio de urgencias (SU) constituye la mayor parte del impacto económico de la AA. Un estudio reciente halló que el 20% de los costos relacionados con la salud asociados a la AA fueron atribuidos a las consultas en el SU, por un total de $ 45.000.000 anuales. Se estima que las AAs corresponden a más del 50% de los casos de anafilaxia presentados al SU. Paralelamente al aumento de la prevalencia general de la AA, también ha habido un aumento de las reacciones alérgicas a los alimentos presentadas al SU. En el 2000, se estimó que hubo aproximadamente 30.000 visitas anuales al SU resultantes de AA. Estudios más recientes, sin embargo, indican que esto puede ser una subestimación. Por ejemplo, un estudio halló que entre 2001 y 2006, el número de consultas a un gran SU pediátrico académico por anafilaxia inducida por alimentos aumentó a más del doble.
Aunque ningún estudio ha abordado específicamente el manejo de la AA en los SUs pediátricos, un estudio multicéntrico en SUs de adultos halló una baja concordancia entre el manejo de la AA y las guías establecidas. En esta revisión, se discute la definición de AA, así como la clasificación de las AAs en base a distintos mecanismos inmunológicos subyacentes. Las presentaciones clínicas más probablemente halladas por el profesional del SU también son revisadas. Por último, se examina el papel esencial del médico del SU en el tratamiento y prevención de estas reacciones.
Definición y diagnóstico diferencial
Una AA se define como un efecto adverso en la salud debido a una respuesta inmune específica y que se produce reproduciblemente tras la exposición a un determinado alimento. Es este mecanismo inmunológico subyacente el que distingue la AA de las reacciones adversas a los alimentos no inmunológicas, que son mucho más comunes que la verdadera AA. Por ejemplo, la prevalencia estimada de la verdadera AA es del 6% al 8% en niños pequeños y del 3% al 4% en adultos, a pesar de la observación de que el 20% al 30% de la población general reporta que ellos o sus hijos tienen una ''alergia a los alimentos. ‘‘Por lo tanto, las reacciones adversas a los alimentos no mediadas por inmunidad a menudo se perciben o etiquetan incorrectamente como AAs.
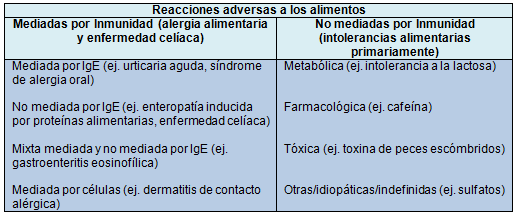
La distinción entre reacciones adversas a los alimentos inmunes y no inmunes es particularmente importante en el contexto del SU, donde el diagnóstico y el manejo apropiado de las reacciones es crítico. La tabla 1 representa los diferentes tipos de reacciones adversas a los alimentos, inmunes y no inmunes. En esta sección, se revisan las diversas reacciones adversas a los alimentos no inmunológicas que se pueden presentar en el entorno del SU.
Tabla 1. Clasificación de las reacciones adversas a los alimentos de Boyce y col.
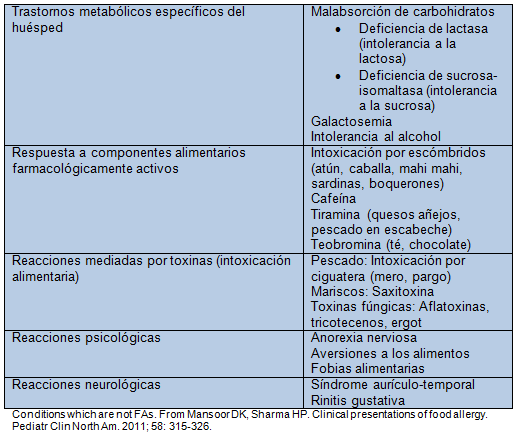
Los trastornos metabólicos representan una categoría de reacciones adversas a los alimentos no inmunológicas. Los ejemplos incluyen intolerancia a la lactosa, galactosemia, e intolerancia al alcohol, todos los cuales implican defectos específicos del huésped en el metabolismo de ciertos componentes de los alimentos. Los pacientes con intolerancia a la lactosa, por ejemplo, tienen una deficiencia de la enzima lactasa, que es requerida para digerir el carbohidrato de lactosa presente en la leche y los productos lácteos. Como resultado, estos pueden presentarse con síntomas episódicos de dolor abdominal, distensión, meteorismo, diarrea y náuseas después de la ingestión de leche y productos lácteos. Aunque muchos pacientes con intolerancia a la lactosa reportan que son “alérgicos” a la leche, esta condición es en realidad una intolerancia alimentaria, y no una AA, ya que carece de cualquier etiología inmune subyacente y por lo tanto, no progresa a una reacción sistémica que amenaza la vida.
Otras reacciones alimentarias no inmunológicas son causadas por respuestas a los componentes farmacológicamente activos de los alimentos, tales como la cafeína y toxinas transmitidas por los alimentos. La intoxicación por peces escómbridos es un ejemplo de una reacción adversa alimentaria tóxica que puede imitar estrechamente una reacción adversa alimentaria mediada por inmunoglobulina E (IgE). Es causada por químicos histamínicos que se encuentran en la carne de ciertos peces, como el atún, la caballa y las sardinas, que producen síntomas pseudo-alérgicos como enrojecimiento, urticaria, angioedema, náuseas, calambres abdominales y diarrea después de su ingesta. A pesar de la apariencia alérgica de estos síntomas, el mecanismo subyacente de la intoxicación por escómbridos es no inmunológico y por lo tanto, no es una AA. En el SU, debe obtenerse información adicional para diferenciar la alergia al pescado mediada por IgE de la intoxicación por escómbridos, sobre todo si el paciente refiere tolerancia repetida al pescado previamente. Por ejemplo, si otros individuos que comieron el mismo pez desarrollaron síntomas similares, el diagnóstico probable es escombroidosis, no una alergia al pescado, y el paciente no tiene por qué evitar el pescado o acarrear medicamentos de emergencia. Si el diagnóstico de alergia al pescado versus intoxicación por escómbridos sigue siendo incierto, debe considerarse la derivación a un especialista en alergia para el desarrollo de una prueba diagnóstica de provocación oral.
Ciertos trastornos psicológicos, como la anorexia nerviosa, la aversión a la comida y las fobias a los alimentos, también pueden causar reacciones adversas alimentarias no inmunes. Por último, las reacciones alimentarias no inmunes pueden estar relacionadas con trastornos neurológicos, tales como el síndrome aurículo-temporal (enrojecimiento facial o sudoración después de comer alimentos ácidos) y la rinitis gustativa (rinorrea después de comer, especialmente alimentos calientes o picantes). La Tabla 2 resume los diagnósticos diferenciales de las reacciones adversas a los alimentos no inmunológicas.
Tabla 2. Diagnóstico diferencial de las reacciones adversas alimentarias no inmunológicas
Clasificación de las AAs
Teniendo en cuenta que las AAs son mediadas por el sistema inmune, la comprensión de sus mecanismos inmunológicos subyacentes permite clasificar a las reacciones en 1 de los siguientes 4 grupos: (1) reacciones mediadas por IgE; (2) reacciones mediadas por IgE y no mediadas por IgE, mixtas; (3) reacciones no mediadas por IgE, y (4) reacciones mediadas por células (Tabla 3). En esta revisión, se discuten los primeros 3 de estos grupos por su relevancia en el ambiente del SU. Las reacciones adversas alimentarias mediadas por Inmunoglobulina E serán revisadas en mayor detalle, ya que son las presentaciones más comunes de AA observadas en el SU.
Tabla 3. Trastornos alérgicos inducidos por alimentos (Ver Tabla![]() )
)
AAs mediadas por Inmunoglobulina E
Las reacciones alérgicas alimentarias mediadas por Inmunoglobulina E se presentan con síntomas agudos, generalmente minutos a horas después de la ingesta de la comida culpable. Un diagnóstico de AA mediada por IgE se debe considerar en un paciente que se presenta al SU si los síntomas alérgicos se produjeron poco después de la ingesta de un alimento, sobre todo si los síntomas siguieron a la ingestión de un alimento dado en más de una ocasión.
El curso temporal rápido de estas reacciones está mediado por la IgE superficial de los mastocitos tisulares y basófilos circulantes, que se desarrolla durante la sensibilización inicial a la comida. Con la re-exposición al antígeno alimentario, la reacción cruzada con la IgE da como resultado la rápida liberación de mediadores alérgicos preformados que causan signos y síntomas inmediatos. También pueden liberarse mediadores recién sintetizados, lo que resulta en una fase tardía de síntomas a las pocas horas.
Existe una forma recientemente reconocida de AA mediada por IgE en la que este curso de tiempo característicamente rápido puede no ser observado. Las reacciones alérgicas a las carnes que contienen un antígeno carbohidrato denominado galactosa-alfa-1,3-galactosa (alfa-gal) se retrasan generalmente de 4 a 6 horas después de la ingesta. Estos pacientes tienen anticuerpos IgE frente a alfa-gal, y es probable que la digestión y/o el procesamiento del antígeno sean responsables del retraso en la aparición de los síntomas. Esta condición es también la única AA mediada por IgE identificada hasta la fecha en la que el antígeno alimentario es un hidrato de carbono, y no una proteína. El resto de esta revisión se centra en las reacciones mediadas por IgE más comunes a proteínas alimentarias.
Los pacientes con AA mediada por IgE pueden presentarse al SU con una variedad de manifestaciones, incluyendo urticaria y angioedema, rinoconjuntivitis, broncoespasmo, anafilaxia gastrointestinal (GI), y anafilaxia generalizada. Dos condiciones adicionales con mecanismos mediados por IgE que podrían presentarse en el SU son la anafilaxia inducida por el ejercicio y el síndrome de alergia oral dependientes de los alimentos.
Urticaria y Angioedema
Los individuos que experimentan reacciones alérgicas alimentarias mediadas por IgE comúnmente se presentan con síntomas cutáneos de urticaria, angioedema, enrojecimiento y prurito. Estos síntomas se desarrollan debido a la reacción cruzada IgE específica - alimento en los mastocitos cutáneos. La degranulación de los mastocitos libera mediadores alérgicos, tales como histamina, lo que provoca prurito, y mediadores vasodilatadores, que causan una inflamación local. La ubicación específica de los mastocitos determina si se desarrolla urticaria y/o angioedema. En la urticaria, están involucrados los mastocitos en la dermis superficial, mientras que en el angioedema, están implicados aquellos en la dermis profunda y los tejidos subcutáneos. En el examen físico, las lesiones de urticaria, o habones, aparecen como placas eritematosas, elevadas, y bien demarcadas o coalescentes, a menudo con palidez central y blanqueo con la presión. Son pruriginosas. La inflamación observada en el angioedema es debido a la extravasación de plasma en el tejido subcutáneo o mucoso. El angioedema es característicamente asimétrico, con participación de áreas no dependientes de la gravedad, y no es depresible. Puede afectar a la cara, las manos, las nalgas, los genitales, los órganos abdominales, o la vía aérea superior. Debido a su amplio diferencial, el edema puede suponer un reto diagnóstico en el SU. La presencia de habones acompañantes a menudo es útil para distinguir el angioedema debido a un mecanismo subyacente conducido por mastocitos de otras formas no alérgicas de angioedema.
La AA mediada por inmunoglobulina E debe ser considerada en el diagnóstico diferencial de los pacientes que acuden al SU con urticaria aguda, sobre todo si una reciente exposición alimentaria precedió la aparición de los habones. Se estima que al menos el 20% de los casos de urticaria aguda se deben a una AA. Sin embargo, si la historia revela que la urticaria ha persistido por más de 6 semanas, debe considerarse como crónica y la AA es rara vez una causa. Aunque casi la mitad de los pacientes con urticaria crónica creen que los alimentos están provocando sus síntomas, sólo 2% a 10% en realidad tienen urticaria inducida por alimentos en los desafíos controlados con placebo.
La vía de exposición alimentaria que provoca urticaria y angioedema es a menudo la ingesta pero también puede ser el contacto directo, el cual provoca urticaria aguda por contacto, en la que los habones sólo se localizan en las áreas de contacto con los alimentos. Aunque cualquier alimento puede desencadenar una AA mediada por IgE, algunos están más comúnmente implicados. Los alimentos más comunes que causan urticaria y angioedema son leche de vaca, huevo, maní, frutos secos, soja, trigo, pescado y mariscos. La urticaria por contacto puede ser desencadenada por estos alimentos, así como por carnes crudas y frutas y vegetales crudos.
Los profesionales del SU deben ser conscientes de que la urticaria y el edema, aunque son signos comunes de las reacciones alérgicas alimentarias, no siempre están presentes. Hasta un 20% de los casos de anafilaxia no presentan ningún síntoma en la piel. Desafortunadamente, la falta de síntomas cutáneos puede resultar en un retraso en el reconocimiento y en el tratamiento de reacciones alérgicas sistémicas. Esto es apoyado por la observación de que el 80% de las anafilaxias mortales inducidas por alimentos no se asocian con hallazgos cutáneos. Por lo tanto, se debe ser cuidadoso para no excluir el diagnóstico de una reacción inducida por alimentos, simplemente debido a la ausencia de síntomas cutáneos.
Rinoconjuntivitis
Aunque la rinoconjuntivitis es a menudo parte de las reacciones alérgicas sistémicas a los alimentos, es poco común que sea el único síntoma presente. Los síntomas oculares y nasales que se pueden observar durante las reacciones alérgicas sistémicas incluyen prurito periocular, edema, eritema conjuntival y lagrimeo, así como estornudos, picor nasal, congestión y rinorrea.
La congestión nasal en los lactantes anecdóticamente se ha atribuido a la ingesta de leche de vaca, pero en realidad no hay evidencia para apoyar dicha afirmación. Se observó que sólo el 0.08% a 0.2% de los niños desarrollaron síntomas nasales después de las pruebas orales con leche realizadas en 3 estudios.
Broncoespasmo
Un estudio en el que los niños con dermatitis atópica (DA), asma y AA se sometieron a un desafío alimentario doble ciego controlado con placebo (DADCCP) mostró que el 15% desarrolló síntomas de broncoespasmo agudo después de la ingesta de alimentos alergénicos, con un 8% teniendo un una disminución del 20% o mayor en el volumen espiratorio forzado en un segundo.
La alergia alimentaria es una causa rara de broncoespasmo aislado. Más característicamente, los síntomas respiratorios agudos de tos, opresión en el pecho, disnea, y sibilancias son parte de una reacción de AA más generalizada. Es importante tener en cuenta que los síntomas respiratorios, tales como edema laríngeo y broncoespasmo, son la primera causa de muerte en la anafilaxia inducida por alimentos. Por otra parte, el riesgo de muerte por anafilaxia inducida por alimentos es mayor en las personas con asma y aumenta con la gravedad del asma. Por estas razones, los episodios de anafilaxia inducida por alimentos que presentan broncoespasmo deben ser tratados agresivamente, primero con epinefrina intramuscular (IM) y luego con broncodilatadores.
La ingesta no es la única vía de exposición por la que los alimentos pueden causar reacciones de las vías respiratorias inferiores. El broncoespasmo puede raramente ser causado por la exposición aérea a alérgenos alimentarios, como la inhalación de vapores generados durante la cocción de huevos, pescados, y mariscos.
Anafilaxia Gastrointestinal
La alergia alimentaria puede presentarse en el SU con manifestaciones gastrointestinales. En pacientes con AA mediada por IgE, estos síntomas son conocidos como anafilaxia GI o hipersensibilidad GI inmediata porque se presentan de forma aguda, a diferencia de otras formas de AA GI en las cuales los síntomas son más crónicos. La anafilaxia gastrointestinal por lo general está acompañada de síntomas mediados por IgE en otros sistemas orgánicos. Los síntomas GI superiores como náuseas y vómitos suelen ocurrir en cuestión de minutos después de la ingestión, mientras que los síntomas GI bajos como dolor abdominal, calambres y diarrea pueden ocurrir inmediatamente o después de varias horas después de la ingesta.
Anafilaxia generalizada
Los pacientes que experimentan reacciones alérgicas graves a los alimentos pueden presentarse al SU con anafilaxia generalizada. Los criterios diagnósticos específicos para anafilaxia se discuten en otro lugar de esta revisión.
Entre los pacientes tratados por anafilaxia en el SU, la AA es la causa más común, lo que representa un tercio a la mitad de los casos. Los alimentos más frecuentemente implicados son maní, nueces, mariscos, pescado, leche y huevos. La anafilaxia inducida por alimentos es potencialmente mortal, y varios factores de riesgo parecen aumentar el riesgo de una reacción fatal, incluyendo la edad adolescente o adulta joven, el asma coexistente, y las reacciones por ingesta de maní o nueces. Quizás, el factor de riesgo relevante más importante en el ambiente del SU es que más del 90% de las muertes por AA involucraron un retraso o falta de administración de epinefrina.
Anafilaxia inducida por el ejercicio dependiente de alimentos
Los profesionales del SU deben ser conscientes de una rara forma de anafilaxia conocida como anafilaxia inducida por el ejercicio dependiente de alimentos (o asociada a los alimentos). En esta condición mediada por IgE, los síntomas se manifiestan sólo si el paciente se ejercita 2 a 4 horas después de la ingesta del alimento alergénico. Es de destacar que el paciente es capaz de tolerar el alimento si la ingesta no se continúa con el ejercicio. Presumiblemente, el esfuerzo altera la absorción intestinal, la digestión del alérgeno, o ambos, lo que resulta en una reacción cruzada entre el alérgeno y la IgE y en el desarrollo de síntomas de alergia.
Los pacientes generalmente reaccionan a 1 o 2 alimentos, siendo el trigo, los mariscos, el apio, el pescado, las frutas y la leche los culpables más comunes. Los anticuerpos inmunoglobulina E contra los alimentos causantes son generalmente detectables por pruebas de punción cutánea (PPC) o evaluación de la IgE sérica. El sexo femenino, la adolescencia tardía y la edad adulta temprana, y la enfermedad atópica coexistente parecen ser factores de riesgo para esta condición.
Síndrome de alergia oral
Otra forma de AA mediada por IgE que puede presentarse en el SU es el síndrome de alergia oral, también conocido como síndrome de AA asociado al polen. Los pacientes con síndrome de alergia oral experimentan prurito inmediato, hormigueo y/o edema leve de los labios, la lengua, el paladar y la garganta después de comer ciertas frutas y vegetales crudos. Ocurre en hasta la mitad de los pacientes con alergia al polen. Las proteínas alimentarias termolábiles de origen vegetal, que son estructuralmente similares y que por lo tanto presentan reacción cruzada con alérgenos del polen, son las responsables de estos síntomas. Los pacientes normalmente pueden tolerar las formas cocidas o calentadas de las frutas y verduras causales, debido a la naturaleza lábil al calor de estas proteínas.
Aunque algunos pacientes pueden estar alarmados por los síntomas al comienzo, es casi siempre una reacción localizada leve limitada a la orofaringe, que desaparece en cuestión de minutos después de la ingesta. Menos del 10% de los pacientes experimentan síntomas más sistémicos, y sólo 1% a 2% progresa a anafilaxia.
AA mediada y no mediada por IgE mixta
Además de las presentaciones “puras” de la AA mediada por IgE, existen mecanismos inmunológicos mixtos mediados por células T e IgE que contribuyen a condiciones médicas más crónicas, tales como la DA y la AA GI. Los pacientes con DA y AA GI pueden tener anticuerpos IgE detectables. Sin embargo, es más probable que su fisiopatología esté relacionada con las células T que responden a los alimentos y que migran al sitio involucrado.
Los pacientes con enfermedades tales como DA y gastroenteropatías eosinofílicas, incluyendo la esofagitis eosinofílica (EEo) y la gastroenteritis eosinofílica (GE), son menos tendientes a presentarse en el SU con reacciones alérgicas agudas, pero a menudo tienen presentaciones tardías más crónicas de AA.
Dermatitis atópica
Los pacientes pueden presentarse al SU con una historia de exantema crónico, por lo que es importante distinguir la DA de otras enfermedades de la piel en los niños. La dermatitis atópica suele comenzar en la infancia y tiende a ser crónica. Se presenta con prurito extremo y un exantema con una distribución típica que involucra las superficies flexoras, tales como los huecos antecubital y poplíteo, muñecas, tobillos y cuello.
Los defectos en la barrera de la piel en pacientes con DA pueden aumentar el riesgo de sensibilización transcutánea y de desarrollo de DA. Aproximadamente el 30% al 40% de los niños menores de 5 años con DA moderada a severa también pueden tener hipersensibilidad a los alimentos mediada por IgE.
Por el contrario, si la hipersensibilidad a los alimentos es una causa contribuyente en la DA, es controversial. Sin embargo, la DA y la AA parecen estar altamente asociadas, como se reconoce en las recientes guías del Instituto Nacional de Enfermedades Alérgicas e Infecciosas (INEAI). La mejoría de los síntomas después de la eliminación del alimento sospechoso(s) y la exacerbación de la DA con la exposición repetida a la comida(s) se ha demostrado en varios estudios. En 1 estudio, 113 pacientes con DA severa fueron sometidos a DADCCP. Se observó que 63 de los niños (56%) tuvieron desafíos alimentarios positivos, y la mayoría de ellos (84%) tuvieron síntomas cutáneos. Cuando se colocaron en dietas de eliminación basadas en los resultados del desafío alimentario, estos niños mostraron una mejoría significativa en los síntomas cutáneos. Los alimentos más frecuentemente asociados con eczema fueron el huevo, la leche, y el maní.
Los desafíos alimentarios doble ciego controlados con placebo fueron positivos en el 40% de los casos entre 600 niños con DA en otro estudio. Una vez más, un alto porcentaje de los pacientes (75%) tuvieron desafíos positivos que resultaron en manifestaciones cutáneas, lo que sugiere alimentos específicos como factores desencadenantes. Estas manifestaciones consistieron en exantemas maculares, morbiliformes, y/o pruriginosos en las zonas de flexión característicamente afectadas en la DA.
Por lo tanto, para los pacientes que acuden al SU con exacerbaciones severas de DA, sin duda sería razonable considerar la derivación a un alergista/inmunólogo para la evaluación de una potencial AA.
Trastornos gastrointestinales eosinofílicos
La esofagitis eosinofílica y la GE también se deben a mecanismos inmunológicos mixtos mediados por células T e IgE. La esofagitis eosinofílica involucra la inflamación del esófago como lo demuestra la presencia de más de 15 eosinófilos por campo de alta potencia en las muestras de biopsia. Los síntomas son experimentados comúnmente después de comer, pero puede ser difícil para los pacientes identificar el alimento culpable porque las reacciones son a menudo tardías. Los pacientes se presentan con un amplio rango de síntomas GI crónicos basados en la edad. Típicamente, los niños pequeños (mediana de edad, 2 años) se presentan con retraso en el desarrollo y dificultades en la alimentación, los niños mayores con vómitos (mediana de edad, 8,1 años) y dolor abdominal (mediana de edad, 12,0 años) y los adolescentes con disfagia (mediana de edad, 13,4 años) y a veces con retención de la comida (mediana de edad, 16,8 años). Los pacientes con retenciones de alimentos pueden presentarse al SU.
Un número significativo de pacientes con EEo también tienen otras enfermedades alérgicas, tales como rinitis alérgica (57%) y AA mediada por IgE (46%) Los alérgenos alimentarios y posiblemente los aeroalérgenos pueden contribuir a la EEo. En un estudio, los alimentos con más probabilidades de estar implicados fueron la leche de vaca, el huevo, la soja, el maíz, el trigo, y la carne vacuna. Las dietas de eliminación del alimento sospechoso(s) o la eliminación completa del alimento y el uso de una fórmula elemental se ha demostrado que resulta en mejoría clínica e histológica en la mayoría de los niños con EEo. Los tratamientos no dietéticos incluyen el uso de esteroides tópicos ingeridos o sistémicos y la dilatación de las constricciones esofágicas. Debido a sus efectos adversos, los esteroides sistémicos se reservan generalmente para los síntomas severos asociados a la EEo, tales como incapacidad para tragar o vómitos incoercibles, ambos de los cuales se pueden observar en el SU.
Si se encuentran eosinófilos en las porciones más distales del tracto GI, los pacientes son diagnosticados con GE. Estos pacientes pueden presentarse clínicamente a cualquier edad. Los síntomas dependen del segmento del tracto GI involucrado. Cualquier segmento del tubo digestivo desde el esófago hasta el colon, incluyendo los conductos biliares, puede verse afectado. Los síntomas incluyen dolor abdominal, náuseas, diarrea, y pérdida de peso secundario a la mala absorción. Los lactantes pueden desarrollar signos de obstrucción, con vómitos explosivos después de la alimentación. En los adolescentes, los síntomas pueden ser similares a los del síndrome de intestino irritable. Como la EEo, la mayoría de los pacientes (50%) también tendrá otras enfermedades alérgicas.
AAs no mediadas por IgE
Las AAs no mediadas por IgE están mediadas principalmente por células T y dan lugar a reacciones tardías. Estos trastornos son a menudo crónicos e incluyen la proctocolitis alérgica inducida por proteínas alimentarias, el síndrome de enterocolitis inducida por proteínas alimentarias (SEIPA), la enfermedad celíaca, y la hemosiderosis pulmonar inducida por alimentos (síndrome de Heiner).
Proctocolitis alérgica inducida por proteínas alimentarias
La proctocolitis alérgica se caracteriza por una inflamación eosinofílica mediada por células T del recto y el colon. A menudo se presenta en lactantes alimentados con leche materna entre las 2 y 8 semanas de vida. Es visto con menos frecuencia en los niños que son alimentados con fórmulas a base de leche de vaca o de soja. Los niños afectados tienen apariencia sana, pero pueden presentar moco y sangre en sus heces. Algunos niños pueden estar molestos o tener movimientos intestinales aumentados, pero por lo general no tienen diarrea. La mejoría de los síntomas se produce cuando el alimento causante se retira de la dieta de la madre, por lo general dentro de las 48 horas de la eliminación del mismo. La proctocolitis alérgica por lo general resuelve después de evitar el alérgeno por 6 meses a 2 años. Ha habido informes de casos de presentaciones similares en niños.
Síndrome de enterocolitis inducida por proteínas alimentarias
Los pacientes con SEIPA, que es una forma más severa de AA GI mediada por células T, a menudo se presentan en el SU muy enfermos, incluso a veces en estado de shock. Este trastorno es poco reconocido y frecuentemente sub-diagnosticado en el ambiente del SU. Los lactantes menores de 9 meses son los más afectados por el SEIPA, con un pico de incidencia entre la semana y los 3 meses de edad. El síndrome de enterocolitis inducida por proteínas alimentarias rara vez ocurre en los niños alimentados con leche materna y es más común en lactantes alimentados con fórmulas a base de leche de vaca o de soja, siendo la leche de vaca y de soja los alimentos incitantes habituales. Los alimentos causantes menos comunes son los cereales (arroz, avena, cebada), las verduras (batata, zapallo, habas, arvejas), y las aves de corral (pollo, pavo).
Los niños con SEIPA que regularmente ingieren el alimento alergénico se presentan con síntomas gastrointestinales crónicos graves, como vómitos, diarrea, retraso del crecimiento, anemia e hipoproteinemia.
Sin embargo, en muchos casos, un niño puede presentarse al SU con síntomas más agudos de SEIPA, lo que ocurre normalmente después de que un alérgeno se vuelve a introducir en la dieta después de un período de restricción o ante la exposición temprana al alérgeno. En este escenario, los niños pueden tener vómitos profusos y repetitivos, aproximadamente 1 a 3 horas, y ocasionalmente diarrea, 5 a 8 horas después de la ingesta del alimento causante. Los niños afectados suelen aparecer muy enfermos.
Los vómitos repetidos, la generación de un tercer espacio y la respuesta inflamatoria sistémica pueden llevar a la deshidratación y, en el 15% a 20% de los casos, incluso al shock. Debido a la gravedad de su presentación, la ausencia de síntomas cutáneos y respiratorios, y el retraso desde la ingesta del alimento hasta su aparición, los niños con SEIPA pueden frecuentemente ser mal diagnosticados. Por ejemplo, pueden ser sometidos a pruebas dolorosas y a menudo innecesarias y a una hospitalización prolongada por diagnósticos erróneos de sepsis, abdomen quirúrgico, trastorno metabólico, o anafilaxia. La historia de ingestión de un alimento nuevo o previamente evitado unas pocas horas antes de la aparición de los vómitos debe plantear la sospecha de un SEIPA. El diagnóstico de SEIPA se hace clínicamente y, cuando no es claro, por un desafío alimentario oral, bajo supervisión. La endoscopia diagnóstica no está indicada, excepto para excluir otras enfermedades gastrointestinales, especialmente en la forma crónica. El tratamiento de primera línea adecuado para el SEIPA implica la evitación del alimento culpable y, en el SU, la hidratación agresiva con líquidos intravenosos si hay signos de deshidratación. Para los episodios severos, puede considerarse además el tratamiento intravenoso con corticosteroides.
Aunque puede tomar semanas para que la inflamación mediada por células T resuelva, la eliminación del alérgeno conduce a la resolución de los síntomas. El SEIPA comúnmente se supera. La mayoría de los niños se volverán tolerantes a la comida culpable alrededor de los 3 años de edad. En ese momento, puede realizarse un desafío alimentario con base hospitalaria para confirmar la resolución y la tolerancia.
Enfermedad celíaca
La enfermedad celíaca es una condición crónica que está mediada por mecanismos inmunes no mediados por IgE. Esto se debe a una respuesta inflamatoria mediada por células T al gluten en granos, tales como el trigo, el centeno y la cebada. Los síntomas de mala absorción pueden incluir diarrea crónica, esteatorrea, retraso del crecimiento, baja talla y/u otros signos de deficiencia de nutrientes o vitaminas. Cuando los alimentos que contienen gluten se eliminan de la dieta, los cambios histológicos (atrofia de las vellosidades) del intestino delgado y los síntomas resuelven en pocas semanas o meses.
Síndrome de Heiner
El Síndrome de Heiner, también conocido como hemosiderosis pulmonar inducida por alimentos, se cree que está relacionado con la ingesta de proteínas de la leche. Es poco frecuente y se observa principalmente en niños de 4 a 29 meses de edad. Estos niños pueden presentarse al SU con signos y síntomas respiratorios crónicos o recurrentes, como fiebre, tos, hemoptisis, sibilancias y disnea. Las complicaciones pueden incluir neumonía recurrente con infiltrados, hemosiderosis pulmonar, anemia por deficiencia de hierro, y retraso en el desarrollo. A diferencia de los anticuerpos IgE vistos en la AA aguda, el síndrome de Heiner se asocia con un aumento de anticuerpos IgG específicos para la leche. Esta es la única situación en la que una IgG elevada es diagnóstica de AA. La eliminación de proteínas de la leche conduce a la resolución de los síntomas.
Diagnóstico de AA
Importancia de la historia clínica y el examen físico
La presentación y el diagnóstico apropiado de la AA pueden ser complejos. Como se ha expuesto en las guías del INEAI, aunque la historia por sí sola no es suficiente para hacer un diagnóstico de AA, proporciona la base para su evaluación y diagnóstico. Durante la evaluación de la historia, es importante tener en cuenta un amplio diagnóstico diferencial, para identificar posibles alimentos disparadores, y para determinar si la fisiopatología de la reacción está mediada por IgE. Es esencial que los acontecimientos que rodean a una reacción alérgica se registren con el mayor detalle posible. Con respecto a esto, el profesional del SU tiene una oportunidad única porque él o ella es a menudo el primer cuidador médico que un paciente ve después de tener una reacción alérgica y porque los detalles y circunstancias de la reacción a menudo se ven oscurecidos a medida que transcurre el tiempo. Las áreas importantes de la historia son las expuestas a continuación.
Reacción
• Descripción detallada de los síntomas experimentados por el paciente, tales como manifestaciones cutáneas, obstrucción de las vías respiratorias, síntomas gastrointestinales, y síncope o pre-síncope. Cada síntoma debería estudiarse en detalle. Por ejemplo, la historia de un exantema debería incluir su presentación inicial, progresión, tipo (urticaria, enrojecimiento, prurito, etc.), y resolución.
• Curso temporal de la reacción.
• Momento de la ingestión de alimentos en relación con el comienzo de la reacción.
• Intervenciones tomadas antes de presentarse al servicio de urgencias.
Alimentos sospechosos
• Descripción detallada del alimento(s) ingerido antes de la reacción. Si un desencadenante obvio no es evidente, es importante pedirle al paciente o cuidador que guarde las etiquetas de los alimentos y/o que revise los ingredientes de todo lo que ha ingerido.
• Cantidad de comida ingerida antes de la reacción.
• Forma en la que se ingirió el alimento (por ejemplo, crudo o cocido).
• Tolerancia previa al alimento ingerido.
Circunstancias que rodean al caso
• ¿Experimentaron síntomas similares otras personas que ingirieron la misma comida? Saber esto es importante para descartar intoxicación alimentaria, como la producida por escómbridos, que a menudo puede imitar una AA.
• Circunstancias que rodean a la reacción, con especial atención a la presencia del uso de alcohol, medicación o ejercicio.
Preguntas adicionales cuando se sospecha una reacción no mediada por IgE
• Curso de los síntomas (empeoramiento, mejoría, etc.).
• Frecuencia.
• Si los síntomas se repiten constantemente con la re-exposición a los alimentos sospechosos.
• Presencia de síntomas similares en otras circunstancias.
• Cualquier intervención probada, incluyendo la eliminación auto-determinada de ciertos alimentos para aliviar los síntomas, y las respuestas a estas intervenciones.
El examen físico también puede ayudar al diagnóstico de AA. Se debe incluir un examen detallado de los sistemas tegumentario y respiratorio, prestando atención a la presencia de urticaria, angioedema o sibilancias. Sin embargo, la ausencia de estos hallazgos no excluye el diagnóstico de AA debido a que estos síntomas son a menudo transitorios.
Pruebas cutáneas mediadas por IgE y evaluación de la IgE sérica
Aunque no puede hacerse un diagnóstico definitivo de AA en el SU, es importante para el profesional entender el rol apropiado de las pruebas diagnósticas. Una vez que se obtiene una historia sugestiva de AA de hipersensibilidad inmediata, el siguiente paso en el diagnóstico es una prueba de punción cutánea (PPC) y/o pruebas de IgE específica en suero. La PPC es realizada mejor por personal capacitado que trabaja con un alergista/immunólogo.
La prueba de punción cutánea proporciona una medida de la sensibilización, y los resultados pueden ser obtenidos dentro de los 30 minutos. La PPC tiene un valor predictivo negativo mayor al 90%. Por consiguiente, un resultado negativo en presencia de una historia vaga esencialmente descarta el diagnóstico de una AA mediada por IgE. Sin embargo, cuando se obtiene un resultado negativo en el contexto de una historia más sugestiva, se necesita una prueba de provocación oral para confirmar o descartar el diagnóstico. Por otra parte, el valor predictivo positivo es mucho menor, y un resultado positivo de la prueba no diagnostica definitivamente una AA. Sin embargo, una historia convincente y un resultado positivo en la prueba cutánea pueden considerarse como altamente sugestivos de AA.
La prueba específica para IgE sérica (anteriormente llamada prueba radioalergosorbente) es otro método para evaluar las AAs de hipersensibilidad inmediata. Los mayores niveles de IgE específica para un desencadenante determinado se correlacionan con una mayor probabilidad de tener una reacción alérgica. Sin embargo, los niveles no se correlacionan con la severidad de una reacción. Similarmente a la PPC, los resultados falsos positivos son comunes, pero existe un alto valor predictivo negativo.
El criterio estándar para el diagnóstico de una AA es un DADCCP. Sin embargo, en algunas situaciones, un solo desafío alimentario ciego o abierto puede ser considerado diagnóstico.
Evaluación de la AA mixta mediada y no mediada por IgE
Para los pacientes con sospecha de enfermedad mixta mediada y no mediada por IgE, como la DA y los trastornos GI eosinofílicos (EEo y GE), las pruebas pueden ser utilizadas en conjunción con la historia. El diagnóstico de DA es un diagnóstico clínico, mientras que el diagnóstico de EEo y GE es clínico e histológico. Las pruebas para identificar potenciales AAs mediadas por IgE en la DA incluyen la PPC y la IgE sérica específica. Para la EEo, los alimentos disparadores pueden ser identificados a través de PPC, IgE sérica específica, y pruebas epicutáneas (aplicación de alimentos a la piel durante 48 horas para evaluar hipersensibilidad retardada).
El diagnóstico de AA no mediada por IgE se basa en los signos y síntomas que se producen reproduciblemente con la exposición al alimento disparador y la resolución de los signos y síntomas una vez que el alimento es removido. La reintroducción del alimento culpable y la provocación de los síntomas confirman el diagnóstico. No hay un rol para la evaluación de la IgE ya sea por PPC o IgE sérica en estos pacientes.
Valor de las pruebas de laboratorio en la fase aguda: Rol de la histamina y la triptasa en la evaluación de la anafilaxia inducida por alimentos
Las pruebas de laboratorio tienen un valor limitado en el contexto agudo de una reacción anafiláctica, cuando la atención se debe centrar en el tratamiento del paciente. En algunos lugares, cuando se cuestiona el diagnóstico de anafilaxia, puede valer la pena obtener el nivel de triptasa sérica. El nivel de triptasa es más exacto dentro de 1 a 2 horas de la reacción. Dado que los pacientes a menudo son evaluados en el SU más de 2 horas después de la reacción, la triptasa pueden ser falsamente negativa. Sin embargo, una triptasa que está elevada en el contexto agudo es altamente sugerente de una reacción alérgica mediada por IgE.
El uso de la histamina plasmática puede ser poco realista en el SU por muchas razones. La histamina por lo general retorna al nivel basal dentro de los 40 minutos. Por otra parte, la prueba es lábil, y las muestras requieren un tratamiento especial antes de su procesamiento. Por último, es importante señalar que los niveles plasmáticos de histamina y de triptasa a menudo no están elevados en la anafilaxia inducida por alimentos.
Prevención de las reacciones alérgicas agudas
Actualmente, no hay cura para las AAs. Un aspecto importante del manejo de la AA es evitar y prevenir. La evitación de un alérgeno alimentario relevante confirmado es la base de todas las medidas de reducción del riesgo a largo plazo en pacientes con anafilaxia. Una información clara y concisa acerca de cómo evitar los desencadenantes es esencial en la prevención de futuros episodios anafilácticos. Para los pacientes con AA, esto incluye la educación sobre la lectura correcta de las etiquetas de los alimentos, evitar los alimentos que puedan dar reacción cruzada con un alérgeno alimentario confirmado, y la sustitución de los alimentos para garantizar una nutrición adecuada. Si no se conoce el contenido de un alimento en particular, esa comida debe ser evitada. Para algunos alérgenos, puede ser necesaria la evitación durante toda la vida. Esto puede afectar potencialmente las actividades y conducir a ansiedad, lo que disminuye la calidad de vida de los pacientes y sus familias.
Manejo de las reacciones alérgicas agudas
Puede ocurrir una exposición accidental o intencional a alimentos alergénicos en pacientes con AA. Por lo tanto, es importante reconocer los síntomas y signos de las reacciones alérgicas agudas y tratarlos rápidamente. La historia es la herramienta más importante en la determinación de si un paciente ha tenido una anafilaxia, así como la causa del episodio. Debido a que sus síntomas y signos pueden superponerse, la anafilaxia puede ser confundida con otra enfermedad (por ejemplo, angioedema hereditario).
Definición de anafilaxia
La anafilaxia se define como una reacción de hipersensibilidad sistémica inmediata causada por una liberación inmunológica mediada por IgE de mediadores alérgicos. Se presenta como 1 de 3 escenarios clínicos:
1. Aparición aguda de una reacción con compromiso de piel, tejido mucoso, o ambos, y al menos uno de los siguientes: (a) compromiso respiratorio, o (b) disminución de la presión arterial o síntomas o signos de disfunción de órganos diana;
2. Dos o más de los siguientes, producidos rápidamente después de la exposición a un posible alérgeno para ese paciente: afectación de la piel o de los tejidos mucosos, compromiso respiratorio, disminución de la presión arterial o síntomas asociados, y/o síntomas gastrointestinales persistentes;
3. Reducción de la presión arterial después de la exposición a un alérgeno conocido.
Tratamiento de la anafilaxia inducida por alimentos
La anafilaxia a veces se produce a pesar de las medidas de evitación apropiadas. Cuando esto sucede, es imposible predecir si el paciente va a morir en cuestión de minutos, si se recuperará espontáneamente, o si, y cómo va a responder al tratamiento. Cuanto más rápidamente se desarrolla la anafilaxia, más probablemente la reacción sea grave y comprometa potencialmente la vida.
La adrenalina intramuscular es la primera opción para el tratamiento de la anafilaxia aguda. En general, el tratamiento por orden de importancia es de la siguiente manera: epinefrina; posicionamiento del paciente en decúbito supino con elevación de las extremidades inferiores; y administración de oxígeno, fluidos intravenosos, terapia nebulizada, vasopresores, antihistamínicos, corticosteroides, y otros agentes, tales como glucagón.
La adrenalina se debe administrar tan pronto como se sospecha el diagnóstico de anafilaxia. No hay ninguna contraindicación absoluta para la administración de epinefrina en un niño. Para la administración IM, la concentración de epinefrina es 1:1000. La dosis para un niño es de 0,01 mg/kg. La dosis para adultos es de 0,2 a 0,5 mg.
Además de la epinefrina, puede considerarse la administración de medicamentos adicionales. Los antihistamínicos antagonistas del receptor H1 (por ejemplo, difenhidramina, 1-2 mg/kg [hasta 25-50 mg por dosis] parenteral) son la segunda línea a la epinefrina y no deben ser dados en lugar de la epinefrina para el tratamiento de la anafilaxia. La ranitidina (1 mg/kg en niños [50 mg en adultos] parenteral), un antagonista de los receptores H2, también debe ser considerada. En el manejo de la anafilaxia, la combinación de difenhidramina y ranitidina es superior a la difenhidramina sola. Sin embargo, el inicio de la acción de estos agentes es significativamente más lento que el de la epinefrina, y nunca deben ser utilizados solos en el tratamiento de la anafilaxia.
Los agonistas β inhalados (por ejemplo, albuterol con inhalador de dosis medida y espaciador apropiado [2-6 puffs] o nebulizado [2,5-5 mg en 3 ml de solución salina], repetido según sea necesario) deben ser considerados para el broncoespasmo resistente a dosis adecuadas de epinefrina.
Tratamiento de la anafilaxia bifásica o prolongada inducida por alimentos
Las reacciones de fase tardía o bifásicas, que ocurren de 1 a 78 horas (mayormente dentro de las 10 horas) después de la fase inicial de síntomas, pueden desarrollarse en hasta el 20% de las reacciones alimentarias fatales y casi fatales. Los pacientes a menudo reciben corticosteroides sistémicos en el momento de la reacción inicial para ayudar a prevenir una reacción de fase tardía, aunque los resultados de los estudios sobre esta práctica son conflictivos. Los pacientes y sus familias deben ser advertidos de que podría ocurrir una reacción tardía, por lo general 4 a 24 horas después de la reacción inicial.
La mayoría de los episodios de anafilaxia resuelven después de la dosis inicial de adrenalina, pero el 10% al 20% de los niños puede requerir una segunda dosis. Los pacientes deben tener acceso a 2 auto-inyectores de epinefrina en todo momento. Los escenarios que pueden requerir más de 1 auto-inyector incluyen la posibilidad de un fallo de encendido, la falta de respuesta a la primera dosis, la ubicación remota con respecto a la instalación de atención de la salud o el nivel de comodidad del cuidador.
Tratamiento de la anafilaxia refractaria
Algunos pacientes pueden no responder a la adrenalina. La falta de eficacia puede ser debida a la demora en la inyección de epinefrina, la vía o sitio de inyección subóptimos, el uso de una dosis más baja de la recomendada para el peso del paciente, o una progresión extremadamente rápida de la anafilaxia. Algunos medicamentos, como los agentes β-bloqueantes, pueden hacer que los pacientes respondan menos a la epinefrina durante la anafilaxia.
En raras ocasiones, la anafilaxia severa refractaria puede persistir durante varias horas a pesar de un tratamiento agresivo. La epinefrina puede ser administrada por vía intramuscular cada 5 minutos por varias dosis, si es necesario, para controlar los síntomas graves y aumentar la presión sanguínea. Cuando la anafilaxia severa no responde al oxígeno, los líquidos por vía intravenosa, y otras medidas, incluyendo dosis repetidas de epinefrina IM, puede ser necesario considerar el uso de epinefrina intravenosa, vasopresores, y/o glucagón. Dado el riesgo de arritmias potencialmente letales, la adrenalina por vía intravenosa debe utilizarse únicamente en pacientes profundamente hipotensos que no han respondido a la reposición de volumen intravenoso y a varias dosis IM de epinefrina. Se fomenta la reanimación prolongada, si es necesario, debido a que es más probable un resultado exitoso en la anafilaxia.
Periodo de Observación
Los períodos de observación deben ser individualizados debido a que no hay indicadores fiables de anafilaxia prolongada o bifásica en base a la presentación inicial. La mayoría de los pacientes deben ser estrechamente supervisados durante por lo menos 4 a 6 horas después del episodio inicial de anafilaxia, y la epinefrina auto inyectable debe estar disponible en todo momento.
Plan de alta después del tratamiento de la anafilaxia inducida por alimentos
Los pacientes con diagnóstico de AA mediada por IgE y anafilaxia deben llevar 2 auto-inyectores de adrenalina en todo momento. La educación sobre cuándo y cómo usar este medicamento de forma adecuada es esencial. Antes de abandonar el SU, los pacientes deben ser provistos de una receta para 2 auto-inyectores de epinefrina. Los auto-inyectores de epinefrina están disponibles en 2 dosis fijas de 0,15 y 0,3 mg. Para lactantes y niños con un peso menor a 25 kg, la dosis adecuada es de 0,15 mg por inyección. Para los niños con más de 25 kg y para los adultos, la dosis apropiada es de 0,3 mg por inyección. La inyección intramuscular en la cara anterolateral del muslo es el método y el sitio de administración preferido para la epinefrina.
Un plan de acción de emergencia para la anafilaxia es un componente importante de la atención de seguimiento. El plan de acción debe incluir una descripción de los síntomas y signos de anafilaxia, indicaciones para el uso de epinefrina, y números de teléfono de emergencia importantes. Ejemplos de planes de acción escritos se pueden descargar de los sitios web de la Academia Americana de Alergia, Asma e Inmunología (www.aaaai.org) o de la Red de Trabajo de Anafilaxia y Alergia Alimentaria (www.foodallergy.org). También estas disponibles versiones en lengua extranjera.
El diagnóstico y tratamiento a largo plazo pueden ser complejos. Particularmente para los pacientes con AA evaluados en el servicio de urgencias, la remisión a un especialista en alergia/ inmunología se debe considerar seriamente para realizar pruebas adicionales, educación y tratamiento.
Conclusiones
Las alergias alimentarias son un problema creciente de salud pública que a menudo se presenta en el servicio de urgencias. Se han descripto los diferentes tipos de AA que se pueden presentar al servicio de urgencias, categorizados por la inmunopatología subyacente. Algunas AA mixtas y no mediadas por IgE que se pueden encontrar en el SU incluyen por ejemplo a la DA, la EEo, y el SEIPA. El papel más urgente para el profesional del SU es reconocer y manejar adecuadamente las reacciones de AA mediadas por IgE. La adrenalina es el tratamiento de primera línea para cualquier paciente que se presenta con anafilaxia, pero otros medicamentos pueden utilizarse como adyuvantes. Dado que no hay cura para la AA, es esencial proporcionar a los pacientes que acuden al SU con una AA mediada por IgE una orientación preventiva apropiada, incluyendo la evitación de ciertos alimentos, la prescripción de un auto-inyector de epinefrina y el seguimiento por alergia/inmunología.
Comentario: Las alergias alimentarias son una causa frecuente de consulta en los servicios de emergencia, y con el desarrollo de anafilaxia pueden ser potencialmente mortales. En el ámbito de la urgencia resulta fundamental reconocer y manejar adecuadamente los cuadros agudos de alergia alimentaria para disminuir la morbimortalidad por este cuadro. Por otra parte, es primordial ayudar al paciente a reconocer los alimentos desencadenantes y los signos y síntomas que pueden presentarse en una reacción alérgica, y el profesional debe orientarlo correctamente sobre el manejo de los cuadros agudos y el seguimiento apropiado que se debe realizar.
♦ Resumen y comentario objetivo: Dra. María Eugenia Noguerol