Prurito crónico

Viñeta clínica
Un hombre de 55 años que manifestaba prurito de 6 meses de evolución. El prurito interfiere en quedarse dormido y hace que se despierte varias veces por la noche. Inicialmente no presentaba rash, pero durante los últimos 4 meses, presentó nódulos pruriginosos y placas en espalda, brazos y piernas. Los antihistamínicos orales sedativos y no sedativos junto con corticoides tópicos no mejoraron el síntoma. ¿Cómo evaluaría y manejaría éste caso?
![]()
¿Qué es el prurito?
El prurito crónico, que se define como el prurito que persiste por más de 6 semanas, es común. Puede involucrar la piel completa (prurito generalizado) o áreas particulares, como cuero cabelludo, parte superior de la espalda, brazo, ingle (prurito localizado). La incidencia del prurito crónico incrementa con la edad. La condición es más común en mujeres que en hombres y se diagnostica más frecuentemente en Asiáticos que en blancos.
El prurito crónico se asocia con un deterioro de la calidad de vida. En un estudio reciente, el prurito crónico se mostró tan debilitante como el dolor crónico. Los trastornos del sueño y alteraciones del humor, incluyendo ansiedad y depresión, son comunes y pueden exacerbar el prurito.
El prurito crónico es característico de varias enfermedades dermatológicas (ej dermatitis atópica, psoriasis, liquen plano, y escabiosis) pero también ocurre en una variedad de enfermedades no cutáneas.
Las causas de prurito crónico pueden categorizarse ampliamente en 4 grupos mayores:
- Causas dermatológicas
- Causas sistémicas (ej colestasis, enfermedad renal crónica, enfermedades mieloproliferativas, e hipertiroidismo).
- Causas neuropáticas (ej notalgia parestética -prurito de la parte superior de la espalda- y prurito braquioradial, un prurito característico de los brazos, probablemente causado por pinzamiento de los nervios espinales).
- Causas psicogénicas.
El prurito de cualquier tipo puede ocasionar cambios cutáneos secundarios al rascado, por lo tanto la presencia de cambios cutáneos no descarta una causa sistémica. La escoriación y dermatitis no específica puede enmascarar causas cutáneas y no cutáneas de prurito. En algunos casos, la causa subyacente es poco clara (prurito de determinado origen).
Los mecanismos subyacentes de varios tipos de prurito crónico son complejos. En la sensación de prurito están involucrados un número de mediadores (Fig 1). La señal del prurito se transmite principalmente por fibras selectivas C del prurito amielínicas que se originan en la piel. Pueden estar involucradas las neuronas gatilladas por histamina y las neuronas no histaminérgicas. Forman una sinapsis con neuronas secundarias que cruzan el tracto espinotalámico contralateral y asciende a múltiples áreas cerebrales involucradas en las sensación, emoción, y memoria. Estas áreas se superponen con las activadas por el dolor. Los pacientes con prurito crónico generalmente presentan hipersensibilización neural central y periférica. Las fibras del prurito sensibilizadas reaccionan a los estímulos nocivos que generalmente inhiben el prurito, como el calor y rascado.
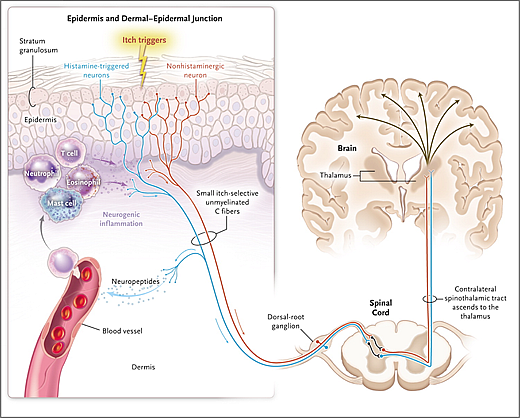
Figura 1. Vías de prurito desde la piel al cerebro.
El prurito se origina en la epidermis y unión dermo epidérmica y se transmite por las fibras nerviosas C. Algunas fibras son sensibles a la histamina, pero la mayoría no. Un complejo juega entre las células T, mastocitos, neutrófilos, eosinófilos, queratinocitos y células nerviosos (con incremento de liberación de citoquinas, proteasas y neuropéptidos) que ocasiona la exacerbación del prurito. Las fibras C forman sinapsis con proyecciones de segundo órden en el asta dorsal, y la señal asciende en el tracto espinotalámico contralateral, con proyección al tálamo. Desde el tálamo, el prurito se trasmite a varias regiones en el cerebro que están involucradas en la sensación, emoción y memoria.
Evaluación
El primer paso en la evaluación del prurito crónico es determinar si el mismo puede atribuirse a enfermedad dermatológica o si está presente una causa subyacente no dermatológica.
La evaluación debe comenzar con la historia clínica y el exámen físico. Debe realizarse una revisión detallada de los sistemas e interrogar sobre drogas que pueden producir prurito como los analgésicos opioides. El prurito es muchas veces la primera manifestación de enfermedad sistémica, como enfermedad de Hodgkin o cirrosis biliar primaria precediendo por meses a otros síntomas.
La piel debe examinarse cuidadosamente en busca de lesiones primarias. Las escoriaciones, dermatitis no específicas, prúrigo nodular y liquen plano crónico son lesiones secundarias en las que debe pensarse una causa subyacente (fig 2).
En algunos pacientes por ejemplo, aquellos con escabiosis, penfigoide o dermatitis herpetiforme, las lesiones primarias pueden enmascararse por cambios secundarios o pueden ser no diagnósticas (ej pacientes con escabiosis pueden presentar hallazgos urticarianos, dermatitis por rascado, nódulos en genitales y dermatitis interdigital). Los pacientes con piel seca (xerosis) generalmente presentan cambios mínimamente detectables, pero pueden observarse parches eritematosos y escamosos inflamatorios.
Se sugiere realizar estudios de laboratorio y de imágenes (fig 3).
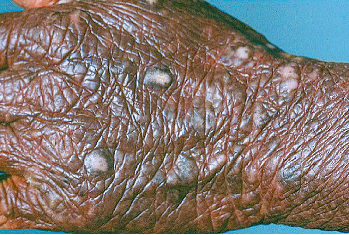
Figura 2. Prúrigo Nodular en piel liquenificada en un paciente con prurito crónico.
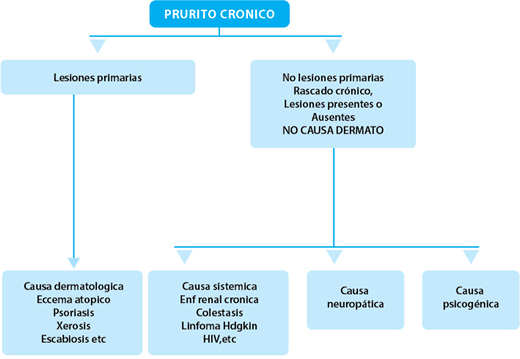
Figura 3. Diagnóstico del prurito crónico
Manejo:
El tratamiento del prurito crónico debe dirigirse a la causa subyacente cuando sea posible. El prurito puede ser causado por el hipertiroidismo o linfoma cutáneo de células T y resuelve con el tratamiento efectivo de éstas condiciones. En ausencia de un diagnóstico definitivo, se requiere del tratamiento sintomático. Existen pocos datos de ensayos controlados, aleatorizados de agentes para el tratamiento del prurito, y en la práctica los tratamientos utilizados tienen efectividad variable y generalmente subóptimas (tabla 1).
Terapia tópica:
Emolientes y jabones.
Para el prurito leve o localizado y para la xerosis, los emolientes tópicos son la primera línea de tratamiento. Dichos agentes probablemente reducen el prurito mejorando la función de barrera cutánea. La insuficiencia de la barrera cutánea es común en enfermedades cutáneas inflamatorias y se exacerba por el rascado, facilitando la entrada de irritantes.
Las soluciones con PH alto como jabones alcalinos incrementan la secreción de proteasas que pueden inducir prurito, debe evitarse su uso a favor de limpiadores con PH bajo (4.5 a 6.0). Si se presenta infecciones secundarias deben tratarse.
Anestésicos.
La capsaicina, que actúa localmente desensibilizando las fibras de nervios periféricos, se ha usado como agente antipruriginoso en varios desórdenes localizados. En un ensayo aleatorizado, vehiculo-control, la aplicación tópica de capsaicina mostró eficacia en pacientes con notalgia parestética. La experiencia clínica sugiere que altas concentraciones de capsaicina (hasta 0.1%) serían más efectivas que concentraciones menores.
Los preparados de anestésicos tópicos como pramoxine 1% a 2.5% crema y la combinación de lidocaína y prilocaina 2.5% crema han probado ser beneficiosos en series de casos para el prurito neuropático, facial y anogenital, aunque son limitados los datos que existen de ensayos aleatorizados.
En un ensayo aleatorizado que involucró pacientes con prurito causado por enfermedad renal crónica, el pramoxine al 1% en crema redujo significativamente el prurito al compararlo con vehículo sólo. La seguridad a largo plazo del uso de éstos agentes o el uso en áreas extensas es desconocido.
Refrigerantes.
El mentol tópico alivia el prurito activando las aferentes frías A, que transmiten la sensación de frío activando un canal de iones llamado TRPM8; la sensación fría parece reducir el prurito. La experiencia clínica sugiere que el mentol tópico puede ser efectivo a bajas concentraciones (1 a 5%); concentraciones mayores tienden a causar irritación. El uso a largo plazo de este agente no fue estudiado.
Glucocorticoides.
Aunque los glucocorticoides tópicos no tienen efectos antipruriginosos directos, son antiinflamatorios. En ensayos controlados, aleatorizados los glucocorticoides (de alta y moderada potencia) han mostrado eficacia en enfermedades cutáneas inflamatorias, como eccema atópico, psoriasis, líquen plano y líquen escleroso genital.
Los glucocorticoides potentes se usan para manifestaciones secundarias del prurito crónico, como prúrigo nodular y líquen simple crónico, aunque dicha terapia se utiliza basada en la experiencia clínica en ausencia de estudios controlados.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.












