La candidiasis cutánea congénita (CCC) es una condición poco común causada por la exposición a Cándica spp por infección ascendente en útero más frecuente que por exposición perinatal. Típicamente se presenta como una erupción cutánea difusa al nacer o en los primeros 6 días de vida.
Las lesiones se presentan como máculas eritematosas pequeñas, pápulas y pústulas, más comúnmente localizadas en tronco, superficies extensoras, y áreas intertriginosas pero tiende a respetar el área del pañal.
Las lesiones pustulosas pueden involucrar palmas y plantas. Las uñas pueden estar afectadas, y se ha reportado el compromiso exclusivo del plato ungueal. En general, la orofaringe no está involucrada. En infantes prematuros, las áreas que simulan quemaduras presagian compromiso sistémico.
Se describen dos infantes de término y se comparan las presentaciones clínicas y resultados con la candidiasis neonatal y mucocutánea.
Caso 1
Se traslada un recién nacido de término inmediatamente luego nacimiento a la unidad de cuidados intensivos por taquipnea y un rash papular diseminado. Nació por cesárea a la 40+4 semanas por corioamnionitis. Los antecedentes eran negativos para el síndrome de Guillian –Barré y herpes virus simple. El exámen físico mostró pápulas y pústulas discretas rosadas a rojizas en cara, cuero cabelludo, tronco y extremidades (fig 1). Las palmas, plantas y mucosas estaban respetadas. La biopsia de piel teñida con hematoxilina y eosina reveló una pústula subcórnea rellena de polimorfonucleares (fig 2). La tinción con ácido periódico de Schiff (PAS) reveló numerosas hifas en el estrato córneo (fig 2, recuadro). En el cultivo de hongos creció Cándida albicans. Una revisión de la tinción prenatal materna de Papanicolaou y de la placenta mostró pseudohifas correspondiente a Cándida (fig 3). Se realizó el diagnóstico de CCC. Debido a que el infante presentaba taquipnea, con una radiografía de tórax negativa, se inició fluconazol por 10 días, durante ese tiempo la erupción resolvió.
Figura 1. Pápulas, pústulas y vesículas difusas en paciente 1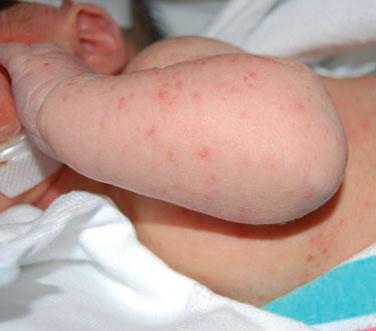
Figura 1. Pápulas, pústulas y vesículas difusas en paciente 1
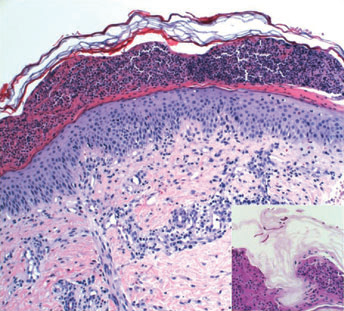
Figura 2. Biopsia de piel H&E que muestra pústula
subcórnea con polimorfonucleares.
Recuadro, la tinción con ácido periódico de Schiff
destaca los elementos fúngicos en el estrato córneo.
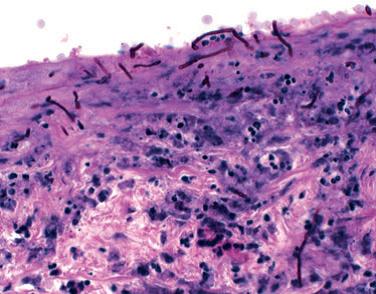
Figura 3. Pseudohifas en la membrana placentaria.
Caso 2
Una niña de 2 meses de edad se presenta con hipertrofia ungueal y discoloración que afectaba una uña al nacimiento pero con el tiempo afectó múltiples uñas. La niña fue producto de un embarazo no complicado, nacida por parto vaginal a la 40+ 5 semanas. A los 7 días de vida, presentaba múltiples pápulas eritematosas de 1 a 2 mm en piernas y eritema y pápulas en el área del pañal, el cultivo fue positivo para Cándida albicans. Las lesiones en las piernas resolvieron espontáneamente, y la candidiasis del pañal se trató exitosamente con nistatina tópica.
La historia materna era significativamente positiva para el Estreptococo grupo B y presentaba antecedente de uso de dispositivo intrauterino 2 años previos al embarazo. No presentaba antecedentes de candidiasis vaginal.
Al exámen físico de las uñas del cuarto y quinto dedo de mano izquierda, uña de quinto dedo de mano derecha y segunda y quinta uña de pie izquierdo se presentaban hipertróficas con discoloración amarillenta (fig 4). La mucosa oral era clara, sin lesiones cutáneas. El cultivo de hongos de las uñas afectadas indicó la presencia de Cándida albicans. Fue tratada exitosamente con gel tópico de naftin.
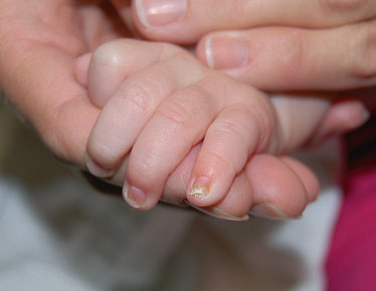
Figura 4. Distrofia en las uñas de las manos de paciente 2.
La Cándida albicans es un patógeno comúnmente aislado de la flora vaginal en el 10.35% de las mujeres, pero menos del 1% de las placentas demuestran Cándida, y el desarrollo de CCC es raro. Se piensa que la candidiasis cutánea congénita se adquiere por infección por vía ascendente desde el área vulvovaginal hacia la cavidad uterina.
Los estudios moleculares revelan el aislamiento de Cándida idéntico de cultivos maternos y fetales en neonatos afectados, apoyando esta hipótesis.
Los factores de riesgo de CCC incluyen candidiasis vaginal materna y la presencia de un cuerpo extraño en el cuello, como los dispositivos intrauterinos o suturas para cerclaje cervical. Hubo un caso reportado de CCC precedido por amnionitis.
La candidiasis cutánea congénita no se relaciona con el tipo de nacimiento, trabajo prolongado, ruptura de membranas, ni uso de antibióticos maternos.
Se deben considerar numerosas entidades en el diagnóstico diferencial de las erupciones pustulosas neonatales como impétigo, pustulosis estafiloccócicas, listeria, herpes, varicela neonatal, acné neonatal, enterovirus sífilis, eritema tóxico neonatal, melanosis pustular neonatal transitoria, milia, miliaria, incontinencia pigmenti, e histiocitosis de células de Langerhans.
Es importante diferenciar la CCC de las candidiasis neonatales y de la candidiasis mucocutánea crónica (Tabla 1).
Tabla 1. Comparación de candidiasis cutánea congénita, candidiasis neonatal y candidiasis mucocutánea crónica.
.png)
En la candidiasis neonatal, la infección se adquiere durante el pasaje por el canal del parto y se presenta luego de la primera semana de vida. La presentación común incluye dermatitis del pañal, pero también se describe la dermatitis fúngica invasiva.
La candidiasis mucocutánea crónica se refiere a un grupo heterogéneo de enfermedades caracterizadas por infecciones candidiásicas de piel, uñas y mucosas crónicas que se presentan en la niñez temprana, con una edad media de 3 años.
El diagnóstico de CCC puede realizarse por varios métodos.
El diagnóstico presuntivo puede realizarse con la preparación de hidróxido de potasio, que mostrará levaduras y pseudohifas o demostración de elementos fúngicos en el estrato córneo de la biopsia de piel usando PAS o Grocott, pero se requieren de los cultivos para el diagnóstico definitivo y la especificación.
Cualquier infante que muestre signos de enfermedad sistémica o los que presentan peso menor de 1000 g deberían pancultivarse de la piel, sangre, orina y líquido cerebroraquídeo.
El exámen del cordón umbilical puede revelar placas amarillentas y nódulos con el característico patrón símil collar, que puede confirmarse por la evaluación histopatológica de la placenta y cordón umbilical.
En infantes a término, la CCC tiende a tener un curso auto-limitado que puede manejarse con la observación cuidadosa, pero las medicaciones antifúngicas tópicas pueden usarse si son necesarias.
Las lesiones de piel típicamente resuelven en 1.2 semanas con descamación, aunque las lesiones en palmas y plantas pueden persistir un poco más.
Las uñas tienden a normalizar cuando crecen. Los factores de riesgo para diseminación sistémica incluyen bajo peso al nacer (menos de 1000 g), instrumentación excesiva durante el parto o procedimientos invasivos en el periodo neonatal, nutrición parenteral, antibiótico terapia, y uso de esteroides. Debe considerarse el tratamiento empírico con antifúngicos sistémicos en neonatos con estos factores de riesgo. El tratamiento debería iniciarse si hay signos de infección sistémica como distrés respiratorio o compromiso cutáneo extenso ocasionando una dermatitis símil quemadura.
Es rara la enfermedad sistémica sin manifestaciones cutáneas, si bien ha sido reportada. En el laboratorio, la evidencia de sepsis incluye cultivos positivos (líquido cerebroraquídeo, sangre, orina), hiperglucemia, glucosuria y leucocitosis. Actualmente la Anfotericina B es el tratamiento de elección, aunque los efectos adversos incluyen neurotoxicidad transitoria, reacciones de hepatotoxicidad y supresión de médula ósea.
Se presentaron dos casos de CC que afectaron la piel y uñas en infantes de término. Aunque los infantes presentaron una evolución benigna, es importante reconocer el amplio espectro de la enfermedad que puede causarse en útero o por exposición post parto a Cándida spp.
¿Qué aporta éste artículo a la práctica dermatológica?.
Se describen los casos de dos infantes nacidos a término que presentaron candidiasis cutánea congénita (CCC).
Aunque la vulvovaginitis candidiásica ocurre en casi un tercio de los embarazos, la CCC es poco común y puede confundirse con enfermedades pustulosas más severas que se pueden presentar en los neonatos. Es esencial considerar a la CCC para efectuar un diagnóstico temprano y diferenciarla de otras infecciones.
♦ Comentario y resúmen objetivo: Dra. Geraldina Rodríguez Rivello.