Este artículo especial contiene un podcast (archivo de audio gratuito, que puede descargar y escuchar en su PC o en un reproductor MP3) con un resumen de su contenido.
La epilepsia puede ser definida por la presentación de al menos 2 convulsiones epilépticas no provocadas. Es la enfermedad neurológica grave más común que afecta directamente a unas 400.000 personas en el Reino Unido y hasta 60 millones de personas en todo el mundo.
La prevalencia de la epilepsia en los países desarrollados es de aproximadamente 0,5%. Sin embargo, en una persona que tiene convulsiones epilépticas no febriles el riesgo durante toda la vida es mucho mayor (2-5%), lo que implica para la mayoría de los pacientes, la remisión de la enfermedad o la muerte prematura. El riesgo de una segunda convulsión dentro de los 2 años de la primera alcanza al 50%.
El tratamiento precoz con fármacos antiepilépticos luego de la primera convulsión no afecta el pronóstico a largo plazo, y un 75-80% de los pacientes alcanza la remisión en 5 años, independientemente de si el tratamiento comenzó luego de la primera convulsión o solo después de una recurrencia. Por lo tanto, el tratamiento típico se reserva para las personas que han tenido al menos 2 convulsiones; el riesgo de una tercera convulsión en estos pacientes supera al 70%. Siempre se debe hacer un tratamiento personalizado, dado que podría haber circunstancias en las cuales el tratamiento apropiado es el que se prescribe después de la primera convulsión (por ej., cuando se ve una lesión estructural en las neuroimágenes), o el más apropiado puede ser el diferido (por ej., en los pacientes con convulsiones muy frecuentes).
Finalmente, la mayoría de las personas con epilepsia tratadas con antiepilépticos no tiene convulsiones. Sin embargo, cerca del 20-30% de los pacientes continúan teniendo convulsiones a pesar del tratamiento. Extrapolando esta proporción al Reino Unido, se estima que 100.000 personas con epilepsia necesitan tratamiento médico continuo con control especializado. De este grupo, más de 35.000 tendrá más de una convulsión por mes.
La epilepsia se acompaña de un mayor riesgo de morbilidad y mortalidad prematura, con tasas de mortalidad estandarizada 2 a 3 veces mayores que en la población general. Este mayor riesgo en parte se debe a la causa subyacente de la epilepsia pero también es el resultado directo de las convulsiones, como el mayor riesgo de accidentes (incluyendo el ahogamiento) y la muerte súbita inesperada en la epilepsia (una enfermedad que en el Reino Unido afecta al menos a 500 personas con epilepsia, por año). Sobre esta base, el objetivo principal, es la remisión de las convulsiones, si es posible.
Las consecuencias de la epilepsia crónica van más allá de las continuación de las convulsiones, y comprenden las dificultades cognitivas, los trastornos del humor y los problemas en el estilo de vida y el tratamiento efectivo, el cual implica una acción coordinada entre la atención primaria y secundaria.
¿Qué es la epilepsia?
La incidencia de la epilepsia es mayor en los niños, y al menos en parte es consecuencia de malformaciones cerebrales, lesiones cerebrales perinatales y trastornos genéticos, y a edades más avanzadas, suele ser el resultado de la enfermedad cerebrovascular. Sin embargo, las convulsiones pueden comenzar a cualquier edad y seguir a un insulto cerebral como los traumatismos de cráneo, las infecciones o los tumores intracraneanos. El riesgo de desarrollar epilepsia aumenta en presencia de trastornos del aprendizaje o luego de una convulsión febril prolongada o lateralizada en los niños.
Los factores genéticos contribuyen en forma directa (por ej., la esclerosis tuberosa hereditaria autosómica dominante) o con un patrón más complejo como la herencia poligénica. En general, en casi el 40% de las personas con epilepsia intervienen factores genéticos.
¿Cuál es el objetivo terapéutico en la epilepsia?
En todas las personas con epilepsia, el objetivo es quedar libre de convulsiones. La reducción de un 50% de las convulsiones, por ejemplo, bajar de 6 a 3 convulsiones por mes, podría ser el efecto mínimo deseado para mejorar la calidad de vida, la cual se ve afectada en gran parte por ciertas restricciones en el estilo de vida que limitan a la persona, aunque permanezca libre de convulsiones, como es la inhabilitación para conducir vehículos o las dificultades para obtener trabajo o mantener una relación.
Sin embargo, los fármacos antiepilépticos poseen efectos característicos y suelen tener efectos secundarios predecibles; la meta de conseguir la desaparición de las convulsiones no debe perseguirse en forma implacable a expensas de la calidad de vida ya que los efectos colaterales también tienen un efecto negativo en. Los efectos adversos más comunes que motivan la suspensión del fármaco son la somnolencia, los mareos, el letargo y la disminución cognitiva. Estos efectos secundarios son un problema especial para combinar diferentes antiepilépticos.
¿Cómo se maneja la epilepsia?
El diagnóstico de epilepsia es clínico—es decir, se hace sobre la base de la descripción de las convulsiones por parte del paciente y los testigos. Es muy importante escuchar el relato de los testigos, ya que suele ser más informativo del episodio que el del propio paciente, el que puede confundirlo por pérdida de conocimiento, confusión y amnesia.
Para comprobar el diagnóstico clínico presuntivo se puede recurrir a las imágenes cerebrales por resonancia magnética o la electroencefalografía, pero no como pruebas de detección, ya que pueden dar resultados positivos y negativos falsos. Si se sospechan convulsiones, los pacientes deben ser derivados al especialista mientras que el tratamiento antiepiléptico se posterga hasta después de la segunda convulsión.
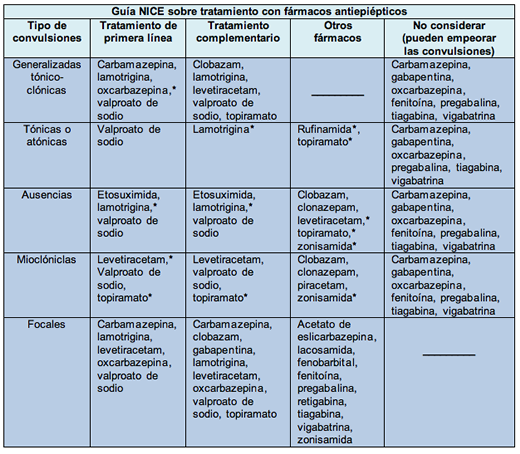
La elección de la monoterapia inicial se basa en varios estudios (incluyendo, el más reciente, el SANAD) y en las recomendaciones del National Institute for Health and Clinical Excellence (NICE). Los fármacos antiepilépticos deben adaptarse al tipo de convulsiones que presenta cada paciente, el síndrome epiléptico, los tratamientos concomitantes, las comorbilidades, los problemas en el estilo de vida y las preferencias del paciente.
|
Información necesaria ♦ Información general de la epilepsia ♦ Fármacos antiepilépticos ♦ Desencadenantes de las convulsiones ♦ Primeros auxilios ♦ Cuestiones para las mujeres ♦ Estilo de vida ♦ Estigmatización |
Los especialistas deben ajustar la dosis del antiepiléptico elegido para alcanzar el control de las convulsiones; si las convulsiones continúan la dosis deberá aumentarse (si no produce efectos secundarios) y, para algunos fármacos como la fenitoína, se puede tener la guía de la titulación plasmática. Sin embargo, no es apropiado mantener celosamente las concentraciones terapéuticas séricas del antiepiléptico utilizado.
Estos datos deben siempre ser complementarios del cuadro clínico, es decir, si la persona continúa con las convulsiones, o si hay efectos colaterales relacionados con la dosis. Los niveles sanguíneos de fármacos antiepilépticos también deben ser monitoreados para detectar la falta de cumplimiento de la prescripción, la toxicidad y el manejo de condiciones específicas como el estado epiléptico, la insuficiencia orgánica y el embarazo, en los que los niveles séricos pueden caer, dando como resultado la reaparición de las convulsiones.
El tratamiento debe iniciarse y continuarse de acuerdo a las indicaciones del especialista. Si el manejo es sencillo, el tratamiento puede ser continuado en atención primaria. La duración de cada tratamiento, antes de decidir si continúa o se cambia por otro fármaco alternativo, depende de la aparición de los efectos secundarios y de la frecuencia de las convulsiones. Por ejemplo, se tardará más tiempo en establecer si el fármaco ha sido efectivo en un paciente con una frecuencia muy baja de convulsiones que en otro con convulsiones diarias o semanales.
¿Qué afecta al control y el pronóstico de las convulsiones en la epilepsia crónica?
Varios factores influyen en el pronóstico, y en especial sobre la posibilidad de los pacientes de quedar libres de convulsiones. El insulto neurológico perinatal y los trastornos del aprendizaje se asocian con un riesgo mayor de desarrollar epilepsia crónica. Solo el 10% de las personas con lesión epiléptica estructural en la resonancia magnética, como la esclerosis del hipocampo, queda libre de convulsiones como resultado del tratamiento solo. Para algunos de ellos, la cirugía de la epilepsia ofrece la mejor posibilidad de que las convulsiones desaparezcan y mejoren su calidad de vida.
Un factor importante que influye sobre la probabilidad de una remisión posterior es la frecuencia de las convulsiones dentro de los primeros 6 meses después del comienzo de las mismas; el 95% de los pacientes con 2 convulsiones en los primeros 6 meses logra la remisión a los 5 años, comparado con solo el 24% de aquellos con más de 10 convulsiones. La probabilidad de remisión de las convulsiones disminuye significativamente con cada fracaso terapéutico sucesivo.
Con el primer tratamiento con fármacos antiepilépticos, aproximadamente el 50% de las personas queda libre de convulsiones, mientras que de las personas que discontinúan el primer medicamento apropiado debido a su ineficacia, solo el 11% queda libre de convulsiones después de recibir el segundo fármaco y, solo el 4% queda libre de convulsiones después de recibir el tercer fármaco.
Sin embargo, se ha sugerido que este enfoque es muy pesimista. Por ejemplo, en una revisión del efecto de 265 cambios de fármacos en 155 personas con epilepsia crónica, el 16% quedó libre de convulsiones luego de la introducción de un fármaco, mientras que un 21% tuvo una reducción considerable de la frecuencia de las convulsiones. En general, el 28% de la cohorte quedó libre de convulsiones luego de 1 o más cambios en la medicación.
¿Cuáles son los factores que se deben considerar si el control de las convulsiones no es óptimo?
¿El diagnóstico es correcto?
La falta de respuesta al tratamiento antiepiléptico debe motivar la inmediata consulta con el especialista para revisar el diagnóstico. Un estudio mostró que hasta el 20-30% de las personas que se atienden en centros especializados con diagnóstico presuntivo de epilepsia crónica, en realidad no tienen esa enfermedad; el diagnóstico diferencial más común es la convulsión disociativa y el síncope neurocardiogénico o cardíaco.
¿Es apropiado el tratamiento farmacológico instituido?
Algunos fármacos antiepilépticos podrían exacerbar los trastornos convulsivos si no se toman las debidas precauciones. Los ejemplos más comunes son el uso de carbamazepina, oxcarbazepina, fenitoína, pregabalina y gabapentina en la epilepsia primaria generalizada, ya que pueden exacerbar no solo las ausencias y los espasmos mioclónicos sino también las convulsiones. Por lo tanto, un trastorno convulsivo debe ser clasificado con precisión, aunque en algunas instancias no es posible, debiendo usarse los medicamentos con un amplio espectro de actividad.
¿Qué otros medicamentos y enfermedades necesitan considerarse?
Otros fármacos inespecíficos para la epilepsia pueden también disminuir el umbral de convulsiones, como los compuestos antimaláricos (cloroquina, mefloquina), los fármacos para cesar de fumar (bupropión), los antidepresivos y los antipsìcóticos (amitriptilina y clozapina). El uso de estos medicamentos está cuestionado cuando el control de las convulsiones no es óptimo. Las enfermedades sistémicas como la sepsis, las enfermedades renal o hepática, los trastornos endocrinos, pueden hacer fracasar el tratamiento y merecen una investigación.
¿Es adecuado el cumplimiento del tratamiento?
Si hay dudas acerca de la adherencia al tratamiento, tanto el paciente como su cuidador deben ser muy bien interrogados y también pueden determinarse las concentraciones de los fármacos antiepilépticos en el suero. El solo hecho de inspeccionar los envases y los medicamentos mismos raramente ayuda a descubrir errores en la prescripción o la administración. Si existe incumplimiento del tratamiento, considerar el uso de ordenadores de medicamentos, paquetes de tratamiento preenvasados y servicios de recordatorio (alarmas o mensajes de texto en forma regular, en horas prefijadas).
¿El paciente se ha manejado bien con una dosis tolerada al máximo de todos los fármacos antiepilépticos mayores?
Las personas con epilepsia mal controlada suelen estar atendidos por un equipo de neurólogos especializados. Si las convulsiones continúan a pesar de una dosis máxima tolerada de un fármaco de primera línea, el especialista debe indicar la combinación de 2 antiepilépticos para ese tipo de convulsiones. Si la monoterapia no ha dados buenos resultados, la posibilidad de que un tratamiento dual controle las convulsiones es del 10-15%.
Si la terapia dual no ayuda, se deberá continuar con el fármaco que parece tener mayor efecto y menos efectos colaterales mientras que el segundo fármaco se irá reemplazando gradualmente con un medicamento complementario. La guía de NICE puede ayudar a seleccionar un fármaco antiepiléptico de segunda línea alternativo. La posibilidad de lograr una reducción del 50% en las convulsiones debido al agregado de un fármaco de segunda línea es del 20 al 50%, pero la posibilidad de que el paciente quede libre de convulsiones es inferior al 10%.
Si el fármaco de segunda línea es efectivo, considerar la interrupción del fármaco inicial, pero si ha sido ineficaz se debe suspender. Si el tratamiento complementario es ineficaz o no es bien tolerado, el caso debe ser analizado con el paciente, y posiblemente ser derivado a un especialista del nivel terciario. En este punto, para la epilepsia focal, la guía actual del NICE recomienda considerar otros fármacos antiepilépticos, como la lacosamida, el acetato de eslicarbazepina, la pregabalina, la zonisamida, la retigabina y la tiagabina, como así sustancias más antiguas como el fenobarbital y la fenitoína.
En los últimos 20 años, el número de fármacos antiepilépticos disponible ha aumentado notablemente. En términos de eficacia e indicaciones, los fármacos tienen similitudes pero existe un amplio rango de estrategias de dosificación, farmaocinética, interacciones farmacodinámicas y perfiles de efectos colaterales. Esta complejidad ha motivado un grado de “parálisis en la prescripción” entre los médicos no especializados, quienes se retraen de indicar los fármacos establecidos y seguros para prescribir medicamentos más nuevos y recién aprobados.
¿Cuál es el siguiente medicamento que se deberá indicar al paciente?
Con la gran cantidad de fármacos existentes para elegir, ¿cómo harán los especialistas para hacer una elección racional?—es decir, ¿cómo adaptarán la elección del tratamiento a cada individuo? Muchos estudios controlados con placebo de fármacos antiepilépticos complementarios han sido la base sobre la cual se ha otorgado la licencia de cada medicamento. Es difícil establecer cuál de ellos es el más efectivo y bien tolerado sobre la base de la comparación entre esos estudios, debido a las diferencias en el diseño, selección de los pacientes y la medición de los resultados. Sin embargo, el análisis detallado no muestra diferencias estadísticas claras entre los fármacos, en términos de eficacia y tolerancia, y por lo tanto, no se puede concluir si un fármaco es mejor que otro.
Los trabajos que compararon directamente tratamientos complementarios y combinados ofrecen mayor potencial para establecer la jerarquía del medicamento. Existen pocos de esos estudios, y aquellos que se han realizado con frecuencia evalúan otros resultados diferentes de la frecuencia de las convulsiones, como son los cambios de humor y la agresividad. Estos objetivos son importantes pero no ofrecen mucha información sobre el fármaco o la combinación recomendada para controlar las convulsiones en las personas con epilepsia refractaria. En realidad, la elección del tercer o cuarto antiepiléptico es compleja e implica considerar la evidencia, la experiencia clínica y las características y problemas individuales. Por ejemplo, en las personas con comorbilidades como la migraña, puede ser beneficioso elegir un medicamento con propiedades preventivas complementarias para la migraña (topiramato, valproato de sodio, pregabalina o gabapentina).
En las personas con ansiedad o depresión, se recomienda elegir compuestos que también estén indicados para el trastorno de ansiedad generalizada (como la pregabalina), u otros fármacos que puedan estabilizar el humor (como el valproato y la lamotrigina). En las personas con un índice de masa corporal elevado, se deben evitar la pregabalina, el valproato de sodio y la gabapentina, y en su lugar prescribir topiramato y zonisamida, los cuales comúnmente se asocian con pérdida de peso.
Los tratamientos concomitantes, en particular los que incluyen medicamentos inductores enzimáticos, pueden influir en la elección del fármaco. En presencia de fármacos como la carbamazepina, la fenitoína y, el topiramato en dosis elevadas, los anticoagulantes orales pueden requerir mayor dosis para mantener los niveles de anticoagulación apropiados, y los anticonceptivos hormonales disminuyen su eficacia, aun con una dosis ajustada. Una elección mejor pueden ser otros fármacos con una farmacocinética favorable, como el levetiracetam. Un problema importante es la acción teratogénica de todos los fármacos, y en particular de las combinaciones que incluyen el valproato de sodio.
¿Cómo se puede minimizar la carga farmacológica total?
Cuando la prescripción de antiepilépticos no controla las convulsiones o produce efectos adversos indeseables es importante reducirlos y suspenderlos. A menudo, la reducción del número de antiepilépticos da como resultado una mejor sensación de bienestar y mejor control de las convulsiones. En estos casos, la velocidad a la que esos fármacos deben ser suspendidos sigue siendo motivo de controversia y debe ser planeado y supervisado por un especialista. Algunos medicamentos pueden ser suspendidos rápidamente en forma segura, pero en general, la suspensión se hace en un período de semanas. Dicho período es de gran importancia cuando se trata de las benzodiazepinas y los barbituratos, ya que de hacerlo rápidamente se podría precipitar un estado epiléptico. Se recomienda hacer un cambio de medicamento por vez, para determinar la causa y el efecto en el caso de cualquier empeoramiento o deterioro.
¿Qué ofrece la cirugía de la epilepsia?
Si el tratamiento farmacológico no ha logrado un control satisfactorio de las convulsiones en la epilepsia focal, estaría indicada la cirugía de la epilepsia. Este tratamiento está especialmente indicado cuando existe una lesión con manifestaciones clínicas que ha sido detectada mediante la resonancia magnética, pero debe ser considerada en los pacientes con epilepsia de comienzo focal y que siguen teniendo convulsiones a pesar de la dosis óptima de 2 o 3 antiepilépticos (en monoterapia o combinados).
¿Con qué frecuencia se debe supervisar a los pacientes con epilepsia?
La guía actual del NICE recomienda que todas las personas con epilepsia deben ser supervisadas anualmente en forma programada. En los adultos, esta revisación puede ser hecha por el médico general o el especialista, dependiendo de qué grado de control de las convulsiones se ha conseguido y de la presencia o no de problemas en el estilo de vida, como el embarazo, las normas de circulación o la cesación del tratamiento farmacológico.
En esta revisación anual, las personas deben tener acceso a información visual y escrita, servicios de asesoramiento, exámenes complementarios apropiados y, servicios terciarios. En particular, si no se ha conseguido un buen control de las convulsiones.
|
Motivos de derivación a la atención secundaria • Sospecha de ataque epiléptico |
¿Qué debe incluir la visita de control anual?
Aspectos farmacológicos
En la revisación anual se debe evaluar el tratamiento con el paciente. En esta evaluación se analizará la efectividad de los fármacos prescritos y los efectos adversos propios de cada fármaco. Es necesario revisar el efecto de las comorbilidades y los tratamientos concomitantes, como los anticonceptivos orales o los anticoagulantes. No se recomienda el monitoreo sistemático de los antiepilépticos porque no es posible alterar la estrategia farmacológica en forma aislada.
Aspectos no farmacológicos.
Se considerarán las implicancias y consecuencias de la epilepsia crónica, ya que suelen ser más devastadoras que las convulsiones mismas. Se aconsejará a los pacientes tener cuidado con el horno a microondas, el acto de bañarse y las actividades recreativas. Las normas de circulación se analizarán cuidadosamente con ellos, quienes deben saber que para recibir la licencia para conducir debe pasar 1 año sin convulsiones. Las mujeres en edad fértil recibirán asesoramiento sobre fármacos antiepilépticos, contracepción y embarazo, sobre todo impartido por el especialista. También se deben compartir con el paciente los temas relacionados con las expectativas y limitaciones en cuanto al pronóstico y la vida independiente, la recreación, la vida social y el empleo. Los pacientes y sus familiares se pueden beneficiar de los programas de apoyo existentes, profesionales y no profesionales.
♦ Traducción y resumen objetivo: Dra. Marta Papponetti
