La presentación clínica de la embolia pulmonar aguda (EPA) oscila entre el shock o la hipotensión sostenida y la disnea leve. El tromboembolismo pulmonar también puede ser asintomático y diagnosticado mediante estudios por imágenes realizados para otros fines. Dependiendo de la presentación clínica, la tasa de mortalidad se halla entre el 60% y menos del 1%. El tratamiento fundamental es la anticoagulación. En función del riesgo estimado de un resultado adverso, puede ser necesaria la admisión a una unidad de terapia intensiva (UTI) y el tratamiento con trombolíticos o catéter o embolectomía quirúrgica, pero también cabe el alta anticipada o incluso el tratamiento domiciliario.
Diagnóstico
Se debe sospechar EP en todos los pacientes que con disnea de reciente comienzo o empeoramiento de una disnea preexistente, dolor torácico o hipotensión sostenida sin una causa alternativa obvia. Sin embargo, la confirmación diagnóstica mediante pruebas objetivas solo se hace en un 20% de los pacientes. Este porcentaje es aún menor en algunos países, como Estados Unidos, donde el umbral para realizar un estudio diagnóstico de EP es especialmente bajo. Los estudios diagnósticos deben adaptarse a la gravedad de la presentación clínica, también teniendo en cuenta si el paciente está hemodinámicamente estable o inestable.
En los pacientes con estabilidad hemodinámica, el diagnóstico de EP debe basarse en un estudio diagnóstico secuencial que consiste en la evaluación de la probabilidad clínica, pruebas D-dímero, y (si es necesario), la tomografía computarizada (TC) multidetector o el centellograma de ventilación-perfusión. La prueba del dímero D es de un valor limitado en pacientes con una alta probabilidad clínica de EP. El dímero D tiene menor especificidad en los pacientes con cáncer, embarazadas y ancianos. En la mayoría de los pacientes hospitalizados con sospecha de EP no está indicada la prueba del dímero D. La evaluación de la probabilidad clínica sobre la base de la presentación clínica y los factores de riesgo, ya sea implícita (siguiendo el criterio clínico) o explícita (mediante reglas de decisión clínica) clasifica a los pacientes con sospecha de EP en varias categorías, facilitando la interpretación de las pruebas diagnósticas.
En los pacientes hemodinámicamente estables con probabilidad clínica baja o intermedia de EP, la prueba del dímero D normales mediante ELISA evita hacer más investigaciones innecesarias. Si estos pacientes no reciben tratamiento anticoagulante, el riesgo estimado de EP a los 3 meses es 0,14%. Un resultado normal de la prueba del dímero D evita el 50% de futuras investigaciones en los pacientes ambulatorios y un 20% en los hospitalizados
Los pacientes hemodinámicamente estables con una probabilidad clínica elevada de EP o aquellos con un nivel elevado del dímero D deben ser sometidos a TC multidetector. Los pacientes con una TC multidetector negativa que no recibieron tratamiento anticoagulante tienen una incidencia de tromboembolismo a los 3 meses es de aproximadamente 1,5%; los pacientes con un nivel elevado o normal del dímero D tienen una incidencia del 1,5% y 0,5%. respectivamente. El valor predictivo negativo de la angiografía pulmonar TC ha mejorado ligeramente (95 a 97%) mediante la realización concomitante de la venografía TC de las extremidades inferiores. Sin embargo, la flebografía TC aumenta la exposición a la radiación global y, por lo tanto, debe evitarse. El valor de otras pruebas adicionales en los pacientes con una probabilidad clínica elevada de enfermedad pulmonar pero sin evidencia de EP la TC es motivo de controversia. Menos del 1% de estos pacientes presenta trombosis venosa profunda en la ecografía venosa.
En las embarazadas con signos clínicos sugestivos de EP, la preocupación por la radiación es superada por el peligro de no llegar a diagnosticar un cuadro fatal o de exponer a la madre y al feto a un tratamiento anticoagulante innecesario. La TC multidetector libera una dosis mayor de radiación a la madre y menor al feto que el centellograma pulmonar de ventilación-perfusión. En un estudio reciente; el Prospective Investigation of Pulmonary Embolism Diagnosis III (PIOPED III), se demostró que cuando la angiografía por resonancia magnética se utilizan para el diagnóstico de EP no posee sensibilidad insuficiente y sí una tasa elevada de imágenes técnicamente inadecuadas.
En los casos en que no se dispone de la TC multidetector o de pacientes con insuficiencia renal o alergia al medio de contraste, una alternativa es el centellograma de ventilación-perfusión. Un escaneo pulmonar de ventilación- perfusión normal excluye la EP, con un valor predictivo negativo del 97%.En cambio, si dicho estudio muestra signos que indican una elevada probabilidad de EP, el valor predictivo positivo es del 85-90%. Sin embargo, el centellograma de ventilación-perfusión es diagnóstico solo en el 30 a 50% de los pacientes con sospecha EP. En un estudio aleatorizado se comprobó que a los 3 meses de diagnosticado el tromboembolismo venoso, en los pacientes en los que se había excluido la EP mediante imágenes, la TC detectó EP en el 0,4% de los pacientes y el centellograma de ventilación-perfusión en el 1,0%. La ecografía permite detectar la trombosis venosa profunda en el 4% de los pacientes con un centellograma de ventilación perfusión no diagnóstico.
En los pacientes con sospecha de EP, la realización de la ecografía venosa como primer estudio diagnóstico puede evitar la realización del 10% de los escaneos pulmonares o TC multidetector. Los pacientes hemodinámicamente estables con sospecha de embolismo pulmonar y confirmación ecográfica de una trombosis venosa profunda pueden ser tratados con anticoagulantes sin más pruebas. En las embarazadas con sospecha de EP y en pacientes con una contraindicación para la TC multidetector, la ecografía venosa debe preceder a las pruebas por imágenes.
En los pacientes hemodinámicamente inestables que están hipotensos o en estado de shock, debe hacerse la TC multidetector, por su elevada sensibilidad (97%) para detectar las EP en las principales arterias. Si no es posible realizar una TC multidetector de inmediato, se hará un ecocardiograma para confirmar la presencia de disfunción del ventrículo derecho. En la mayoría de los pacientes con EP e inestabilidad hemodinámica, la ecocardiografía transesofágica puede confirmar el diagnóstico al mostrar émbolos en las principales arterias pulmonares. Si la ecocardiografía muestra signos inequívocos de sobrecarga ventrícular derecha y la gravedad del paciente impide un soldado seguro, se iniciará tratamiento trombolítico. Si las dudas diagnósticas persisten, entonces se procederá a realizar la TC multidetector en cuanto el paciente se haya estabilizado y pueda moverse con seguridad. La aplicación de algoritmos diagnósticos validados ha hecho disminuir el uso de la angiografía pulmonar convencional. Actualmente, este procedimiento está reservado a los casos raros en que se aplica el tratamiento con catéter.
Estratificación del riesgo
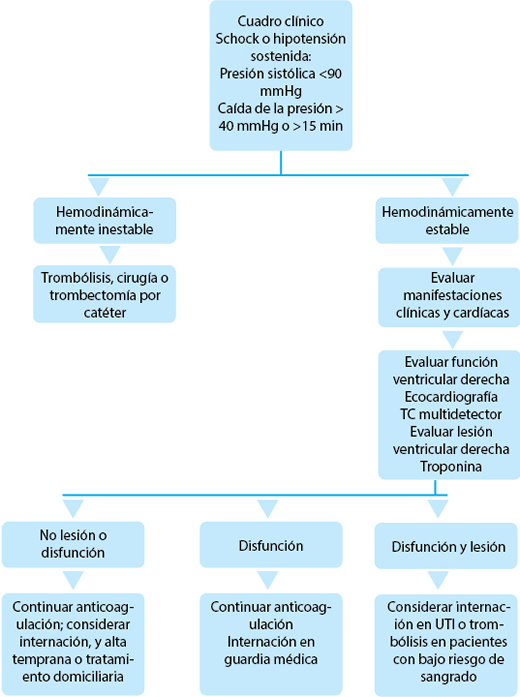
Los pacientes con sospecha de EPA deben ser estratificados en función del riesgo de un resultado adverso durante la hospitalización. La estratificación del riesgo debe hacerse con prontitud, ya que, por lo general, la EP grave se produce poco después de la admisión en el hospital. La estratificación de riesgo se basa en las características clínicas y los marcadores de disfunción o lesión miocárdica.
Manejo clínico de la embolia pulmonar confirmada
En comparación con el centellograma pulmonar de ventilación-perfusión, la TC libera una dosis mayor de radiación a la madre que al feto. En el ensayo PIOPED III, LA angiografía por resonancia magnética mostró baja sensibilidad y una tasa elevada de imágenes técnicamente inadecuadas para el diagnóstico de EP. En los casos en que no se puede realizar la TC multidetector o el paciente está en insuficiencia renal o tiene alergia al medio de contraste, una alternativa es el centellograma de ventilación-perfusión. La normalidad de este estudio excluye la EP (valor predictivo negativo: 97%).
Un centellograma pulmonar con hallazgos que sugieren una elevada probabilidad de EP tiene un valor predictivo positivo de 85-90%. Sin embargo, la ventilación-perfusión solo es diagnóstica en el 30-50% de los pacientes con sospecha EP. A los 3 meses de un estudio aleatorizado de pacientes en los que se había excluido la EP mediante imágenes, se diagnosticó tromboembolismo venoso en el 0,4% de los estudiados mediante TC y en el 1,0% de los que habían sido sometidos a centellograma de ventilación-perfusión. La trombosis venosa profunda se puede detectar mediante la ecografía en el 4% de los pacientes con diagnóstico basado en el escaneo de ventilación-perfusión no.
El shock y la hipotensión sostenida identifican a los pacientes con alto riesgo de mala evolución. En el International Cooperative Pulmonary Embolism Registry, los porcentajes de mortalidad de los pacientes hemodinámicamente inestables y estables es del 58% y el 15%, respectivamente. Los factores de riesgo de muerte en los pacientes con EPA comprobados son la inmovilización por una enfermedad neurológica, la edad >75 años, la enfermedad cardíaca o respiratoria y el cáncer son. Existen los modelos pronósticos que combinan los factores de riesgo individuales, que son muy promisorios para identificar a los pacientes con un pronóstico favorable.
Los marcadores de disfunción o lesión miocárdica pueden ser útiles para identificar el en los pacientes hemodinámicamente estables. En los pacientes con EPA, la disfunción ventricular derecha en el ecocardiograma se asocia con mayor mortalidad. Se ha comprobado que en los pacientes hemodinámicamente estables, la hipoquinesia y la dilatación ventricular derecha son predictores independientes de mortalidad a los 30 días. En estudios prospectivos se comprobó que la disfunción del ventrículo derecho evaluada mediante la TC multidetector también es un predictor independiente de mortalidad a los 30 días. Un estudio mostró que la relación diámetro del ventrículo/diámetro ventrículo izquierdo <1,0 tiene un valor predictivo negativo del 100% respecto de un resultado adverso.
En un estudio retrospectivo importante, el arqueamiento del tabique ventricular (pero no la relación entre el diámetro del ventrículo derecho/ventrículo izquierdo) fue un predictor de muerte relacionada con EP. En la mayoría de los estudios, la evaluación del ventrículo derecho se realizó mediante imágenes computarizadas reformateadas, que no están disponibles con carácter de urgencia en la práctica clínica.
Un estudio demostró que los pacientes con niveles elevados del péptido natriurético tipo B (PNB) y pro-PNB tuvieron mayor riesgo de un efecto adverso en el hospital, en comparación con los pacientes con niveles normales. En los pacientes hemodinámicamente estables, los niveles normales de PNB y de pro-PNB demostraron tener casi un 100% de valor predictivo negativo de resultados adversos.
Un metaanálisis de varios estudios ha demostrado que el nivel de troponina en los pacientes con EP posee valor pronóstico. En este análisis, los pacientes con EP y aumento del nivel de troponina mostraron un riesgo de muerte a corto plazo 5,2 superior, y un riesgo de muerte por EP, 9,4 mayor. En otro metaanálisis se confirmó el papel pronóstico del nivel de troponina en los pacientes hemodinámicamente estables. En este grupo, la asociación entre el nivel elevado de troponina y la disfunción del ventrículo derecho en la ecocardiografía identifican a un subgrupo de pacientes en alto riesgo de efectos adversos.
La estratificación del riesgo de los pacientes con EP tiene implicancias clínicas potenciales. Los marcadores de disfunción y lesiones ventriculares derechas tienen un alto valor predictivo negativo. Por lo tanto, la ausencia de disfunción ventricular derecha y un nivel de troponina normal pueden identificar a los pacientes aptos para recibir el alta temprana o incluso, el tratamiento ambulatorio. Los pacientes hemodinámicamente estables con disfunción o lesiones del ventrículo derecho deben ser internados. El valor predictivo positivo de un resultado adverso de los marcadores de disfunción o lesión ventricular derecha o del aumento de los niveles de troponina oscila entre el 10 y el 20%. Este escaso valor predictivo complica la decisión de seguir o no con el tratamiento agresivo en los pacientes con marcadores positivos. Un estudio en curso está evaluando el beneficio de la trombólisis en comparado con la anticoagulación en los pacientes hemodinámicamente estables con signos de disfunción del ventrículo derecho y niveles elevados de troponina.
Tratamiento
La EPA requiere un tratamiento inicial a corto plazo, con un anticoagulante de acción rápida, seguido del tratamiento con un antagonista de la vitamina K por lo menos durante 3 meses aunque en los pacientes con alto riesgo de recurrencia es necesario hacer un tratamiento más prolongado. En los pacientes con una elevada probabilidad clínica de EP, el tratamiento anticoagulante debe iniciarse inmediatamente de confirmado el diagnóstico.
La mayoría de los pacientes con EPA son candidatos para iniciar el tratamiento anticoagulante con heparina subcutánea de bajo peso molecular o fondaparinux o heparina no fraccionada intravenosa. La enoxaparina (1 mg/kg, 2 veces al día) y la tinzaparina (175 U/kg, 1 vez por día) son las heparinas de bajo peso molecular más comúnmente utilizadas para el tratamiento de la EP. El fondaparinux se administra 1vez/día en una dosis de 5 mg para pacientes de menos de 50 kg; 7,5 mg para pacientes que pesen 50 a 100 kg y, 10 mg para pacientes que pesen más de 100 kg. La heparina no fraccionada intravenosa se administra en una dosis inicial en bolo (80 UI/kg o 5.000 UI), seguida de la infusión continua (que suele empezar con 18 UI/kg/hora) con ajustes, para alcanzar un tiempo de tromboplastina parcial activada 1,5-2,5 veces el valor normal.
Se prefieren las heparinas de bajo peso molecular y el fondaparinux a la heparina no fraccionada, por la facilidad de su uso. Un metaanálisis de 12 estudios mostró que el tratamiento con una heparina de bajo peso molecular ajustado tuvo una eficacia y un perfil de seguridad similares a los de la heparina no fraccionada intravenosa. El fondaparinux mostró ser tan eficaz y seguro como la heparina no fraccionada intravenosa. Dado que las heparinas de bajo peso molecular y el fondaparinux se excretan por el riñón, en los pacientes con una depuración de creatinina <30 ml/min se recomienda el uso de la heparina no fraccionada. La incidencia de complicaciones hemorrágicas graves siguiendo estas estrategias terapéuticas es de casi el 3% durante la internación hospitalaria. Una revisión sistemática reciente de 11 estudios no aleatorizados mostró que los pacientes de bajo riesgo pueden ser tratados ambulatoriamente en su domicilio, bajo una supervisión adecuada. Sin embargo, este enfoque es controvertido y debe quedar reservado para pacientes seleccionados.
En un estudio abierto en el que particparon pacientes hemodinámicamente estables, la trombólisis intravenosa redujo la tasa de deterioro clínico (principalmente la necesidad de trombólisis secundaria), pero no la tasa de muerte, en comparación con el uso de la heparina no fraccionada intravenosa. El tratamiento trombolítico intravenoso se asoció con una resolución más rápida de la disfunción del ventrículo derecho; sin embargo, en 1 semana, el grado de disfunción ventricular derecha fue similar en ambos grupos de tratamiento. La trombólisis por catéter no mostró ventajas comparada con la trombólisis intravenosa,
Los pacientes hemodinámicamente inestables son candidatos para un tratamiento más agresivo, como la trombólisis farmacológica o mecánica. Esta opción está justificada por el elevado índice de mortalidad que hay en este grupo de pacientes y la obtención de una resolución más rápida de la obstrucción tromboembólica, en comparación con el tratamiento anticoagulante. En los pacientes no tratados, la mortalidad puede llegar al 60% (o más en los pacientes con trombos en el corazón derecho) pudiendo reducirse a menos del 30% con el tratamiento inmediato. Un metaanálisis más reciente muestra que la trombólisis intravenosa se asoció con una reducción de la mortalidad en pacientes inestables con EP. Hubo mayor frecuencia de hemorragias graves con la trombólisis intravenosa que con el tratamiento anticoagulante. Las principales contraindicaciones del tratamiento trombolítico son la enfermedad intracraneana, la hipertensión no controlada, y la cirugía mayor o el traumatismo reciente (últimas 3 semanas).
No hay resultados concluyentes de estudios comparativos de los diferentes regímenes trombolíticos en pacientes con EPA. Se recomienda gacer las perfusiones en un lapso corto (≤2 horas) en vez de hacer infusiones prolongadas, ya que es probable que la trombólisis más rápida se asocie con menos hemorraqia. La heparina no fraccionada intravenosa es el único anticoagulante que ha sido utilizado para el tratamiento trombolítico en pacientes con EP; poor lo tanto, es un trombolítico apropiado para la anticoagulación. La trombectomía mecánica percutánea, (fragmentación y aspiración del trombo) y la embolectomía quirúrgica deben reservarse para los pacientes con contraindicación absoluta de tratamiento trombolítico y para aquellos en los que el tratamiento trombolítico no mejoró el estado hemodinámica. En los casos en que es imposible tener un acceso inmediato a la circulación extracorpórea, un procedimiento alternativo ala embolectomía quirúrgica es la trombectomía mecánica percutánea. En un metaanálisis reciente de series de casos, la terapia dirigida por catéter tuvo una tasa de éxito clínico del 86% y una tasa de complicaciones reciente derivadas del procedimiento terapéutico del 2,4%.
La colocación de filtros en la vena cava se debe reservar para los pacientes con contraindicaciones para el tratamiento anticoagulante. Para evitar la extensión y la recurrencia del trombo, estos pacientes deben recibir un curso de tratamiento anticoagulante convencional, una vez eliminado el riesgo de sangrado. Una serie de casos demostró que los filtros de la vena cava recuperables pueden ser una opción para los pacientes con contraindicaciones limitadas por el tiempo para el tratamiento anticoagulante o para los pacientes que requieren procedimientos que se asocian con riesgo de sangrado. Sin embargo, el uso de filtros recuperables no se ha traducido en un aumento de filtros recuperados.
Los antagonistas de la vitamina K deben iniciarse tan pronto como sea posible, preferiblemente en el primer día del tratamiento mientras que la heparina debe ser interrumpida cuando el RIN (relación internacional normalizada) es ≥2,0 durante al menos 24 horas.
Manejo a largo plazo
Los pacientes con EPA tienen riesgo de recurrencia de episodios tromboembólicos, principalmente un segundo episodio de EP. En los pacientes que están recibiendo tratamiento anticoagulante, el riesgo de recurrencia es <1% por año pero dicho riesgo llega a 2-10% por año después de la interrupción del medicamento. Los factores de riesgo de recurrencia incluyen el sexo masculino, la edad avanzada y la EP idiopática o no provocada (es decir, que ocurren e ausencia de cualquier factor de riesgo de tromboembolismo venoso). La frecuencia de EP no provocada puede ser tan elevada como 50%. El riesgo de recurrencia es particularmente elevado en los pacientes con cáncer. El riesgo de recurrencia es de aproximadamente 3% por año en los pacientes cuya primera EP se asoció con un factor de riesgo temporal, como una cirugía mayor, la inmovilización a causada por una enfermedad médica aguda, o un traumatismo.
La duración de la anticoagulación a largo plazo debe estar basada en el riesgo de recurrencia después de cesar el tratamiento con antagonistas de la vitamina K, el riesgo de sangrado durante el tratamiento y las preferencias del paciente. En los pacientes con EP secundaria a un factor de riesgo temporal (reversible), la terapia con antagonistas de la vitamina K debe hacerse durante 3 meses. Los pacientes con EP no provocada o con cáncer, y los que tienen EP recurrente no provocada son candidatos a la anticoagulación indefinida, con una evaluación periódica de la relación riesgo beneficio. Durante los primeros 3- 6 meses posteriores al cuadro agudo, se recomienda el tratamiento con warfarina de intensidad convencional (RIN objetivo 2,0-3,0); después de un ciclo de tratamiento inicial con warfarina de intensidad convencional, una opción puede ser la warfarina de baja intensidad (RIN objetivo 1,5 a 1,9). Durante el tratamiento a largo plazo de los pacientes con cáncer y mujeres embarazadas es preferible elegir las heparinas de bajo peso molecular en vez de la warfarina. Actualmente se están investigando nuevos agentes anticoagulantes, con efectos anticoagulantes más previsibles y menor interacción farmacológica que la warfarina. Estos agentes no requieren la vigilancia de laboratorio. El dabigatrán, un agente antitrombina oral administrado en dosis fijas, ha demostrado ser tan eficaz y seguro como la warfarina para el tratamiento del tromboembolismo venoso.
Después de una EPA, los pacientes deben ser monitorizados para detectar la hipertensión pulmonar tromboembólica crónica, cuya incidencia a los 2 años del episodio agudo oscila entre el 0,8 y el 3,8%.
Traducción y resumen objetivo: Dra. Marta Papponetti. Esp. Medicina Interna
→ Referencias Bibliográficas en formato PDF, haga clic aquí