Resumen
La estenosis valvular aórtica es una enfermedad progresiva que en su etapa final se caracteriza por obstrucción del tracto de salida del ventrículo izquierdo. La tasa de muerte es superior al 50% a los 2 años para pacientes sintomáticos a menos que se efectúe rápidamente el reemplazo valvular.
Una vez que hay enfermedad de las valvas, la progresión hemodinámica se asocia con la vejez, el sexo masculino, la gravedad de la estenosis y el grado de calcificación de las valvas.
El reemplazo de la válvula aórtica prolonga la vida en pacientes con estenosis aórtica grave sintomática. El reemplazo valvular aórtico percutáneo se recomienda en pacientes con estenosis aórtica grave sintomática con riesgo quirúrgico prohibitivo.
Introducción
La estenosis valvular aórtica es una enfermedad progresiva que en su etapa final se caracteriza por obstrucción del tracto de salida del ventrículo izquierdo. Se produce así gasto cardíaco inadecuado, disminución de la capacidad de ejercicio, insuficiencia cardíaca y muerte por causas cardiovasculares.
La frecuencia de la estenosis aórtica es solo del 0,2% entre adultos de 50 - 59 años, pero aumenta al 9,8% en octogenarios, con una frecuencia global del 2,8% en adultos mayores de 75 años.
Cuando la estenosis aórtica es asintomática, no hay aumento de la mortalidad, pero la tasa de muerte es superior al 50% a los 2 años para pacientes sintomáticos a menos que se efectúe rápidamente el reemplazo valvular.
No hay tratamientos médicos para prevenir o retardar la progresión de la enfermedad. Mejorar la evolución de los pacientes depende de identificar aquéllos que tienen riesgo de enfermedad valvular, determinar con exactitud la gravedad de la estenosis, tratar toda enfermedad simultánea y asegurar el momento adecuado para el reemplazo valvular aórtico y el tipo de éste.
Etapas dela enfermedad
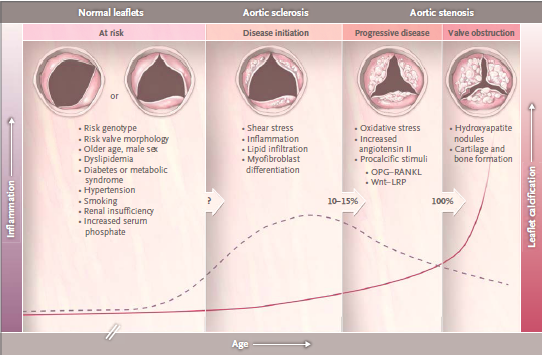
El espectro de la estenosis aórtica comienza con el riesgo de cambios en las valvas y progresa de las lesiones iniciales a la obstrucción valvular, que al principio es de leve a moderada, pero a la larga se transforma en grave, con síntomas clínicos o sin ellos.
La gravedad de la estenosis aórtica se deduce al integrar la información sobre la anatomía valvular, la hemodinamia, los síntomas y la respuesta del ventrículo izquierdo a la sobrecarga de presión. Los índices que se emplean para medir la gravedad de la estenosis son la velocidad transvalvular máxima y el gradiente de presión transaórtica media.
Estas mediciones son relativamente normales al inicio de la enfermedad y los síntomas son infrecuentes hasta que la velocidad transvalvular máxima sea más de cuatro veces la velocidad normal (i.e., aumentada a 4,0 m por segundo). Sin embargo, pacientes que también sufren disfunción sistólica del ventrículo izquierdo pueden tener obstrucción valvular grave con bajo gradiente de velocidad y presión, pero una zona pequeña de válvula aórtica.
Riesgo de estenosis aórtica
Factores anatómicos, genéticos y clínicos contribuyen a la patogenia de la estenosis aórtica. Muchos pacientes con una válvula aórtica normal de tres valvas sufren calcificación, pero la válvula bicúspide congénita es responsable del 60% de los pacientes menores de 70 años sometidos a reemplazo valvular por estenosis aórtica grave y del 40% de los de 70 o más años.
Aunque la cardiopatía reumática, que puede causar estenosis aórtica junto con enfermedad reumática de la válvula mitral, es rara en los EEUU y Europa, sigue siendo frecuente en países subdesarrollados.
El agrupamiento familiar de pacientes con válvulas aórticas bicúspides con características de herencia autosómica dominante sugiere un componente genético en la estenosis aórtica calcificada. También se informó agrupamiento familiar en la estenosis aórtica calcificada trivalva, con varias generaciones de pacientes que descienden de un único antepasado.
Los factores clínicos asociados con calcificación valvular son los mismos que se asocian con aterosclerosis coronaria; la enfermedad coronaria es frecuente entre adultos con estenosis aórtica.
Estudios demográficos mostraron asociaciones entre la valvulopatía calcificada y la vejez, el sexo masculino, el aumento de los valores de colesterol LDL y de lipoproteína(a), la hipertensión, el tabaquismo, la diabetes y el síndrome metabólico.
Entre las poblaciones específicas con mayor riesgo de estenosis aórtica se encuentran los pacientes con antecedentes de:
- Irradiación mediastínica
- Insuficiencia renal
- Hipercolesterolemia familiar
- Trastornos del metabolismo del calcio.
Se miró con más atención la importancia de diferencias sutiles en el metabolismo del calcio y un estudio mostró una estrecha relación entre las concentraciones plasmáticas de fosfato y la valvulopatía aórtica calcificada.
Prevención
La estenosis aórtica calcificada se debe a un proceso patológico activo a nivel celular y molecular. Las diferencias entre el comienzo de la enfermedad y su progresión, que se observan a nivel tisular, se ven también en estudios que muestran que los factores clínicos asociados con la etapa temprana de la enfermedad difieren de los asociados con la progresión.
Por ejemplo, aunque el aumento de los lípidos plasmáticos se asocia con esclerosis de la válvula aórtica, no hay evidencia convincente de que el aumento del colesterol LDL se asocie con progresión más rápida de la enfermedad. Igualmente, los marcadores sistémicos de inflamación no se asocian con progresión de la valvulopatía aórtica.
La transformación a nivel tisular de enfermedad inicial a enfermedad progresiva probablemente explica porqué estudios aleatorizados, prospectivos de tratamiento hipolipemiante en adultos con estenosis aórtica de leve a moderada no mostraron efecto significativo sobre la progresión de la enfermedad o episodios relacionados con la válvula aórtica.
Una vez que hay enfermedad de las valvas, la progresión hemodinámica se asocia con la vejez, el sexo masculino, la gravedad de la estenosis y el grado de calcificación de las valvas.
La progresión de esclerosis aórtica a obstrucción valvular se produce sólo en el 10 - 15% de los pacientes en 2 a 5 años.
Una vez aparecida la obstrucción valvular, aún la obstrucción leve, se produce estenosis progresiva en casi todos los pacientes y la mayoría de ellos a la larga necesitarán un reemplazo valvular. En promedio, la velocidad transvalvular máxima aumenta en 0,1 - 0,3 m por segundo por año, y el gradiente medio aumenta en 3 - 10 mm Hg por año y la superficie valvular disminuye en 0,1 cm2 por año. Estos valores promedio son útiles para aconsejar a los pacientes, pero no son pronósticos de cuándo sería necesario el reemplazo valvular, porque la progresión hemodinámica varía mucho en cada paciente y a menudo se acelera a medida que la estenosis se agrava.
El grado de estenosis asociado con la aparición de los síntomas también difiere entre los pacientes; algunos permanecen asintomáticos durante varios años a pesar de que la enfermedad sea grave desde el punto de vista hemodinámico.
El mayor conocimiento sobre las vías específicas que participan en la valvulopatía calcificada, las asociaciones clínicas y genéticas con la estenosis aórtica, y la variación natural observada en la progresión de la enfermedad, sugieren que el tratamiento médico podría prevenir o retrasar la progresión de la enfermedad. Además de intervenciones en los hábitos de vida y farmacológicas para disminuir el riesgo cardiovascular, el tratamiento podría estar dirigido a las vías celulares y moleculares en diversos puntos temporales en el proceso de la enfermedad, entre ellos las vías que participan en el estrés oxidativo, el sistema renina–angiotensina y los disparadores de calcificación anormal de los tejidos. Sin embargo, hasta ahora no se demostró que algún tratamiento médico pueda prevenir la progresión de la enfermedad.

La estenosis aórtica como enfermedad sistémica
"La calcificación tisular afecta a todo el sistema cardiovascular no sólo a la válvula aórtica"
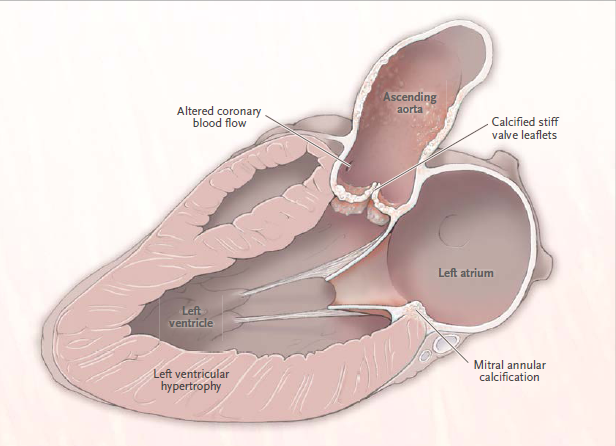
Varias líneas de evidencia sugieren que la estenosis aórtica no es sólo un problema mecánico limitado a las valvas. La enfermedad afecta al ventrículo izquierdo y a la vasculatura sistémica, así como a la válvula en sí.
Anatómicamente, la calcificación tisular afecta a todo el sistema cardiovascular no sólo a la válvula aórtica. Además, la dilatación de la aorta ascendente es frecuente. La asociación entre estenosis aórtica y dilatación aórtica se complica por la superposición fenotípica entre la estenosis aórtica calcificada y la válvula aórtica bicúspide congénita. Los pacientes con válvulas aórticas bicúspides, en relación con los que tienen válvulas trivalvas, tienen mayores diámetros aórticos y aumento del riesgo alejado de disección aórtica.
En algunos pacientes con estenosis aórtica, se observa hemorragia gastrointestinal angiodisplásica asociada con deficiencia adquirida de multímeros del factor de Willebrand. Este trastorno se conoce como síndrome de Heyde. Bajas concentraciones del factor de Willebrand también afectan la función plaquetaria y pueden conferir predisposición a la angiogénesis; estas alteraciones se normalizan tras el reemplazo valvular. Clínicamente, hay un interjuego complejo entre aumento de la hemorragia y episodios trombóticos.
La estenosis aórtica reumática en general se acompaña de enfermedad de la válvula mitral y se puede manifestar como estenosis mixta e insuficiencia de ambas válvulas, en lugar de una sola lesión valvular. Además, la valvulopatía reumática con frecuencia se asocia con afectación de la válvula tricúspide, hipertensión pulmonar y disfunción del corazón derecho.
Se observan desenlaces cardiovasculares adversos cuando hay calcificación de la válvula aórtica, incluso cuando no hay obstrucción valvular.
En el Cardiovascular Health Study (CHS), la esclerosis aórtica en adultos mayores de 65 años sin enfermedad coronaria se asoció con el 52% de aumento del riesgo de muerte por causas cardiovasculares y el 40% de aumento del riesgo de infarto de miocardio en los siguientes 5 años, incluso cuando el análisis se corrigió para factores de riesgo cardiovascular.
En la población de mayor riesgo en el estudio Losartan Intervention for Endpoint Reduction in Hypertension (LIFE), la esclerosis de la válvula aórtica en pacientes sin enfermedad cardiovascular se asoció con la duplicación del riesgo cardiovascular.
En una población similar a la cohorte del CHS, el Multi-Ethnic Study of Atherosclerosis (MESA) mostró que la calcificación de la válvula aórtica se asociaba con el 50% de aumento del riesgo de episodios cardiovasculares.
En el estudio Heinz Nixdorf Recall Study, el grado de calcificación de la válvula aórtica agregó valor a los factores de riesgo para el pronóstico de episodios cardiovasculares del Framingham Heart Study. Serán necesarios más estudios para investigar si la esclerosis aórtica es un marcador de enfermedad coronaria o si refleja un factor de riesgo subyacente compartido, como la inflamación sistémica.
Momento adecuado para el reemplazo de la válvula aórtica
|
Se debe considerar el reemplazo valvular, independientemente de la edad del paciente, si la expectativa de vida es mayor a un año y hay más del 25% de probabilidad de supervivencia con mejoría de los síntomas a dos años de efectuado el procedimiento. |
Al evaluar los pacientes y tomar decisiones terapéuticas, se debería tener en cuenta que los desenlaces clínicos en adultos con estenosis aórtica están determinados principalmente por los siguiente factores:
- Síntomas clínicos
- Gravedad de la obstrucción valvular
- Respuesta del ventrículo izquierdo a la sobrecarga de presión.
La presencia o la ausencia de síntomas es el elemento clave para las decisiones terapéuticas. Evidencia sólida indica que el reemplazo de válvula aórtica prolonga la vida en pacientes con estenosis aórtica grave sintomática. Sin embargo se necesitan mediciones exactas de la gravedad de la estenosis a fin de asegurar que la obstrucción valvular –y no la enfermedad coronaria, pulmonar o sistémica simultánea- es la causa de los síntomas.
En el paciente con síntomas típicos, la velocidad transvalvular máxima de 4 m por segundo o mayor, junto con las valvas calcificadas inmóviles, confirma el diagnóstico de estenosis aórtica grave. En el paciente con estenosis aórtica sintomática, grave, de alto gradiente, el cálculo de la superficie valvular no es útil.
En cambio, en pacientes asintomáticos con estenosis aórtica y función sistólica del ventrículo izquierdo normal, las mediciones de la gravedad identifican a los pacientes que pronto serán sintomáticos e indica así la necesidad de controles frecuentes y de considerar la intervención programada. Ésta no será necesaria cuando hasta que aparezcan los síntomas, porque el riesgo de muerte súbita es menor que el riesgo de la operación, incluso cuando la obstrucción valvular sea grave.
Dada la importancia del inicio de los síntomas para las decisiones terapéuticas, los médicos de atención primaria y los cardiólogos deben estar alertas a la presencia de un soplo sistólico en adultos mayores con disnea de esfuerzo, dolor precordial o mareos.
En los pacientes aparentemente asintomáticos con estenosis aórtica grave, se debe averiguar detalladamente sobre el grado de actividad física, ya que muchos limitan inconscientemente sus actividades para evitar los síntomas a medida que la obstrucción valvular empeora. Cuando la anamnesis no es clara, la prueba ergométrica es útil para detectar los síntomas provocados, asegurarse que la presión arterial aumenta apropiadamente y medir de manera objetiva la capacidad de esfuerzo.
Evaluar la gravedad de la estenosis es más difícil cuando la válvula parece estar calcificada con aumento sólo moderado de la velocidad transvalvular (3 - 4 m por segundo) o del gradiente de presión transaórtica media (20 - 40 mm Hg), pero la superficie valvular calculada es menor de 1,0 cm2.
Esta situación, denominada estenosis aórtica de bajo flujo y bajo gradiente, se produce con más frecuencia en pacientes con disminución de la fracción de eyección del ventrículo izquierdo (<50%). Estos pacientes pueden sufrir estenosis aórtica grave con alteración de la poscarga que causa disfunción ventricular izquierda. En este caso el reemplazo valvular prolongará la supervivencia y mejorará la fracción de eyección.
La ecografía de esfuerzo con dosis bajas de dobutamina es útil en estos pacientes. Durante la prueba, la velocidad transvalvular que aumenta a 4 m por segundo o más, mientras la superficie valvular es menor de 1,0 cm2 es compatible con estenosis aórtica grave. A la inversa, la velocidad transvalvular menor de 4 m por segundo o el aumento de la superficie valvular es compatible con obstrucción valvular moderada y sería apropiado buscar otras causas de disfunción ventricular izquierda y administrar tratamiento médico para la insuficiencia cardíaca.
El diagnóstico de la estenosis aórtica grave de bajo flujo y bajo gradiente, con fracción de eyección ventricular izquierda normal es especialmente difícil. El diagnóstico depende de indexar la superficie valvular y el volumen de flujo a la superficie corporal.
En pacientes sintomáticos con válvula aórtica calcificada y disminución de la movilidad de las valvas, una superficie valvular indexada de 0,6 cm2 por metro cuadrado de superficie corporal y un índice de volumen sistólico < 35 ml por metro cuadrado son compatibles con el diagnóstico de estenosis aórtica grave. Esta situación es más frecuente en ancianas con hipertrofia del ventrículo izquierdo, volúmenes ventriculares pequeños, disfunción diastólica y reducción del acortamiento longitudinal.
Elección del procedimiento de reemplazo valvular
Los objetivos del reemplazo valvular son:
- Aliviar los síntomas
- Aumentar la capacidad de ejercicio
- Mejorar la calidad de vida
- Prolongar la expectativa de vida.
Se debe considerar el reemplazo valvular, independientemente de la edad del paciente, si la expectativa de vida es mayor a un año y hay más del 25% de probabilidad de supervivencia con mejoría de los síntomas a dos años de efectuado el procedimiento.
La determinación del riesgo del procedimiento y la elección correcta de la intervención para cada paciente exigen un enfoque multifactorial, que evalúe si hay enfermedad coronaria, otras lesiones valvulares y trastornos no cardíacos; fragilidad; los resultados de las pruebas anatómicas invasivas y no invasivas y la expectativa de vida global. Estas evaluaciones deben estar a cargo de un equipo multidisciplinario. Los pacientes y sus familias deben participar en un proceso de toma de decisiones compartido que refleje las preferencias y los valores del paciente.
El reemplazo quirúrgico de la válvula aórtica sigue siendo el enfoque estándar, excepto en el caso de problemas inoperables y de procedimientos con alta mortalidad quirúrgica estimada. La mortalidad quirúrgica global a 30 días es menor del 3% para el reemplazo de válvula aórtica y aproximadamente del 4,5% para el reemplazo de válvula aórtica con derivación aortocoronaria. Tras la recuperación de un reemplazo valvular exitoso, la tasa de supervivencia es similar a la de adultos emparejados para la edad sin estenosis aórtica.
La consideración principal al elegir el tipo de válvula es el riesgo de reoperación cuando se emplea una prótesis valvular biológica versus el riesgo asociado con la anticoagulación con warfarina cuando se emplea una válvula mecánica. Estas últimas son apropiadas para pacientes menores de 60 años que no tienen contraindicaciones para la anticoagulación, debido a su gran durabilidad.
En las mujeres en edad fértil se prefiere la válvula biológica debido a los riesgos de la anticoagulación y de tromboembolia durante el embarazo.
En pacientes > 70 años se prefieren las válvulas biológicas porque su durabilidad aumenta con la edad y se evitan los riesgos de la anticoagulación.
En los pacientes entre 60 y 70 años, la elección de la válvula se basa sobre las preferencias y los valores del paciente tras una conversación entre paciente y cirujano.
El reemplazo valvular aórtico percutáneo (RVAP) se recomienda en pacientes con estenosis aórtica grave sintomática con riesgo quirúrgico prohibitivo, es decir, riesgo de muerte o de complicación grave de más del 50% a 1 año, enfermedad de tres o más sistemas orgánicos importantes que no mejorará después de la operación o un impedimento grave para la cirugía, como una aorta muy calcificada y frágil (“de porcelana”).
En un estudio prospectivo, aleatorizado, el RVAP redujo la mortalidad por todas las causas a 2 años del 68% sin RVAP al 43,4% con RVAP. Mejoró asimismo los síntomas y la calidad de vida.
El RVAP es también una alternativa razonable al reemplazo quirúrgico de la válvula aórtica en pacientes con estenosis aórtica sintomática grave que son de alto riesgo, pero son candidatos adecuados para la cirugía. En estudios aleatorizados se mostró que los resultados clínicos en estos pacientes son similares con el reemplazo valvular quirúrgico y con el RVAP, con tasas de muerte a un año del 26,8% y el 24,2%, respectivamente.
En estudios aleatorizados, se produjeron varios tipos de complicaciones con mayor frecuencia durante el período posoperatorio de 30 días entre los pacientes sometidos a RVAP que entre los que recibieron el reemplazo valvular quirúrgico. Estas complicaciones fueron: accidente cerebrovascular, complicaciones vasculares, insuficiencia aórtica paravalvular de moderada a grave, y necesidad de implante de un nuevo marcapasos. Hay evidencia sin embargo que las tasas de episodios adversos asociados con RVAP están disminuyendo.
La dilatación de la válvula aórtica con balón es de beneficio hemodinámico limitado, tiene gran riesgo de complicaciones y gran probabilidad de recidiva de la estenosis dentro de los seis meses. La dilatación aórtica con balón en la actualidad se limita a pacientes ocasionales con compromiso hemodinámico, como puente para el RVAP o la cirugía.
Otra función importante del enfoque multidisciplinario para elegir el tratamiento es evitar procedimientos caros, de alto riesgo y a la larga inútiles en pacientes que obtendrán poco beneficio sintomático o poca mejoría de su calidad de vida. Ejemplos de esto son los pacientes con expectativa de vida muy limitada, afectación irreversible del ventrículo izquierdo, enfermedad pulmonar grave, movilidad limitada debido a enfermedad neurológica o musculoesquelética o demencia avanzada. Estos pacientes deben recibir cuidados paliativos especializados.