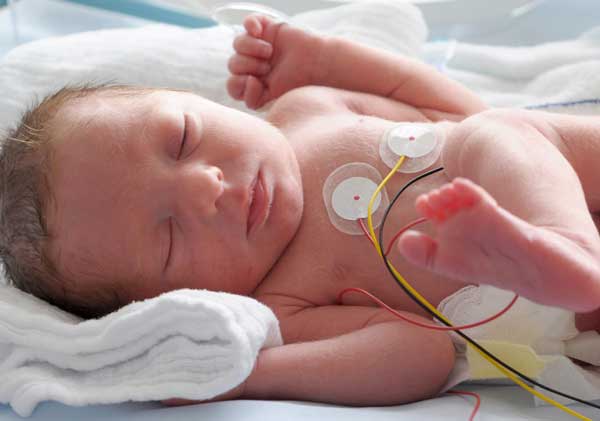
Eventos adversos por exanguinotransfusión
| Introducción |
La transfusión de intercambio de sangre (BET, por sus siglas en inglés) se introdujo a fines de la década de 1940 para disminuir la mortalidad y la morbilidad asociadas con la enfermedad hemolítica del recién nacido, pero posteriormente, se usó para el tratamiento de la hiperbilirrubinemia grave por cualquier causa. [1]
A su debido tiempo, su uso se extendió al tratamiento de otras afecciones como la sepsis grave, la intoxicación por fármacos, la hidropesía fetal, la hiperamonemia y la hiperpotasemia refractaria.
Sin embargo, el tremendo progreso en los cuidados prenatales (transfusión intrauterina e inmunoglobulina anti-D) y postnatales de los fetos Rh isoinmunizados junto con la fototerapia eficiente redujeron sustancialmente la necesidad de BET a lo largo de los años. [2]
La frecuencia de BET en los países desarrollados ha disminuido hasta tal punto que disminuyó la experiencia para realizar este procedimiento antiguo, existiendo un riesgo de aumento en el número de complicaciones relacionadas con la BET. [3]
En los países en desarrollo de Asia y África, a pesar de los avances en la fototerapia, las tasas de BET siguen siendo altas, ya que muchos neonatos son llevados tarde al hospital cuando ya tienen hiperbilirrubinemia extrema y/o signos de encefalopatía aguda por bilirrubina (EAB).
La BET, sin embargo, puede llevar a complicaciones tales como sangrado que amenaza la vida, sepsis, arritmias cardíacas e incluso la muerte, además de hipocalcemia transitoria, hipercalemia, bradicardia y trombocitopenia. [4,5]
| Los eventos adversos (EAs) asociados con BET pueden ser atribuibles a las fluctuaciones en el volumen sanguíneo y la presión sanguínea, a cambios en el estado ácido-base, alteraciones en el recuento de plaquetas debido al uso de glóbulos rojos desplasmatizados que carecen de plaquetas y factores de coagulación, alteraciones electrolíticas y a la introducción de agentes infecciosos. |
Aunque la BET fue considerada como un procedimiento importante similar a la cirugía mayor, falta información precisa sobre la incidencia de estas morbilidades. La mayoría de los estudios publicados son retrospectivos, usaron diferentes definiciones de EAs y tuvieron períodos de seguimiento inconsistentes. [1,6,7]
Es vital contar con información precisa sobre EAs, utilizando definiciones estándar para realizar comparaciones justas con cualquier modalidad más reciente de tratamiento y para evaluar las estrategias de mejora.
Por lo tanto, los autores evaluaron prospectivamente la incidencia de EAs clínicos, bioquímicos, hematológicos y radiológicos, incluyendo EAs graves (EAGs), que se producen dentro de los 14 días de la BET por hiperbilirrubinemia en neonatos, utilizando definiciones estándar.
| Materiales y métodos |
Este estudio observacional prospectivo se realizó en una unidad neonatal de nivel III en el norte de la India. Se examinaron todos los recién nacidos consecutivos, así como los recién nacidos que ingresaron en la unidad neonatal por una exanguino transfusión (ET) de volumen simple o doble.
Los recién nacidos que requirieron BET por hiperbilirrubinemia se inscribieron después de obtener un consentimiento informado por escrito de uno de los padres.
Para fototerapia y BET, los autores siguieron las recomendaciones de la Academia Americana de Pediatría 2004 [8] para los bebés ≥35 semanas de gestación y los gráficos de Maisel [9] para los bebés prematuros <35 semanas de gestación. Se excluyeron los bebés que se sometieron a una ET parcial por anemia o policitemia, o que se sometieron a BET por indicaciones distintas a la hiperbilirrubinemia.
Se realizó un seguimiento prospectivo de todos los neonatos inscritos para los EAs clínicos, bioquímicos, hematológicos y radiológicos durante los 14 días posteriores a la BET. Se obtuvo la aprobación del Comité de Ética del Instituto.
Se utilizó sangre compatible fresca (<5 días), combinada con la madre y el bebé. Todas las BETs fueron de doble volumen.
Se registraron los datos demográficos del paciente, la causa de hiperbilirrubinemia, la indicación de BET, las comorbilidades que podrían influir en los EAs, los detalles de la sangre del donante (grupo sanguíneo, edad y parámetros bioquímicos), los detalles del procedimiento (personal, ruta y duración), la monitorización clínica, hematológica y bioquímica (antes, durante y después del procedimiento), el estado neurológico y las complicaciones relacionadas con la BET en formularios pre designados.
Se realizaron investigaciones a los neonatos para determinar los parámetros bioquímicos (calcio ionizado, sodio, potasio, pH y bicarbonato) antes del procedimiento y una, dos, seis, 12 y 24 horas después de la BET. El recuento de plaquetas se evaluó antes, a las 24 horas y 72 horas después de la BET.
En los recién nacidos, que se sometieron a una repetición de la BET dentro de las 24 horas del primer intercambio, se repitió el recuento de plaquetas a las 24 y 72 horas después de la última BET.
En los recién nacidos prematuros sometidos a BET, se realizó una ecografía de cerebro antes y a las seis y 24 horas después de la BET, para buscar hemorragia intracraneal/intraventricular (Hiv). La glucosa en sangre se verificó 2 horas después del procedimiento.
Los recién nacidos fueron monitoreados activamente para detectar EAs clínicos (EACs), como sepsis, apnea, sangrado, paro cardíaco y convulsiones que se manifiestan inmediatamente después del procedimiento y hasta 14 días después.
| Definiciones utilizadas en el estudio |
> Neonato sano
Es el neonato que no tuvo ninguna morbilidad asociada, que no requirió ningún suplemento de oxígeno y que tenía un estado hemodinámico y neurológico normal al ingreso.
> Neonato enfermo
Es el neonato que tuvo otra comorbilidad o que recibió oxígeno suplementario u otro tipo de soporte respiratorio o que tuvo un estado hemodinámico crítico o un estado neurológico anormal al momento del ingreso.
> Evento adverso
Es cualquier alteración anormal en el estado fisiológico y/o variación en los parámetros de laboratorio (realizada en relación con el procedimiento) durante o dentro de los 14 días de la realización de la BET, que normalmente no se habría producido en ausencia del procedimiento.
Los EAs se clasificaron de la siguiente manera:
• Eventos adversos clínicos
Apnea, bradicardia, convulsiones, hipotermia, nueva aparición/aumento de la necesidad de soporte respiratorio, hipotensión, sangrado clínico significativo de cualquier sitio, sepsis, arritmia y muerte.
• Eventos adversos bioquímicos
Hipocalcemia (Ca ionizado <1 mmol/L); hiponatremia (Na+ <135 meq/L); hiperpotasemia (K+ > 6,5 meq/L con cambios en el ECG); acidosis (pH <7,20 o exceso de base > -10 meq/L).
• Eventos adversos hematológicos
Trombocitopenia (recuento plaquetario <100 000/mm3); trombocitopenia grave (recuento plaquetario <50 000/mm3). En >2% de los neonatos con un recuento de plaquetas previo al recambio <100 000/mm3, una caída >2% desde el inicio se consideró un EAH, ya que el coeficiente de variación del analizador de plaquetas fue de dos porcentajes.
• Evento adverso grave
Cualquier EA que lleve a la muerte, a la necesidad de readmisión, a la prolongación de la hospitalización existente, a una discapacidad o incapacidad persistente o significativa dentro de los 14 días de una BET.
• Mortalidad relacionada con transfusiones de intercambio de sangre
Cualquier muerte que ocurrió dentro de los 14 días posteriores a una BET se consideró como mortalidad relacionada con la BET. La atribución a la BET se definió además como: definitiva si el EA estaba claramente relacionado con la BET; posible si el EA estaba probablemente relacionado con la BET; probable si el EA podía estar relacionado con la BET; e improbable si el EA estaba relacionado en forma dudosa con la BET.
• Encefalopatía aguda de bilirrubina.
Las manifestaciones clínicas agudas de la bilirrubina elevada en el sistema nervioso central se manifiestan como letargo, mala alimentación, hipo/hipertonía, llanto agudo, tortícolis, opistotono, signo del sol poniente, y convulsiones, etc. Luego se clasificó como EAB leve, moderado y grave según la puntuación de la disfunción neurológica inducida por la bilirrubina. [10]
| Tamaño de la muestra |
De los estudios informados anteriormente, la incidencia de EAs después de la ET varió de 12% a 44%. Para detectar el 12% de los EAs, con un error permitido del 5% (error alfa del 5% y potencia del 80%), se tuvo que estudiar un total de 168 BETs.
| Análisis estadístico |
Los autores describieron las variables categóricas como porcentajes, las variables numéricas normalmente distribuidas como media (desviación estándar) y las variables numéricas con distribuciones asimétricas como la mediana (primer y tercer cuartil).
La asimetría de las distribuciones se determinó mediante la prueba de Shapiro-Wilk y la gráfica Q-Q. Calcularon la incidencia de la tasa de EA (TEA) como el número de eventos por 100 ET y los compararon en varios grupos mediante la prueba de Chi cuadrado.
Se utilizó el paquete estadístico para Ciencias Sociales versión 20 (IBM Inc., Armonk, NY, EE. UU.) para el análisis, y se tomó una P < 0,05 como estadísticamente significativa.
| Resultados |
Un total de 202 neonatos se sometieron a 257 BETs durante el período de estudio y se examinaron para su posible inclusión. De ellos, 61 neonatos fueron excluidos debido a varias razones y 141 fueron reclutados.
Estos 141 neonatos se sometieron a 182 BETs. De 141, 105 (74%) se sometieron a una, 31 (22%) se sometieron a dos, y los cinco restantes (4%) se sometieron a tres BETs. La mayoría de los recién nacidos fueron partos ya que este centro sirve como instituto de referencia para los estados vecinos.
Las causas más comunes de hiperbilirrubinemia fueron la deficiencia de G6PD (n=38, 27%), la isoinmunización Rh (n=33, 23,4%) y la incompatibilidad ABO (n=17, 12,1%). En 53 (37,6%) lactantes, no se pudo determinar la causa (etiquetado como idiopático). Cuarenta (28,4%) neonatos tuvieron EAB al ingreso y la mayoría (80%) tenían una encefalopatía leve.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.