Estrategias para el tratamiento de desprendimiento de retina sin complicaciones

Durante años se ha debatido cual es el tratamiento óptimo para el desprendimiento regmatógeno de retina (DRR). Existen diversos procedimientos quirúrgicos: cerclaje escleral, vitrectomía pars plana y retinopexia neumática. Sin embargo, la elección depende del profesional o institución donde se realiza el procedimiento más que de los resultados comprobables. Los estudios retrospectivos de la literatura demuestran los buenos resultados de todos los métodos, en general, pero no hay consenso en cuanto a cuál es el mejor procedimiento. Lo mismo ocurre con los estudios prospectivos disponibles.
El estudio clínico, prospectivo, aleatorizado es considerado el mejor tipo de estudio. En general, los tratamientos del DRR tienen excelentes resultados, con muy bajo porcentaje de fracasos. Por lo tanto, para encontrar una diferencia estadísticamente significativa la cantidad de casos de cada grupo de tratamiento debe ser muy numerosa, lo que hace el estudio muy difícil y costoso.
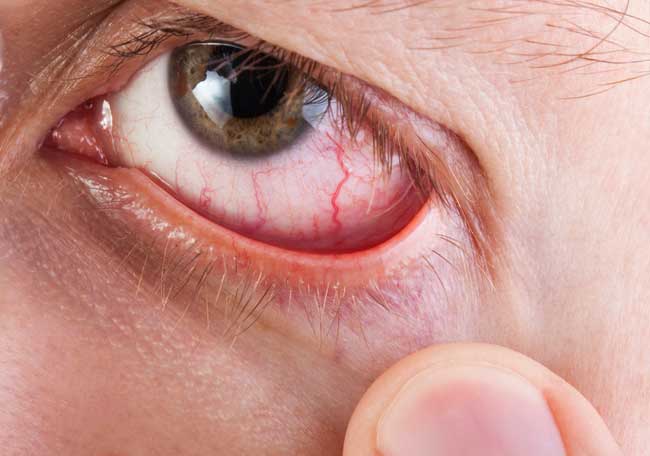
La Sociedad europea vítreo retiniana (EVRS) es una organización que reúne más de 1900 especialistas de 75 países, desde 2001. En 2010, se inició un estudio clínico invitando a todos los miembros a registrar los éxitos y fracasos de los tratamientos de DRR, con graduación de la vitreorretinopatía proliferativa (VRP) de 0 a C-1. Participaron 176 cirujanos de 48 países, aportando información sobre 7678 DRR, con un seguimiento de tres meses. En el presente estudio analizamos los resultados de los tratamientos de DRR de ojos sin VRP y con VRP leve. La investigación estuvo centrada en desprendimientos de retina sin complicaciones, sin desprendimiento coroidal, hipotonía significativa ni desgarros gigantes o posteriores.
Al comparar todos los pacientes que fueron sometidos a vitrectomía, con o sin cerclaje escleral, con los sometidos únicamente a cerclaje escleral, el presente estudio indica que el cerclaje escleral es mejor que la vitrectomía. En general, el porcentaje de fracasos en nivel 1 fue menor al utilizar solo cerclaje escleral. Existen pruebas en la literatura que señalan que los desprendimientos en ojos pseudofáquicos se tratan mejor con vitrectomía que con cerclaje escleral. Sin embargo, en el presente estudio el porcentaje de aceite de silicona remanente fue significativamente mayor en los sometidos a vitrectomía. El porcentaje de fracasos en nivel 3 o casos que requirieron procedimiento adicional para resolver el desprendimiento, fue significativamente mayor en pacientes sometidos a cerclaje escleral únicamente, tanto ojos fáquicos, como pseudofáquicos. En los ojos pseudofáquicos esto representa un problema ya que los sometidos a cerclaje escleral suelen requerir un segundo procedimiento para reparar el desprendimiento y en caso de vitrectomía, frecuentemente, necesitan un segundo procedimiento para retirar el aceite de silicona. Es importante el procedimiento único en este contexto. Ya que no disponemos de datos sobre agudeza visual, es difícil determinar cuál de los procedimientos es más importante para lograr un mejor resultado visual. Puede darse el caso de una retina perfectamente adherida después de un fracaso inicial, pero que conserva la pérdida visual. Teniendo esto en cuenta, es razonable suponer que en ojos fáquicos, solo puede considerarse el cerclaje escleral, mientras que en pseudofáquicos queda a criterio del cirujano.
Teniendo en cuenta todos los pacientes, al comparar vitrectomía con cerclaje escleral, hubo un mayor porcentaje de pacientes con aceite de silicona remanente después de vitrectomía, lo que aumenta el riesgo de un segundo procedimiento para retirarlo y hace que la vitrectomía sea menos eficaz.
Fue interesante observar que los casos de vitrectomía en los que se agregó cerclaje escleral tuvieron un mayor porcentaje de fracasos que cuando no se adicionó el cerclaje. Es posible que aunque los casos no son complicados, el cirujano haya observado algo que le haya hecho elegir la técnica combinada para no fallar.
La retinopexia neumática fue equivalente al cerclaje escleral cuando el DR fue inducido por agujeros atróficos. Sin embargo, en casos de desgarro en colgajo, el cerclaje tuvo menos fallas que la retinopexia neumática. Por lo tanto, la retinopexia neumática debe ser tenida en cuenta en casos de DRR con VRP grado 0 o A y agujeros atróficos.
Las debilidades del presente estudio están en el uso del fracaso como resultado y no la agudeza visual, ya que sería difícil interpretar agudezas no estandarizadas. Otra limitación es el seguimiento reducido.
Conclusiones:
El presente estudio a gran escala, con 176 cirujanos, demostró que en casos de desprendimiento de retina fáquicos sin complicaciones, el tratamiento con cerclaje escleral es la mejor opción. En casos de desprendimientos sin complicaciones pseudofáquicos, el cirujano deberá sopesar los riesgos de la vitrectomía y el cerclaje escleral, y recordar que el porcentaje de readhesión con un solo procedimiento es mayor con la vitrectomía. Asimismo, pareciera no ser eficaz combinar cerclaje escleral con vitrectomía.
♦ Síntesis y traducción: Dr. Martín Mocorrea, editor responsable de Intramed en la especialidad de oftalmología.
Bibliografía:
1. Afrashi F, Erakgun T, Akkin C, et al. Conventional buckling surgery or primary vitrectomy with silicone oil tamponade in rhegmatogenous retinal detachment with multiple breaks. Graefes Arch Clin Exp Ophthalmol 2004;242:295–300.
2. Miki D, Hida T, Hotta K, et al. Comparison of scleral buckling and vitrectomy for retinal detachment resulting from flap tears in superior quadrants. Jpn J Ophthalmol 2001;45:187–91.
3. Oshima Y, Yamanishi S, Sawa M, et al. Two-year follow-up study comparing primary vitrectomy with scleral buckling for macula-off rhegmatogenous retinal detachment. Jpn J Ophthalmol 2000;44:538–49.
4. Wolfensberger TJ. Foveal reattachment after macula-off retinal detachment occurs faster after vitrectomy than after buckle surgery. Ophthalmology 2004;111:1340–3.
5. Ahmadieh H, Moradian S, Faghihi H, et al, Pseudophakic and Aphakic Retinal Detachment (PARD) Study Group. Anatomic and visual outcomes of scleral buckling versus primary vitrectomy in pseudophakic and aphakic retinal detachment:six-month follow-up results of a single operationdreport no.
1. Ophthalmology 2005;112:1421–9.
6. Sharma YR, Karunanithi S, Azad RV, et al. Functional and anatomic outcome of scleral buckling versus primary vitrectomy in pseudophakic retinal etachment. Acta Ophthalmol Scand 2005;83:293–7.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.