| Resumen Introducción: El síndrome de Sheehan se debe a la necrosis de la glándula hipófisis como consecuencia de una hemorragia obstétrica que conlleva a la aparición de hipopituitarismo en el posparto. Esta patología suele afectar diversidad de ejes hormonales, por lo cual sus manifestaciones clínicas son diversas. Presentamos estos casos con el objetivo de revisar una de las complicaciones durante el tratamiento de reposición hormonal. Casos clínicos: presentamos una serie de 3 casos de síndrome de Sheehan con diagnóstico tardío, con una media de 20.6 años desde la hemorragia obstétrica al diagnóstico. La media de edad en la que se presentó la hemorragia obstétrica fue de 31 años y el 100% de las pacientes presentó hipotiroidismo, hipogonadismo, hipocortisolismo, amenorrea, anemia e hipotensión ortostática. La psicosis se presentó dentro de 2-3 días después del inicio del costicosteroide y hubo mejoría al retiro y reinicio gradual del mismo. Discusión: La incidencia de síndromes psiquiátricos inducidos por esteroides varía de 5.7 a 50%, los pacientes con dosis mayores a 40 mg/día de prednisona o equivalente tienen mayor riesgo. Aún no están claras las alteraciones responsables pero se relacionan con el desbalance de neuroesteroides endógenos. Hong y colaboradores proponen comenzar con una dosis baja de corticoesteroide de corta duración, después de interrumpir los que causaron el cuadro psicótico. Palabras clave: corticosteroide, hemorragia, hipotiroidismo, psicosis, Sheehan. El síndrome de Sheehan, descrito por primera vez en 1937 por HL Sheehan, es el nombre que se le dio a la necrosis de la glándula hipófisis como consecuencia de una hemorragia obstétrica, acompañada de un colapso circulatorio intenso que conlleva a la aparición de hipopituitarismo en el posparto; esta patología suele afectar distintos ejes hormonales, por lo cual sus manifestaciones clínicas son diversas y deben tratarse de acuerdo a la deficiencia hormonal que se presente. El objetivo de la presentación de esta serie de casos es revisar una de las complicaciones durante el tratamiento de reposición hormonal.1,2 |
Casos clínicos
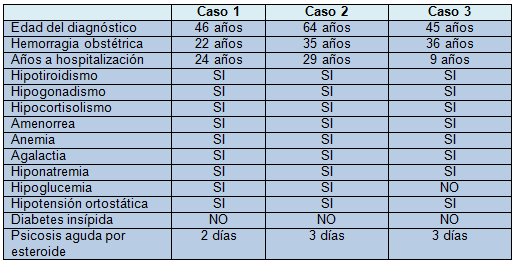
Caso 1: femenina de 46 años de edad ingresó por empeoramiento del estado general con astenia, adinamia, vómito, hiporexia e hipotermia. Antecedentes de hemorragia obstétrica severa post-cesárea 24 años antes, posteriormente desarrolló amenorrea e hipotiroidismo. A la exploración física se encontraba consciente, orientada en lugar y persona, pero no en tiempo, somnolienta, bradilálica y bradipsíquica. Presentó palidez de tegumentos y mucosas, edema facial duro, giordano positivo derecho. TA acostada 110/70 mmhg, sentada 90/60 mmhg. FC 110 lpm, FR 20 rpm, temperatura 37.4 ºC.
Los estudios de laboratorio mostraron: Hb 5.6 mg/dl, Hto 21%, leucocitos 18,000 por mm3, neutrófilos 88%, glucosa 45 mg/dl, creatinina 1.09 mg/dl, urea 35 mg/dl, colesterol total 120 mg/dl, en examen general de orina: albúmina 30 mg/dl, 25 leucocitos por campo y nitritos+, sodio 120 mEq/L, potasio 4.5 mEq/L, T4 total 4.4 mcg/dL(6.09- 12.23 mcg/dL), TSH 0.12 mlU/L(0.34-5.6 mlU/L). Se inició terapia de sustitución hormonal con levotiroxina 100 mcg/día e hidrocortisona 300 mg/d y antibiótico. Al segundo día de su ingreso desarrolló psicosis caracterizada por alucinaciones visuales y auditivas secundarias a la sustitución con esteroide. Fue dada de alta 5 días después con buen estado general y psicosis remitida, en tratamiento sustitutivo con prednisona a dosis bajas y levotiroxina.
Caso 2: femenina de 64 años de edad que ingresó a urgencias por deterioro del estado general, desorientación e hipoglucemia. Último parto a los 35 años de edad donde presentó sangrado intenso posparto y posteriormente amenorrea. Lleva 10 años presentando múltiples episodios de diarrea, vómito, alteración del estado de conciencia, múltiples episodios de hipoglucemia, astenia, adinamia, intolerancia al frío y piel seca.
A la exploración física: hipotensión ortostática, bradipsiquia, bradilalia e hipotermia. Los estudios de laboratorio indicaron: glucemias hasta de 20 mg/dl, sodio 123 mEq/L, potasio 5.2 mEq/L, cortisol 1 mcg/dl(6-23 mcg/dl), urea 23 mg/dl, creatinina 1.06 mg/dl, T4 libre 0.22 ng/dl(0.58-1.64 ng/dl) y TSH 0.21 μIU/ml(0.34-5.60 μIU/ml).
Durante su estancia intrahospitalaria se inició hidrocortisona 300 mg/día y levotiroxina 100 mcg/día mejorando su estado general pero con desarrollo de agitación psicomotriz al tercer día así como alteraciones visuales (cuadro psicótico). Se dio de alta con mejoría clínica después de 7 días de estancia hospitalaria con mejora de su estado de salud. Tratamiento: prednisona a dosis bajas, levotiroxina y ranitidina.
Caso 3: femenina de 45 años edad ingresó por mal estado general, hiporexia y vómitos de 8 días de evolución. Antecedente de parto gemelar con muerte de uno de los productos y sangrado transvaginal abundante sin menstruación desde los 36 años de edad. Lleva 9 años con mal estado general, astenia y adinamia, desde un mes atrás se agregó fiebre, cefalea y tos con expectoración blanquecina y 8 días antes manifestó vómitos posprandiales, mioartralgias, intolerancia al frío, estreñimiento y somnolencia.
A la exploración física: deshidratación, palidez de tegumentos, edema de miembros inferiores, resequedad de la piel, TA 120/90 mmHg, FC 60 lpm y FR 20 rpm.
Los estudios de laboratorio demostraron sodio 127 mEq/l, potasio 4.7 mEq/l, tífico H 1:320, glucosa 79 mg/dl, eritrocitos de 3,590,000 por mm3, Hb 10.5 g/dl, Hto 39.1%, leucocitos 10,400 por mm3, estudios para tuberculosis negativos, TSH 0.35 μUI/ml(0.35-5.5 μUI/ml), T3 libre 2.19 pg/ml(2.3-4.2 pg/ml), T4 libre 0.17 ng/ml(0.58-1.64 ng/dl), prolactina 1.82 ng/ml(2.74-19.64 ng/ml), cortisol 0.8 μg/dl(6-23 μg/dl), estradiol 3.4 pg/ml(20-88 pg/ml), FSH 0.03 mUI/ml(16.74-113.59 mUI/ ml), LH 0.07 mUI/ml(10.87-58.64 mUI/ml). La paciente evolucionó con mejoría, por lo cual se dio de alta después de 4 días de hospitalización con prednisona, levotiroxina y ciprofloxacino (se inició hidrocortisona 100 mg c/8 h al 2º día de internamiento). Posteriormente, la paciente reingresó 24 horas después del alta por estado de alucinaciones visuales, agitación psicomotriz y se internó un día más; posteriormente, se dio de alta con mejoría.
En la Tabla 1 se resumen las características clínicas y de laboratorio de los casos.
Tabla 1. Características clínicas y de laboratorio de las pacientes con Síndrome de Sheehan
Discusión
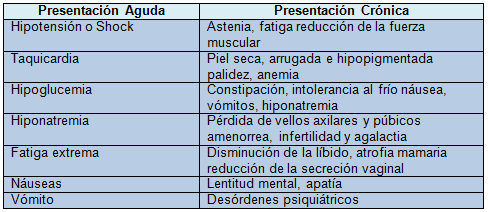
La fisiopatología básica del Síndrome de Sheehan (hipopituitarismo) es el infarto secundario a la ausencia de flujo sanguíneo en la adenohipófisis, debido a que durante el embarazo la glándula experimenta hiperplasia por la estimulación de los estrógenos placentarios sobre las células lactótrofas pituitarias, este aumento de volumen no acompañado de aumento de irrigación puede comprimir a la arteria hipofisiaria superior, aunado a esto, el sangrado posparto y estado de choque hemorrágico hacen más propensa a la glándula a isquemia y necrosis. En algunos casos de síndrome de Sheehan, aunque de forma infrecuente, puede aparecer una diabetes insípida por afección del tallo hipofisiario. Existen dos formas clínicas de esta patología, parcial, cuando presenta una afección mayor al 75%, y total cuando es mayor al 90% del volumen de la adenohipófisis, en ambos casos se presentan manifestaciones clínicas de forma lenta, excepto en casos de necrosis masiva, pero incluso en estos casos la enfermedad tarda semanas o meses en manifestarse. Las manifestaciones clínicas se agrupan en agudas y crónicas según Molitch (Tabla 2).3-8
Tabla 2. Manifestaciones clínicas del síndrome de Sheehan
Para llegar al diagnóstico del síndrome de Sheehan es necesaria la historia clínica de la paciente, exploración física, estudios de laboratorio y tomografía axial computada o resonancia magnética. Los estudios de laboratorio pueden revelar el diagnóstico con niveles bajos de tiroxina, estradiol, cortisol, TSH, FSH, LH, ACTH, PRL y GH. El diagnóstico diferencial más fuerte se hace con hipofisitis linfocitaria autoinmune asociada al embarazo, en la cual puede haber también necrosis de la glándula e hipopituitarismo con patogénesis totalmente diferente. Uno de los signos más comunes es la hiponatremia, que puede ocurrir hasta en el 59% de las pacientes pero que raramente se presenta en el posparto temprano; en esta serie de casos se presentó en el 75% en el posparto tardío. La frecuencia del síndrome de Sheehan ha disminuido en todo el mundo principalmente en países desarrollados, debido a la mejora de los cuidados obstétricos, siendo actualmente considerada una consecuencia poco común de los cuadros de hemorragia obstétrica.9-14
La asociación de trastornos psiquiátricos con desórdenes endocrinológicos son bien reconocidos y son extensamente descritos en la literatura, particularmente en desórdenes tiroideos como en todos los casos aquí presentados, sin embargo, no se considera que sea esta la causa debido a que los síntomas de hipotiroidismo habían estado presentes de considerable tiempo atrás sin signos de psicosis, hasta que se dio tratamiento con hidrocortisona. Aunque son menos reportados, también hay casos de psicosis en otras enfermedades endocrinológicas como síndrome de Cushing, enfermedad de Addison e hipopituitarismo. La incidencia de síndromes psiquiátricos inducidos por esteroides varia de 5.7 a 50%, los pacientes con dosis diarias de más de 40 mg de prednisona o su equivalente tienen mayor riesgo de psicosis por esteroides, especialmente los pacientes con insuficiencia adrenal como en la totalidad de casos presentados.15-17
Aún no están del todo claras las alteraciones que llevan al desarrollo de psicosis pero se sabe que los esteroides endógenos producidos por el encéfalo (neuroesteoides) regulan la excitabilidad neuronal, así como que la administración exógena de éstos se asocia a disminución en plasma de corticotropina, cortisol y noradrenalina con enlentecimiento de la actividad eléctrica cerebral (ondas theta). En otros estudios se ha observado que los corticosteroides producen un efecto tóxico en el hipocampo y una interacción en la transmisión estriatal de dopamina. Se ha descrito que los corticosteroides inducen un proceso de apoptosis y gliosis en las neuronas de los núcleos de la base, hipocampo e hipotálamo (sistema límbico) lo cual sería responsable de alteraciones del afecto, pensamiento y comportamiento.18
El tratamiento consiste en aportar aquellas hormonas periféricas cuya secreción es defectuosa. Se debe comenzar siempre con los glucocorticoides, principalmente con hidrocortisona, debido a que el tratamiento con tiroxina puede exacerbar una deficiencia de glucocorticoides y teóricamente inducir una crisis adrenal. En los tres casos las pacientes ciertamente estaban con dosis de riesgo para el desarrollo de psicosis por esteroides, en especial en pacientes con hipocortisolismo como es el caso, ya que estas pacientes recibieron una dosis equivalente a 75 mg/día de prednisona IV (dosis de riesgo: ≥40 mg/día de prednisona). Por lo cual Hong y colaboradores proponen comenzar con una dosis muy baja de corticoesteroides de corta duración como la hidrocortisona, después de interrumpir los corticoesteroides que causaron el cuadro psicótico.19,20