Introducción
A pesar de las dramáticas mejoras en la mortalidad después de la cirugía pancreática, la morbilidad sigue siendo sustancial. Consecuentemente, la ventana terapéutica sigue siendo muy pequeña para muchos procedimientos pancreáticos. La cirugía mínimamente invasiva ha reducido la morbilidad de muchos procedimientos quirúrgicos y parece tener un potencial similar para la cirugía pancreática [1-6]. No obstante, a pesar de casi 20 años desde su primera descripción, la cirugía pancreática laparoscópica ha fallado en alcanzar el punto de inflexión tecnológico y permanece factible sólo en las manos de unos pocos que la adoptaron tempranamente [7,8]. Es muy probable que las limitaciones inherentes a la tecnología laparoscópica hayan dificultado su amplia adopción [9].
La robótica ha emergido tanto como una alternativa así como un complemento de la cirugía laparoscópica. Para varias operaciones, incluyendo prostatectomia y procedimientos ginecológicos, existen datos modestos que sugieren mejoras significativas en los resultados, con la robótica sobre la laparoscopía [10,11]. Sin embargo, otros han fallado en ver ventajas significativas con la más costosa plataforma robótica, especialmente para los procedimientos ablativos relativamente sencillos [12,13]. Dadas las limitaciones de la tecnología laparoscópica actual y la necesidad de un meticuloso control vascular y la compleja reconstrucción en la cirugía pancreática, los autores de este trabajo hipotetizaron que una plataforma robótica asistida por computadora podría estar particularmente bien adaptada para esos procedimientos. Los autores han reportado previamente su experiencia previa en resecciones pancreáticas complejas [14-18]. Ahora reportan su experiencia con 250 resecciones pancreáticas robóticamente asistidas. Evalúan la seguridad, factibilidad, versatilidad y confiabilidad de esa plataforma, en manos de cirujanos pancreáticos con alto volumen de casos. Concluyen en que esa plataforma no plantea riesgos imprevistos inherentes a la nueva tecnología, que los resultados tempranos son equivalentes a los de las plataformas abierta y laparoscópica y que pueden esperarse mejoras considerables en varias mediciones de desempeño, con más experiencia. Mediante la definición de esas mediciones de resultados, este reporte establece un marco para estudios más profundos sobre la efectividad comparativa de las plataformas abierta, laparoscópica y robótica, actualmente disponibles, para la cirugía pancreática.
Métodos
Se realizó una revisión retrospectiva de una base de datos mantenida prospectivamente sobre todos los procedimientos pancreáticos robóticos en la Universidad de Pittsburg. Los procedimientos del estudio fueron aprobados por el University of Pittsburg Institutional Review Board (aprobación #10090200). Se revisaron todos los eventos perioperatorios que ocurrieron dentro de los 90 días de la cirugía. Los detalles del remanente pancreático y de las anastomosis pancreáticas fueron registrados y clasificados, según el criterio del International Study Group of Pancreatic Surgery. Todas las fístulas pancreáticas, independientemente de su significación clínica, fueron identificadas y clasificadas según los criterios del International Study Group on Pancreatic Fistula [19]. Todas las complicaciones postoperatorias fueron graduadas de acuerdo con la clasificación de Clavien-Dindo [20].
El análisis estadístico fue realizado usando el programa STATA-10 (Stata Corp, College Station, TX). Las características distribucionales para cada una de las variables de resultado fueron verificadas por normalidad. Los datos son representados como medias ± desvío estándar o medianas y rango intercuartilar, según lo apropiado. Los valores de P menores de 0,05 fueron considerados significativos. La prueba t de Student fue usada para comparar variables normalmente distribuidas entre los grupos y la prueba rank-sun de Wilcoxon fue usada para las variables no normalmente distribuidas. La prueba de 2 o la exacta de Fisher fueron usadas para comparar las variables categóricas entre grupos, según lo apropiado. Para comprobar las mejoras con el paso del tiempo, se usó la correlación rank de Spearman, obteniendo el coeficiente de correlación (p) y los valores P relacionados.
Resultados
Todos los procedimientos fueron realizados de manera mínimamente invasiva pura. Todas las operaciones fueron iniciadas laparoscópicamente, con mínima disección laparoscópica para permitir la exposición del retroperitoneo y la colocación de los separadores laparoscópicos antes de acoplar el robot. Por ejemplo, en una duodenopancreatectomía (DP) robótica, la laparoscopía se limita a los siguientes pasos: entrada en la retrocavidad, movilización del colon derecho, maniobra de Kocher, sección del antro o duodeno y sección del yeyuno proximal. El resto de la resección y toda la reconstrucción se efectúa con la plataforma robótica. Para la pancreatectomía distal (PD) y central (PC), por ejemplo, el robot es acoplado inmediatamente después de la exploración laparoscópica y la entrada a la retrocavidad. Consecuentemente, el término “conversión” se usa para describir una conversión a laparoscopía después que el robot fue acoplado.
Tipos de procedimientos
Se identificaron 250 resecciones pancreáticas robóticas consecutivas, realizadas entre enero de 2008 y diciembre de 2012. Las mismas incluyeron: 132 DP, 83 PD, 13 PC, 10 enucleaciones, 5 pancreatectomías totales (PT), 4 procedimientos de Appleby y 3 procedimientos de Frey.
Datos demográficos
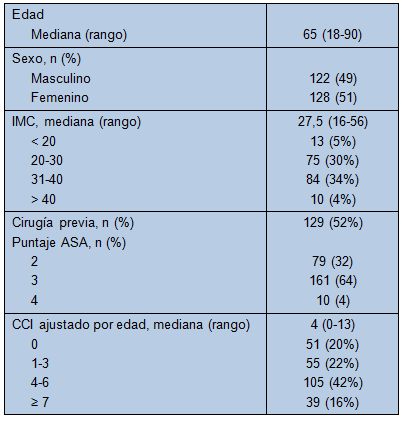
Los datos demográficos de la cohorte se reportan en la Tabla 1. La mediana de la edad fue 65 años (18-90 años). El 49% fueron hombres y la mediana del índice de masa corporal (IMC) fue de 27,1, con un 38% teniendo un IMC en el rango de obesidad y superobesidad. El 52% de los sujetos había sido sometido a cirugía previa. La mediana del puntaje del Charleston Comorbidity Index (CCI) fue de 4. La mayoría de las resecciones fue efectuada por enfermedad maligna (71%): adenocarcinoma ductal pancreático, 31%; tumor neuroendócrino pancreático, 23%; y cáncer duodenal/vía biliar/ampolla, 17%. El 21% de las resecciones fue por lesiones premalignas, incluyendo neoplasia mucinosa papilar intraductal y neoplasia mucinosa quística. El 8% fue por lesiones benignas del páncreas. En el grupo de DP, 106 casos (80,3%) fueron realizados por patología maligna (adenocarcinoma ductal pancreático = 54, cánceres periampulares = 32, tumor neuroendócrino pancreático = 12, carcinoma metastásico de células renales = 1), 20 por lesiones premalignas y 6 por enfermedad benigna. En la cohorte de PD, 60 casos (72,3%) fueron realizados por enfermedad maligna (adenocarcinoma ductal pancreático = 22, tumor neuroendócrino pancreático = 34 y lesiones metastásicas = 4), 17 por lesiones premalignas y 6 por patología benigna.
• TABLA 1: Datos demográficos de los pacientes sometidos a resección pancreática robóticamente asistida
Mediciones de la seguridad
Globalmente, la mortalidad a 30 días y a 90 días fue de 0,8% y 2%, respectivamente (Tabla 2). La mortalidad se observó sólo en la cohorte de pacientes sometidos a DP, con 2 muertes (1,5%) dentro de los 30 días y 5 (3,8%) dentro de los 90 días. La mortalidad de distribuyó uniformemente a lo largo de la experiencia y no se agrupó en los primeros casos. Las causas de mortalidad dentro de los 30 días fueron: (1) Caso 56: sepsis de rápido comienzo y falla orgánica multisistémica en un hombre de 55 años de edad, con IMC de 48; (2) Caso 85: infarto de miocardio postoperatorio que llevó a un paro cardíaco en una mujer de 80 años de edad, cuyo procedimiento fue convertido tempranamente a abierto. Las causas de la mortalidad dentro de los 90 días fueron: (1) Caso 7: sepsis, falla orgánica multisistémica y filtración pancreática en el escenario de una obstrucción del intestino delgado; (2) Caso 87: insuficiencia respiratoria en el escenario de una filtración del tubo-G que requirió reoperación en un hombre de 82 años de edad; y (3) Caso 113: insuficiencia respiratoria, retiro de atención de enfermería en un paciente en postoperatorio de una reparación exitosa de un pseudoaneurisma de la arteria gastroduodenal (AGD).
• TABLA 2: Morbilidad y mortalidad después de resección pancreática robóticamente asistida (Ver tabla)
Las complicaciones postoperatorias, clasificadas por el esquema de Clavien-Dindo, se presentan en la Tabla 2. La incidencia de complicaciones clínicamente significativas (grados 3 y 4) fue de 21% para la DP, 13% para la PD, 23% para la PC, 30% para la enucleación, 20% para la PT, 100% para Appleby y 33% para el procedimiento de Frey. La Tabla 3 muestra las complicaciones más comunes para toda la cohorte de 250 pacientes. Examinando la cohorte de DP, hubo un tendencia estadísticamente significativa hacia un descenso de las complicaciones mayores (grados 3-5) en los últimos 40 casos: 27 de 88 (30%) versus 6 de 44 (16%); P < 0,05.
• TABLA 3: Complicaciones grado 3-5 de la clasificación de Clavien-Dindo después de resecciones pancreáticas robóticamente asistidas

La mediana de la pérdida estimada de sangre fue de 50 a 300 mL para todos los procedimientos, con la excepción de la PT (1.000 mL). El 11% de los pacientes requirió transfusión intraoperatoria.
Hubo 2 eventos hemorrágicos grados 3 a 4 de la clasificación de Clavien-Dindo: DP #61: sangrado por la línea de engrampado pancreático, que requirió regreso a la sala de operaciones (Clavien 3, resuelto) y DP #102: sangrado del tracto gastrointestinal alto secundario a esofagitis/coagulopatía (Clavien 4, resuelto). Hubo 8 pseudoaneurismas, todos ellos en la cohorte de DP (6%). Tres de ellos se manifestaron como hemorragia postpancreatectomía: DP #1: sangrado del muñón de la AGD que requirió retorno al quirófano (Clavien 4, resuelto); DP #75: pseudoaneurisma de la AGD (Clavien 4, resuelto); y DP #77: sangrado de la arteria hepática tratado con stent (Clavien 4, resuelto). Hubo además 5 eventos listados como pseudoaneurismas en los que los pacientes no experimentaron sangrado significativo, pero el uso agresivo de arteriografías reveló un posible pseudoaneurisma.
La fístula pancreática ocurrió en 76 sujetos (30%) (Tabla 4). Cerca de la mitad de ellos (47%) fueron de grado A. Treinta fístulas (40%) fueron de grado B y requirieron un drenaje prolongado. La incidencia global de fístulas de grado C que requirió una intervención mayor fue del 13% (n = 10). Todas las fístulas de grado C (3,7%) ocurrieron en la cohortes de DP y PD, excepto 1 en la cohorte de PC. La tasa de fístulas clínicamente significativas (grados B y C) después de la DP fue de 7,4%.
• TABLA 4: Incidencia de fístulas pancreáticas después de resección pancreática robóticamente asistida (Ver tabla)
Mediciones de la factibilidad
Los tiempos operatorios, tasas de conversión y reoperaciones se listan, para cada uno de los procedimientos, en la Tabla 5. Los tiempos operatorios más largos se observaron en aquellos procedimientos que requirieron reconstrucción: las DP tomaron una media de tiempo de 527 ± 103 minutos y las PD de 504 ± 113 minutos. Los procedimientos ablativos fueron marcadamente más cortos, con las PD exhibiendo el más corto, de 204 ± 67 minutos. Se notó una mejora significativa de los tiempos operatorios para los dos procedimientos más comunes, DP y PD, sobre el curso de la experiencia.
• TABLA 5: Resultados operatorios después de resecciones pancreáticas robóticamente asistidas (Ver tabla)
La conversión a procedimientos abiertos se requirió en 16 casos (6%): DP (11), PD (2), PC (2) y PT (1) (Tabla 4). Catorce conversiones se debieron a falla en progresar, mientras que 2 fueron por sangrado. La mayoría de las conversiones fue en los primeros 30 casos de la experiencia. La tasa de conversión para el procedimiento más complejo, la DP, mejoró al 3,8% en los últimos 116 casos.
Se requirió reoperación en 4 DP (pseudoaneurisma de la AGD, filtración en la línea de engrampado gástrico, filtración en el sitio del tubo gástrico y obstrucción del intestino delgado). Un paciente con PD tuvo un sangrado postoperatorio de la línea de engrampado pancreático que requirió reoperación y 1 paciente necesitó traqueostomía por dependencia prolongada del ventilador, después de una PC.
En la cohorte de DP, el 80,3% de los casos fue realizado por enfermedad maligna; se observó una tasa de resección R0 del 87,7% (93 de 106), con una mediana para la obtención de ganglios linfáticos de 19 (rango: 4-61). En la cohorte de PD, el 72% de los casos fue realizado por patología maligna, 97% de los cuales tuvo márgenes negativos de resección (58 de 60), con una media del conteo ganglionar de 14.
Versatilidad y confiabilidad
Los autores examinaron la utilización de las 3 técnicas quirúrgicas disponibles (abierta, laparoscópica y robótica) en su instiutución, durante el período en estudio. Observaron una tendencia consistente hacia un aumento en la utilización de la plataforma robótica, por lo que los procedimientos robóticos sobrepasaron a los laparoscópicos en el año 2009. En 2012, la plataforma robótica fue usada para más del 50% de todas las resecciones pancreáticas en la institución en donde se desempeñan los autores de este trabajo.
Discusión
La adopción de una tecnología quirúrgica nueva es un fenómeno complejo y pobremente caracterizado [8]. Los ensayos randomizados son raramente posibles, debido a la inhabilidad de cegar a los observadores y pacientes en relación con el tipo de procedimiento y a la falta del equilibrio necesario para el consentimiento informado. Como resultado, la mayoría de las nuevas tecnologías son adoptadas sobre la base de los resultados de experiencias retrospectivas grandes de una única o de varias instituciones. Como un grupo de cirujanos pancreáticos experimentados, los autores de este trabajo comenzaron un esfuerzo prospectivo dedicado, para evaluar la seguridad, factibilidad, confiabilidad y versatilidad de la plataforma robótica asistida por computadora en el año 2008. Ese esfuerzo fue realizado en gran parte, por los resultados tempranos sugiriendo que la cirugía mínimamente invasiva podía reducir la sustancial morbilidad asociada con las resecciones pancreáticas y por la percepción de los autores, de que los inconvenientes de la tecnología laparoscópica impedirían la amplia adopción de esa plataforma cuando se la aplicara a la cirugía pancreática.
Uno de los avances más significativos en la cirugía pancreática en los últimos 30 años ha sido la dramática mejora en la mortalidad [21]. La mortalidad global a los 30 días en esta serie fue de 0,8% para todas las 250 resecciones. La mortalidad se observó solamente en la cohorte de sujetos sometidos a DP (mortalidad a 30 días: 1,5%). Esa incidencia se ubica bien dentro de los límites de confianza de las series actualmente publicadas de DP abiertas y laparoscópicas. Reportes más recientes sugieren que la mortalidad dentro de los 90 días brinda un reflejo más preciso de la realidad. Los pocos reportes que han documentado la mortalidad dentro de los 90 días, la ubican entre el 3% y el 5% [22,23]. La presente serie se compara favorablemente, con un mortalidad a 90 días del 3,8%. Esta experiencia sugiere que la tecnología mínimamente invasiva asistida por computadora, cuando es aplicada por un equipo competente de cirujanos pancreáticos, no demuestra riesgos imprevistos que pongan a los sujetos en riesgo de muerte.
A pesar de las mejoras en la mortalidad de la cirugía pancreática, las tasas de morbilidad permaneces considerables, aún en los centros con el volumen más alto de casos. Los autores examinaron la morbilidad asociada con las resecciones pancreáticas robóticamente asistidas con el sistema de puntaje riguroso de Clavien-Dindo [20,24,25]. La frecuencia y características de las complicaciones observadas con la plataforma robótica, no difirió dramáticamente de las series más grandes de resecciones pancreáticas abiertas y laparoscópicas [3,24,25]. Los autores no identificaron una complicación nueva o previamente no reconocida, como resultado directo del uso de la plataforma robótica. Sus preocupaciones iniciales sobre la ausencia de retroalimentación táctil fueron soslayadas por la visualización aumentada y la magnificación proporcionada por la cámara robótica. Importantemente, la tasa de complicaciones clínicamente significativas de grado 3 y 4 (10% y 11%, respectivamente) en la cohorte sometida a DP, fue comparable con la reportada en 633 DP abiertas, por varios centros con alto volumen de casos [25]. Alentadoramente, no se observó durante el curso de la experiencia, una declinación estadísticamente significativa en esas complicaciones. Futuros estudios se enfocarán sobre esa experiencia más madura, con comparaciones de propensión clasificada de las tecnologías robóticas, laparoscópicas y abiertas, para determinar si el abordaje mínimamente invasivo puede disminuir la morbilidad de esos procedimientos.
La principal morbilidad en casi todas las resecciones pancreáticas, es el desarrollo de una fistula pancreática. Las tasas de fístula pancreática son más altas en la DP, con un reciente estudio randomizado que sugiere que la incidencia de acerca al 40%, cuando se evalúa prospectivamente con las guías del International Study Group on Pancreatic Fistula [26]. Ciertamente, en la presente serie, el 43% de DP tuvo una fístula pancreática; sin embargo, la mayoría de ellas (61%) fueron fístulas de grado A, clínicamente no significativas. Como se ha reportado [26], no parece haber diferencia en las tasas de fístulas pancreáticas entre las suturas manuales y mecánicas en esta cohorte de DP robóticas (datos no mostrados). La tasa de fístulas después de una DP abierta, cuando se evalúa con el criterio del International Study Group on Pancreatic Fistula, ha sido reportada entre el 10% y el 20% [27-31]. Las tasas de fístulas grado C, clínicamente significativas, han sido reportadas entre el 1% y el 5%. La incidencia de los autores de este trabajo con fístulas de grado C, está dentro de los intervalos de confianza de esos estudios [27]. Esos datos sugieren que el uso de cirugía robótica asistida por computadora, no se asocia con un aumento no anticipado en la tasa de fístulas pancreáticas. Los autores observaron una tendencia, con la experiencia, hacia el mejoramiento en las tasas de fístulas clínicamente significativas en la cohorte de DP; sin embargo, dada la baja incidencia de fístulas, se requerirá un adicional de 200 casos para que esa mejora alcance significación estadística.
Luego, los autores examinaron varias mediciones de factibilidad, incluyendo el tiempo operatorio y la tasa de conversión. A pesar de los largos tiempos operatorios al comienzo de la experiencia, observaron una mejora significativa en el curso de los 4 años. En la actualidad, la mediana del tiempo para completar una DP, en los últimos 50 casos, es de 360 minutos (desglose aproximado: movilización laparoscópica = 60-90 minutos; acople del robot = 5 minutos; resección robótica = 120 minutos; reconstrucción robótica = 120 minutos). Eso se compara muy favorablemente con las series publicadas de DP laparoscópica [2]. Más aún, esos tiempos se aproximan a los reportados para la DP abierta por varios centros con alto volumen de casos durante la última década [22,23]. Similarmente, para las PD, el tiempo operatorio medio ha mejorado significativamente, con tiempos actuales de quirófano equivalentes a las series laparoscópicas y abiertas [2]. Es probable que los autores de este trabajo hayan alcanzado el pico de la eficiencia en relación con el tiempo operatorio. No obstante, se espera la llegada de nuevos refinamientos en la plataforma robótica, incluyendo dispositivos de energía y engrampado, elevando la posibilidad de una mejora adicional en los tiempos quirúrgicos. Otra medición de factibilidad, la tasa de conversión, fue muy baja para toda la serie (6%). La mayoría de las conversiones fue en la cohorte de DP (11%) y ocurrió más frecuentemente en los primeros 20 pacientes. La tasa de conversión en los últimos 112 casos de DP es de 4,5%. Esa tasa de conversión es equivalente o más baja que la tasa de conversión para las primeras series de DP laparoscópica [1,3,9,24]. Además, los autores han reportado previamente, que una de las ventajas de la plataforma robótica para la DP, es la baja tasa de conversión cuando se compara con los procedimientos laparoscópicos [17]. La serie presente actualizada de DP, continúa apoyando esa observación, con una tasa global de conversión del 2%, que es sustancialmente más baja que la mayor serie de DP laparoscópica [2]. Eso enfatiza una de las ventajas de la plataforma robótica; la mejora en la visualización y destreza permite que los casos más complejos sean completados con un abordaje mínimamente invasivo. Los estudios futuros comparando los abordajes robótico y laparoscópico deberían ser diseñados para explorar esas diferencias.
A medida que la experiencia de los autores ha madurado con esta tecnología, han observado varios puntos interesantes en relación con su utilización. Primero, son capaces de aplicar exitosamente la tecnología a casi todo tipo de resección pancreática que pueda realizarse, incluyendo la resección técnicamente desafiante de Appleby, DP y PT. Segundo, cuando examinaron su utilización, observaron que la plataforma robótica reemplazó a la laparoscopía como la técnica mínimamente invasiva preferida.
Los autores no se han esforzado, en esta experiencia inicial, para responder muchas cuestiones críticas en relación con la efectividad comparativa de la cirugía robótica asistida por computadora versus los abordajes laparoscópicos y abiertos. Reconocen ciertamente la importancia de esos estudios, dada las presiones económicas actuales sobre el mercado de la salud. Su decisión de no realizar esos estudios correlativos, es apoyada por sus hallazgos demostrando un refinamiento sustancial en múltiples mediciones importantes durante el curso de la experiencia, incluyendo la tasa de conversión, los tiempos de quirófano y las complicaciones. La comparación significativa de 2 diferentes abordajes quirúrgicos determina que cada abordaje esté en o cerca de su fase de meseta. El presente trabajo comienza a establecer el punto de referencia para la cirugía pancreática robótica asistida por computadora y establece el marco para estudios importantes de efectividad comparativa.
Conclusiones
En conclusión, los autores reportan aquí su experiencia durante los últimos 4 años con 250 resecciones pancreáticas robóticas. Concluyen que esa tecnología demuestra un perfil similar de seguridad y factibilidad, que las plataformas abierta y laparoscópica. Además, la tecnología es robusta, permitiendo completar una amplia diversidad de casos. Se requiere ahora una investigación adicional, para evaluar la efectividad comparativa de las plataformas mínimamente invasivas y la cirugía abierta.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi