Generalmente se presenta en las extremidades inferiores, pero se han descripto casos con presentaciones inusuales, incluyendo los que involucran sitios periostomales o regiones genitales. El PG periostomal es probablemente una variante distinta ya que indica patergia y una enfermedad intestinal, mientras que el origen del PG genital y su relación con otras presentaciones no están definidas.
En el 50-70% de los pacientes, el PG se asocia con enfermedad sistémica, particularmente enfermedad inflamatoria intestinal (IBD), enfermedad reumatológica, y malignidades hematológicas. Se ha reportado el compromiso extracutáneos de PG en la forma de infiltrados neutrofílicos estériles en varios órganos como pulmones, nódulos linfáticos, articulaciones, sistema nervioso central, ojos, corazón y tracto digestivo.
Se describe el caso de un PG limitado a la vulva y área perianal, con compromiso renal asociado.
Reporte del caso
Se interna una mujer de 37 años, sana con antecedentes de lesiones dolorosas en vulva y area perianal. La paciente refería que las lesiones aparecían en su mayoría en el periodo perimenstrual y recurrían en cada ciclo.
Resolvían espontáneamente luego de 4-5 días, hasta los 3 meses previos en que las úlceras se hicieron persistentes. La paciente negaba síntomas sistémicos, no presentaba úlceras orales, artritis ni problemas intestinales. Negaba antecedentes de traumatismo. Al exámen físico, la paciente presentaba 3 lesiones nodulares dolorosas en la vulva y alrededor de la misma, que variaba de 0.8 a 1.5 cm de diámetro, con ulceraciones superficiales con bordes elevados (figura 1 A), y una placa ulcerada perianal de 3 x 2 cm. Los tests serológicos eran negativos para sífilis, HIV, hepatitis B y C.
Un cultivo realizado de un área ulcerada fue negativo para bacterias, hongos, la reacción en cadena polimerasa realizada para detectar herpes simple 1 y 2 fue negativa.
El test intradérmico de proteína purificada fue negativa. Se realizó una biopsia incisional del área perianal que se envió a histopatología, inmunofluorescencia y para cultivos. La histología reveló una ulceración epitelial con un denso infiltrado de células inflamatorias difuso subepitelial, principalmente compuesto por neutrófilos con varios linfocitos e histiocitos. El infiltrado alcanzó el tejido subcutáneo y se observaron vasos dilatados rodeados de células inflamatorias con escaso polvo nuclear sin necrosis fibrinoide de la pared vascular ni trombosis de los vasos (figuras 1B-C). La inmunofluorescencia directa no detectó depósitos de inmunoglobulinas, complemento ni fibrina, y los cultivos de tejidos fueron negativos para bacterias, micobacterias y hongos. Los cambios eran compatibles con una úlcera no específica; sin embargo ayudaron en descartar enfermedad de Crohn o enfermedad herpética, y favorecieron el diagnóstico de PG. La ecografía y la resonancia magnética de abdomen y pelvis se realizaron para descartar IBD, y fueron normales. El test HLA-B51 y los exámenes oftalmológicos fueron negativos, excluyendo enfermedad de Behcet. Las investigaciones bioquímicas revelaron un leve deterioro de la creatinina sérica de 1.4 mg/dL, asociada a microalbuminuria severa de origen glomerular ( con una prevalencia de eritrocitos dismórficos); eritrosedimentación moderadamente incrementada (53 mm/h; normal: menor de 20 mm/h), hemograma, enzimas hepáticas, inmunoglobulinas, C3 y C4, crioglobulinas, tiempo parcial de tromboplastina, anticoagulante lúpico, anticuerpos antinucleares, anticuerpos anticitoplasmáticos antineutrofílicos C y P, anticardiolipina, anti glicoproteina 2 eran normales o negativos. Aunque la paciente presentaba hipoalbuminemia, la proteinuria no excedía 1g/24 h.
La radiografía de tórax era normal y la ecografía de riñones y tracto urinario reveló una estructura renal preservada, no pudo realizarse biopsia renal ya que el estado de la paciente no permitió un procedimiento invasor. Basándose en que los cambios renales eran secundarios al compromiso orgánico por el PG, se iniciaron esteroides sistémicos prednisona 50 mg día (1.25 mg/kg/día) con una rápida mejoría de las lesiones mucocutáneas y de la disfunción renal.
Concomitantemente con la mejoría clínica, la paciente presentó una disminución de la necesidad de analgésicos y los esteroides se bajaron y suspendieron a los 6 meses, con resolución completa de las lesiones de piel y mucosas (figura 1D) y mejoría renal (normalización de la creatinina y del sedimento urinario con resolución completa de la proteinuria).
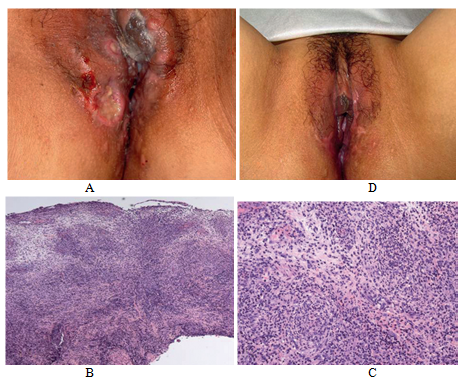
Figura 1. A) Lesiones nodulares en la vulva con ulceraciones superficiales y bordes elevados. B) Histología que muestra ulceración epitelial, e infiltrado inflamatorio subepitelial difuso (H&E) C) Infiltrado inflamatorio denso compuesto por neutrófilos con linfocitos e histiocitos, vasos pequeños dilatados rodeados de células inflamatorias con polvo nuclear. D) Resolución completa luego del tratamiento con esteroides sistémicos.
Este caso es único por dos factores: el primero es que la paciente tenía lesiones de PG en la región vulvar, que es muy raro. Además, la paciente presentó compromiso renal, que se manifiesta como insuficiencia renal leve, leve proteinuria y microalbuminuria glomerular, y compromiso mucocutáneo e interno que rápidamente resolvieron con la terapia con esteroides.
El área genital es una de las regiones menos afectadas por esta enfermedad, el PG vulvar se ha reportado recientemente como una variante. Acorde a Callen, la ulceración difiere del PG típico por su localización; sin embargo al revisar los 10 casos de PG de vulva, una característica distintiva parece ser la presencia de cambios vasculares en la histología, como se observó en este caso y en otros reportados previamente. La presencia de vasculitis en la histología del PG es controversial: algunos investigadores no encontraron evidencia de vasculitis leucocitoclásica en las biopsias de PG pero otros están en desacuerdo con esto.
Aunque existen pocos casos reportados de las dos enfermedades juntas, la verdadera vasculitis actualmente se considera inusual o ausente en PG, a pesar del compromiso vascular, en este caso y en otro PG que involucra el escroto, previamente descrito por alguno de los autores. Como lo indicaron Vignon-Pennamen y Wallach, los pacientes con dermatosis neutrofílicas (ND) algunas veces tienen algún grado de enfermedad extracutánea. Estas manifestaciones no cutáneas se dividen en 3 subtipos.
El primer subtipo comprende las asociaciones sistémicas comúnmente observadas en ND, como las enfermedades hematológicas, digestivas y reumatológicas. El segundo, son las características inflamatorias como fiebre, artralgias y mialgias, frecuentemente asociada con ND. El tercero, son los casos publicados de reportes de infiltrados neutrofílicos estériles demostrados en una serie de órganos además de la piel. Es conocida la frecuencia de infiltrados neutrofílicos extracutáneos en pacientes con PG, aunque en la práctica clínica es bastante infrecuente. Wallach y Vignon-Pennamen documentaron que los infiltrados neutrofílicos pueden encontrarse virtualmente en cualquier órgano en pacientes con ND, lo que permite usar el término de enfermedad neutrofílica. Estos infiltrados neutrofílicos extracutáneos se observan en todas las formas de ND, aunque predominan en el síndrome de Sweet, y el compromiso pulmonar es la manifestación extracutáneas más comúnmente reportada, con casi 40 casos reportados actualmente. Rara vez se reporta el compromiso renal en ND, presentándose la mayoría de las veces como proteinuria, hematuria, insuficiencia renal, y más raramente como glomerulonefritis o muerte por falla renal.
La mayoría de los casos reportados en la literatura eran Síndrome de Sweet asociados a disfunción renal, mientras que sólo dos casos se relacionaron con PG con falla renal. El primer caso fue un niño con 3 tipos de ND, llamado eritema elevatum diutinum-símil, erupción neutrofífilica vesicular subcórnea, y una forma aguda de PG, con glomerulonefritis esclerosante crónica concomitante.
El segundo caso era una paciente con PG y compromiso pulmonar, con leucocituria aséptica, y citoscopía que reveló detritos purulentos intravesicales que desaparecieron con el tratamiento con esteroides como en el caso de la paciente presentada.
El presente caso destaca la importancia de evaluar a todos los pacientes con PG en busca de enfermedad extracutánea.
A pesar de la resolución clínica apropiada luego de un curso de esteroides breve, los autores no fueron capaces de identificar la etiología precisa de la enfermedad responsable del compromiso renal, y esto requerirá de un seguimiento posterior para excluir recaídas futuras de la enfermedad.
¿Qué aporta este artículo a la práctica dermatológica?.
El pioderma gangrenoso (PG) es una dermatosis neutrofílica rara de etiología desconocida que generalmente se presenta en las extremidades inferiores; y se han descripto presentaciones inusuales que involucran la región genital. Se ha reportado infrecuentemente el compromiso extracutáneos de PG como infiltrados neutrofílicos estériles en varios órganos.
Se describe el caso de una mujer de 37 años, con compromiso renal asociado con elevación de la creatinina sérica, microhematuria de origen glomerular y proteinuria. La paciente presentó una respuesta rápida de las lesiones mucocutáneas y de la disfunción renal luego del inicio de corticoides. Este caso destaca la importancia de evaluar a todos los pacientes con PG en busca de enfermedad extracutáneas para evitar el daño que podrían provocar los procedimientos diagnósticos y terapéuticos. Otras razones de interés son la presentación localizada de la enfermedad en la región genital y la presencia de compromiso vascular, aunque sin signos de verdadera vasculitis, los cambios vasculares posiblemente son un marcador de PG que involucra genitales.
♦ Comentario y resúmen objetivo: Dra. Geraldina Rodriguez Rivello