Introducción
El factor pronóstico más útil para las pacientes con cáncer de mama, es la presencia o ausencia de metástasis en los ganglios linfáticos [1]. La biopsia del ganglio linfático centinela (BGLC) ha reemplazado a la disección axilar de los ganglios linfáticos (DAGL) como el método estándar de evaluación para pacientes con cáncer de mama temprano y axila clínicamente negativa. La eficacia y seguridad de la BGLC ha sido confirmada como igual a la de la DAGL en ensayos controlados randomizados [2-4]. El uso de la BGLC disminuye sustancialmente el riesgo de morbilidad por dolor, parestesias y linfedema [5-7] y permite un examen más cuidadoso de los ganglios linfáticos centinela (GLC) [8-10].
Una de las consecuencias de esta evaluación más cuidadosa de los GLC es un estadio de migración de la enfermedad [10,11], con más pacientes identificadas como teniendo micrometástasis ganglionar, llevando frecuentemente a más pacientes a ser sometidas a terapia sistémica adyuvante. La importancia y el poder predictivo de la micrometástasis, no obstante, ha sido controvertida. Recientemente, una cantidad de estudios evaluando el significado pronóstico de las micrometástasis y células tumorales aisladas (CTA) en los GLC, ha mostrado que esos GLC con carga limitada de enfermedad tienen un efecto mínimo sobre la sobrevida libre de enfermedad (SLE) y la sobrevida global (SG) [11-14]. Se ha sugerido, adicionalmente, que el análisis inmunohistoquímico (IHQ) de los GLC sea abandonado completamente y que la evaluación de los GLC sea hecha con tinción de hematoxilina-eosina (HE) solamente [12]. No obstante, los datos de la sobrevida a largo plazo de pacientes con GLC HE negativos son limitados. Este estudio fue realizado para evaluar la SLE y la SG a 10 años, de pacientes con GLC libres de tumor con tinción de HE, independientemente del estado IHQ, manejadas sin DAGL.
Métodos
Las pacientes con cáncer invasor de mama y axila clínicamente negativa tratadas quirúrgicamente en el Saint John´s Health Center, en conjunto con el John Wayne Cancer Institute, entre el 01/05/95 y el 31/12/02, fueron identificadas en una base de datos mantenida prospectivamente. Las pacientes fueron incluidas si tenían una muestra de BGLC libre de tumor, negativa con la tinción de HE y negativa o positiva con el análisis de IHQ. Las pacientes fueron excluidas si habían sido sometidas a una DAGL completa.
Todas las pacientes fueron sometidas a una BGLC intraoperatoria como fuera descrito previamente [15]. La evaluación histopatológica de cada GLC ha sido descrita previamente [16]. De manera resumida, cada GLC fue dividido por la mitad y bloqueado para secciones permanentes y teñido con HE estándar; si la HE era negativa, se tomaban 6 a 8 secciones del GLC para una tinción adicional con HE y análisis IHQ. En una minoría de pacientes, sólo se efectuó la tinción con HE sobre múltiples secciones, dado que las pacientes eran sujetos de protocolos de investigación que prohibían el uso del análisis IHQ.
Durante el período en estudio, el estándar de cuidado para todas las pacientes sometidas a terapia conservadora de la mama era la irradiación de toda la mama con campos estándar; la irradiación parcial no estaba en práctica.
Las metástasis ganglionares fueron definidas usando las guías actuales de la American Joint Commission on Cancer AJCC Cancer Staging Manual, séptima edición [17]. Las CTA son definidas como depósitos de células tumorales de 0,2 mm o menores, en un ganglio linfático: la micrometástasis es mayor de 0,2 mm pero menor de 2,0 mm y la macrometástasis es más grande de 2,0 mm. Tanto las macrometástasis como las micrometástasis son típicamente vistas con la tinción de HE, mientras que las CTA sólo son usualmente vistas con tinción de IHQ. Dado que todas las pacientes con GLC HE negativos fueron incluidas, se incluyó a las pacientes tanto con pN0(i-) como con pN0(i+).
Las recidivas fueron definidas como axilar si se identificaba sólo enfermedad axilar, como local para la recurrencia ipsilateral del tumor mamario (RITM) o recurrencia en la pared torácica después de mastectomía sola, como de mama y axila si tanto la mama ipsilateral como la axila estaban comprometidas simultáneamente con la recidiva tumoral, y como a distancia para todos los otros sitios distintos de la mama y la axila. Las pacientes con metástasis tanto simultáneas como secuenciales, locales y a distancia, fueron contabilizadas sólo una vez como recurrencia de enfermedad local y a distancia.
Las variables clínicas fueron extraídas de los registros de la base de datos de cáncer y de los registros de las pacientes. Las variables incluyeron edad, tamaño tumoral, tipo histológico, grado, estado del receptor estrogénico (RE), estado del receptor de progesterona (RP), estado del receptor 2 de factor de crecimiento epidérmico humano (R2FCEH), número de GLC evaluados, método de evaluación ganglionar (tinción de HE y análisis de IHQ vs tinción de HE solamente), tratamiento quirúrgico (cirugía conservadora de la mama [CCM] vs mastectomía) y tratamiento adyuvante sistémico. El estado del R2FCEH no fue determinado rutinariamente durante la primera mitad del período de estudio; por lo tanto, ese dato puntual no está disponible para una cantidad de pacientes. El US Social Security Death Index fue revisado para confirmar los fallecimientos. La SG, SLE y la sobrevida específica de enfermedad (SEE) fueron calculadas usando el método de Kaplan-Meier y se realizaron análisis univariado y multivariado usando la prueba de log-rank y el análisis de regresión de Cox.
Resultados
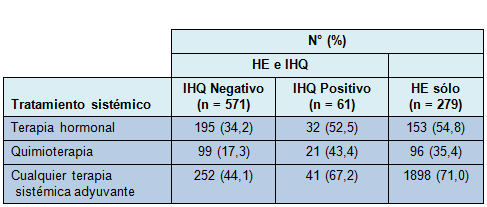
Un total de 811 pacientes con GLC libre de tumor con HE negativa, manejado sin completar con DAGL, fue incluido en este estudio. Las características de las pacientes y del tumor se listan en la Tabla 1. De las 532 pacientes sin evaluación del GLC con tinción de HE y análisis de IHQ, 61 (11,5%) tenían GLC con IHQ positiva. Para las otras 279 pacientes (34,4%), los GLC fueron evaluados sólo con tinción del HE. La mayoría de las pacientes fue sometida a CCM por carcinoma ductal invasor (CDI), con receptor estrogénico positivo. La media y la mediana de los GLC removidos fueron de 2,2 y 2, respectivamente. La terapia adyuvante sistémica brindada se lista en la Tabla 1. En total, 491 pacientes (60,5%) recibieron alguna forma de terapia adyuvante sistémica. De las 61 pacientes con GLC con IHQ positiva, 41 (67,2%) recibieron terapia adyuvante sistémica; 20 (32,8%) recibieron sólo terapia hormonal, 9 (14,8%) recibieron sólo quimioterapia y 12 (19,7%) recibieron una combinación de hormonoterapia y quimioterapia. La Tabla 2 muestra el desglose de la administración de la terapia adyuvante sistémica basado en la evaluación del GLC. La mayoría de las pacientes que tenían GLC con IHQ positiva tuvieron terapia adyuvante; sin embargo, aquellas en las que los GLC no fueron examinados con análisis de IHQ tuvieron tasas de terapia adyuvante sistémica similares a las de tuvieron GLC con IHQ positiva.
• TABLA 1: Características del estudio
.jpg)
• TABLA 2: Terapia adyuvante sistémica por el método de evaluación del GLC
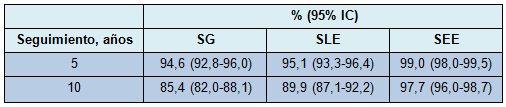
La mediana del tiempo de seguimiento alejado para las pacientes fue de 103,1 meses (rango, 12,2-182,8). Hubo 76 recidivas (9,4%). La mediana del tiempo de recidiva fue de 57,2 meses (rango, 3,1-163,3). La Tabla 3 lista los tipos de recidiva. La mayoría de ellas fueron locales. Dos pacientes sometidas a mastectomía tuvieron recidiva en la pared torácica y 42 pacientes sometidas a CCM tuvieron BGLC. Cuatro de ellas tenían además simultáneamente enfermedad axilar. De las 811 pacientes, hubo sólo 2 recidivas axilares aisladas (0,2%) a los 16 y 99 meses del diagnóstico inicial de cáncer de mama. Ambas pacientes tuvieron GLC negativos evaluados sólo con HE y ninguna tuvo evaluación ganglionar con análisis de IHQ. No hubo recurrencia en los ganglios supraclavicular ni mamarios internos. Treinta pacientes (3,7%) desarrollaron enfermedad a distancia, ya sea con (8 pacientes [1,0%]) o sin (22 pacientes [2,7%]) una recidiva local simultánea. Ciento una pacientes (12,5%) fallecieron en el estudio. De ellas, 15 tenían enfermedad a distancia al momento de la muerte y fallecieron a una mediana de 46,9 meses (rango, 11,3-125,0). Las restantes 86 pacientes que fallecieron durante el período del estudio lo hicieron por otras causas documentadas o sin evidencia de enfermedad metastásica. Por lo tanto, la tasa observada de muerte debida a cáncer de mama en este estudio fue del 1,8% (15 de 811 pacientes). La SG y SLE a 5 y 10 años y la SEE estimada son listadas en la Tabla 4. La SLE a 10 años fue del 89,9% y la SEE a 10 años fue del 97,7%.
• TABLA 3: Patrones de recidiva

• TABLA 4: Tasas de SG. SLE y SEE a 5 y 10 años
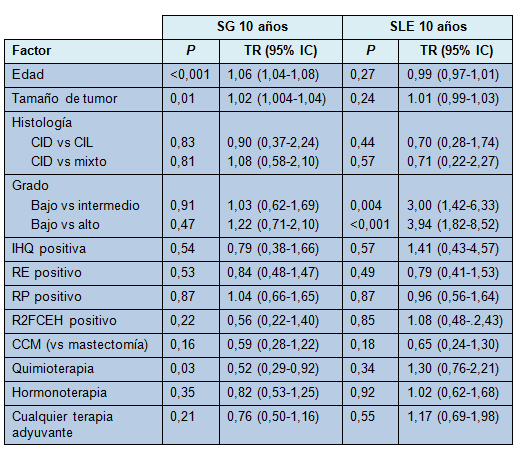
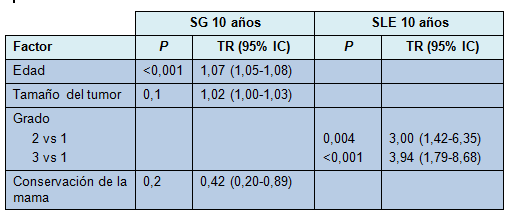
La Tabla 5 muestra el análisis univariado para la SLE y la SG. En el análisis univariado, la edad más avanzada y el tumor de tamaño mayor fueron predictores de peoría en la SG a 10 años (P < 0,001 y P = 0,01, respectivamente), mientras que el recibir quimioterapia se correlacionó con una SG mejorada (P = 0,03). En el análisis multivariado, las pacientes con mayor edad, tamaño tumoral más grande y mastectomía, fueron predictores significativos de peor SG (Tabla 6). Para la SLE a 10 años, el grado histológico más alto del tumor fue la única variable predictiva de peor SLE, tanto en el análisis univariado como en el multivariado (Tablas 5 y 6).
• TABLA 5: Análisis univariado para la SG y la SLE a 10 años
CID: carcinoma intraductal. CIL: carcinoma intralobular.
• TABLA 6: Análisis multivariado para la SG y la SLE a 10 años usando el modelo de regresión de Cox
Comentario
Este estudio reporta el seguimiento alejado de un grupo grande de pacientes con GLC libre de tumor con HE negativa. La SLE a 10 años es excelente, con 89,9% y sólo 2 pacientes (9,2%) tuvieron recidiva axilar aislada a una mediana de seguimiento alejado de 8,6 años. La mediana de tiempo para alguna recurrencia de la enfermedad fue de 4,8 años, mostrando la necesidad de un seguimiento a largo plazo, para las pacientes con cáncer de mama con ganglios negativos. Estos resultados son comparables, si no superiores, a aquellos brindados en la visión actualizada del meta-análisis de 17 ensayos controlados y randomizados. De las 7.287 pacientes con ganglios negativos (pN0) incluidas, la tasa de recidiva a 10 años de las pacientes tratadas con CCM y radioterapia fue de 15,6% [18]. Ese meta-análisis también enfatizó la necesidad de un seguimiento alejado prolongado, porque muchas recurrencias a distancia ocurrirán tan tarde como 10 años después del diagnóstico primario de cáncer de mama.
El objetivo de este estudio fue tomar la información brindada por 2 ensayos grandes contemporáneos, NSABP Protocol B-32 (B-32) y American College of Surgeons Oncology Group Z0010 (Z0010) [2,12], que evalúan ambos el significado pronóstico de las metástasis ganglionares ocultas y que reportaron excelentes tasas de SG y SLE a 5 años en el cáncer temprano de mama con GLC HE negativos y expandieron eso a la SG y a la SLE a 10 años en una gran cohorte de pacientes con GLC HE negativos que fueron tratadas quirúrgicamente en una única institución. Eso podría idealmente capturar la mayoría de los eventos tardíos y brindar información adicional sobre los datos de sobrevida para pacientes con GLC libres de tumor manejadas sin DAGL.
El ensayo B-32 fue un ensayo controlado y randomizado de 5.611 pacientes con cáncer invasor de mama y axila clínicamente negativa, randomizado para BGLC con DAGL (grupo 1) vs BGLC y DAGL sólo si el GLC era positivo (grupo 2) [2]. Los médicos tratantes eran ciegos para los resultados del examen de IHQ de los GLC y se les dio solamente los resultados del examen con HE de los GLC: El ensayo fue diseñado para detectar un diferencia del 2% en la sobrevida a 5 años. A una media del seguimiento de 95,6 meses para las 3.896 pacientes con GLC libres de tumor, se reportaron 309 muertes (140 de 1.975 pacientes [7,1%] en el grupo 1 y 169 de 2.011 pacientes [8,4%] en el grupo 2), para una tasa de riesgo (TR) no ajustada de 1,20 (95% intervalo de confianza [IC], 0.96-1,50; P = 0,12). Las tasas de sobrevida global a 5 años para los grupos 1 y 2 fueron de 96,4% y 95,0%, respectivamente, y la SG estimada a 8 años fue también alta: 91,8% y 90,3%, respectivamente. Esto es muy similar a las tasas de SG a 5 y 10 años del 94,6% y 85,4%, reportadas en el presente estudio. Esos hallazgos refuerzan la excelente SG de las pacientes con GLC libres de tumor manejadas sin DAGL.
Del mismo modo, la recidiva reportada en el B-32 no fue diferente entre el grupo 1 (315 de 1.975 pacientes [15,9%]) y el grupo 2 (336 de 2.011 pacientes [16,7%]), con una TR no ajustada de 1,05 (95% IC, 0,90-1,22; P = 0,54). Las tasas de SLE a 5 años para los grupos 1 y 2 fueron del 89,0% y 88,6%, respectivamente y las estimadas a 8 años fueron de 82,4% y 81,5%, respectivamente. El ensayo B-32 incluyó segundos cánceres (no mamarios) y cánceres de mama contralaterales como eventos capturados para la SLE, mientras que el presente estudio no lo hizo.
De todos los tipos de recidivas, la más examinada en ambos estudios, el actual y el B-32 es la falla axilar en pacientes no sometidas a DAGL. La tasa de recurrencias axilares aisladas en este estudio fue muy baja (0,2%) y fue similar a la del grupo 2 en el B-32 (0,7%; 14 de 2.011 pacientes). Más importante aun, ninguna tasa fue significativamente diferente de la de 0,4% (8 de 1.975 pacientes) de recurrencias axilares en las pacientes del grupo 1 que fueron sometidas a DAGL. A diferencia de la RITM con enfermedad axilar simultánea, la recurrencia axilar aislada representa fracasos verdaderos de la BGLC, en donde la enfermedad en la axila fue dejada atrás y no tratada con remoción quirúrgica, irradiación y/o terapia adyuvante en el tratamiento inicial. Las pacientes que tienen recidiva local con enfermedad axilar podrían tener metástasis axilares de sus recurrencias o posiblemente por enfermedad dejada sin tratamiento del cáncer primario, pero esto es ampliamente desconocido. La mayoría de los estudios incluirán a la RITM con recidiva axilar como recurrencia local. Sin embargo, en este estudio, sólo 4 pacientes tenían RITM con recurrencia axilar, lo que apoya adicionalmente la eficacia de la BGLC sola, en pacientes con GLC HE negativos.
Los datos de sobrevida de pacientes con GLC HE negativos en el B-32 fueron evaluados luego en un reporte separado sobre la base de metástasis ocultas detectadas con análisis de IHQ y secciones múltiples [13]. De 3.887 pacientes con GLC HE negativos reevaluadas para investigar metástasis ocultas, el 15,9% de las pacientes tenía enfermedad ganglionar oculta; 11,1% eran CTA. El ensayo B-32 encontró una pequeña pero estadísticamente significativa reducción del 1,2% en la tasa SG a 5 años para las pacientes con metástasis ocultas (P = 0,03). Similarmente, hubo una disminución estadísticamente significativa del 2,8% en la SLE a 5 años para las pacientes con metástasis ocultas (P = 0,02). No sorprendentemente, la TR para todos los resultados de sobrevida descendió con una carga muy pequeña de metástasis ocultas; para la CTA fue sólo de 1,18, mientras que para la micrometástasis fue de 1,38. Los autores de ese ensayo concluyeron que, mientras existía una diferencia en la sobrevida relacionada con la presencia de metástasis ocultas, la relevancia clínica del beneficio de esa diferencia era cuestionable.
Por el otro lado, el Z0010, un estudio observacional diseñado para evaluar el significado pronóstico de las metástasis ocultas, tanto en GLC como en médula ósea, no halló una diferencia estadísticamente significativa en la SG o en la recidiva, entre pacientes con GLC IHQ positivos y aquellas con GLC IHQ negativos [12]. De manera similar al presente estudio y al B-32, el Z0010 reportó tasas de SG a 5 años del 95,1% para los GLC IHQ positivos y del 95,7% para los GLC IHQ negativos. Nuevamente, el presente estudio se expande sobre el seguimiento alejado medio de 6,3 años del Z0010 y enfatiza el excelente resultado de las pacientes con GLC HE negativos, independientemente de la positividad del IHQ, manejadas sin DAGL.
Tanto en el B-32 como en el Z0010, los médicos tratantes eran ciegos a los resultados de la tinción IHQ de los GLC y la evaluación de los GLC para enfermedad oculta se realizó en un laboratorio centralizado. La selección de pacientes para la terapia adyuvante sistémica no estuvo desviada por información de las pruebas IHQ de los GLC. Sin embargo, la mayoría de las pacientes en ambos estudios recibió terapia adyuvante sistémica: 84,2% en el B-32 y 83,3% en el Z0010. En el presente estudio, los médicos tratantes no estaban ciegos para los resultados de la evaluación de los GLC con IHQ y pudieron haber tenido desvíos por ese hallazgo. Eso podría tener teóricamente un impacto sobre el beneficio de la sobrevida; no obstante, sólo el 7,5% de la población en estudio tenía resultados positivos conocidos de la tinción con IHQ de sus GLC. De esas pacientes con GLC IHQ positivos, el 67,2% recibió terapia adyuvante sistémica, similar a la de las pacientes sin estado ganglionar IHQ conocido (71%). Mientras que las pacientes con GLC IHQ positivos fueron tratadas con terapia adyuvante sistémica más frecuentemente que aquellas con GLC IHQ negativos, la observación de que las pacientes cuyos GLC no fueron examinados no fueron tratadas de manera diferente que aquellas con GLC IHQ positivos, sugiere que la metástasis detectada por IHQ no contribuye al manejo global. Estos resultados, son nuevamente similares a aquellos del B-32 y del Z0010, en donde los médicos tratantes de pacientes con GLC que sólo tenían disponible los resultados de la tinción con HE y eran efectivamente ciegos para los resultados del análisis de IHQ, aún están tratando a las pacientes no diferentemente de aquellas con GLC IHQ positivos. Por otro lado, sólo el 44,1% de las pacientes con GLC IHQ negativos recibieron terapia adyuvante sistémica. Es posible que la falta de conocimiento del estado IHQ de los GLC conduzca a los médicos a tratar a sus pacientes pensando que puedan tener metástasis ocultas, siendo responsables por esas diferencias en la terapia adyuvante o, más probablemente, que otros factores tumorales contribuyan a la detección de las metástasis ocultas y pudieran tener también influencia en los algoritmos de tratamiento. Dado que ni el estado IHQ de los GLC, ni la administración de terapia adyuvante sistémica estuvieron asociadas significativamente con la SLE o la SG, es probable que las diferencias en el tratamiento observadas en este estudio, sean responsables en parte por las diferencias en la población de pacientes y médicos tratantes, así como las dificultades en la recolección de pacientes tratadas en otra parte.
Otro estudio similar al presente es uno pequeño, retrospectivo, realizado por Wernicke y col. [19], sobre 136 pacientes con GLC que fueron todos negativos con la tinción de HE, tratados con CCM, con una mediana del seguimiento alejado de 9,9 años. Reportaron una progresión a 10 años de sobrevida libre del 88,2% con una tasa de recurrencia axilar del 0%, una tasa de RITM de 5,1% y una tasa de enfermedad distante del 8,1%. La tasa de recidiva global de la enfermedad fue del 13,2% para sus pacientes con enfermedad en etapa temprana que tenían GLC libres de tumor.
Los factores que fueron pronósticos de SLE en el presente estudio, incluyendo un grado tumoral más alto y tumor más grande, eran totalmente esperables. Numerosos estudios han mostrado que el grado tumoral es un factor pronóstico significativo de la SLE en pacientes con cáncer de mama con ganglios negativos [11,18]. De igual modo, no sorprendentemente, una peor SG fue predicha por la edad más avanzada y tumor más grande. Más interesantemente, este estudio halló una correlación entre pacientes sometidas a CCM y sobrevida mejorada, comparado con aquellas sometidas a mastectomía. Sin embargo, probablemente esa no es una relación de causalidad y podrían necesitarse datos adicionales para establecer esa diferencia.
Existen importantes limitaciones para el presente estudio. El diseño retrospectivo introduce el desvío en la selección. El diseño del estudio no permitió la captura y el análisis de todas las pacientes con ganglios linfáticos con IHQ positiva, porque una proporción habría pasado a recibir DAGL y podría haber sido excluida. Además, no hay control sobre una posible re-revisión anatomopatológica de los GLC HE negativos que fueron luego considerados como HE positivos, después de la evaluación IHQ. Es probable que ese número sea muy pequeño; no obstante, este estudio no está diseñado para manejar esa posibilidad.
Además, todos los estudios retrospectivos tienen defectos en la adquisición de los datos. Esto es particularmente cierto para pacientes sometidas a terapia adyuvante sistémica en sitios distantes, en donde el registro de los datos puede no haber sido adecuado, ofreciendo una posible explicación para las tasas más bajas observadas en este estudio para la administración de la terapia adyuvante sistémica. Por otro lado, el diseño retrospectivo también es una ventaja del presente estudio. No todas las pacientes con cáncer de mama se acreditarán en ensayos randomizados, dejando un desvío potencial de selección para los grandes ensayos clínicos prospectivos. El hecho de que las tasas de sobrevida a 5 años en este estudio son similares a las de los ensayos B-32 y Z0010, aún cuando la terapia adyuvante sistémica pudo haber sido menos frecuentemente administrada o registrada, brinda validez a los resultados de sobrevida de este estudio. Sin embargo, el estudio no sugiere una equivalencia de las tasas más bajas de administración de la terapia adyuvante sistémica con las recomendaciones estándar de tratamiento.
En resumen, más del 90% de las pacientes en este estudio de pacientes con GLC HE negativos no desarrolló enfermedad recurrente en un seguimiento alejado medio de 103.1 meses. Sólo 2 desarrollaron recurrencias axilares aisladas. De las 30 pacientes que desarrollaron enfermedad a distancia, la mitad o sólo el 1,8% de la población en estudio, falleció con su cáncer de mama. Estos datos a largo plazo son consistentes con aquellos de estudios previamente publicados y apoyan que las pacientes con GLC HE negativos deberían ser manejadas sin DAGL y sin tinciones IHQ adicionales de sus ganglios linfáticos.
Este estudio reporta el seguimiento alejado de una gran cohorte de pacientes con cáncer de mama y GLC HE negativos, mostrando un remarcablemente bajo 0,2% de recurrencia axilar y alta SLE. La certeza, eficacia y seguridad de la BGLC aislada en el cáncer de mama temprano con ganglios negativos, son claras. Ni la adición de la DAGL o del análisis de IHQ de los GLC contribuirá a un beneficio significativo en la sobrevida, puesto que la sobrevida a 10 años es ya alta.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi