Síndrome de taquicardia postural ortostática (POTS)

| Introducción |
El síndrome de taquicardia postural ortostática (POTS) es un trastorno clínicamente diverso caracterizado por una constelación de síntomas que incluyen, entre otros, palpitaciones, presíncope, nubosidad mental, náuseas, ansiedad, fatiga, visión borrosa y disnea, después de asumir una posición erguida. Estos síntomas mejoran con el paciente en decúbito y este fenómeno debe persistir durante al menos tres a seis meses en ausencia de enfermedades crónicas o medicamentos que promuevan la intolerancia ortostática.
|
Definición Aunque la naturaleza y gravedad de los síntomas varían ampliamente entre los pacientes con POTS, la condición imprescindible en el diagnóstico se basa en un hallazgo hemodinámico fundamental: un aumento de la frecuencia cardíaca de al menos 30 latidos por minuto (lpm) al asumir una posición erguida en ausencia de hipotensión ortostática. |
Sigue siendo difícil encontrar un mecanismo fisiopatológico completo para este síndrome bastante prevalente. En este artículo se explorará la razón detrás de esto, junto con sus implicaciones para el tratamiento y manejo.
| Fisiopatología |
El POTS no debe considerarse una enfermedad sino un síndrome o fenotipo clínico. Hasta ahora, la literatura ha identificado tres mecanismos fisiopatológicos diferentes que son capaces de manifestar el fenotipo POTS: (a) neuropatía autonómica parcial, (b) predilección persistente por la hipovolemia, y (c) estado hiperadrenérgico central.
Si bien muchas afecciones, como los trastornos de activación de los mastocitos, el síndrome de Ehlers-Danlos, el descondicionamiento y las mutaciones genéticas de los transportadores de norepinefrina, coexisten con POTS, sus efectos posteriores también se canalizan hacia estos tres mecanismos fisiopatológicos principales. Estos tres endofenotipos y cómo se relacionan con las comorbilidades comúnmente observadas en POTS se analizan a continuación (Figura 1).
> POTS neuropático (neuropatía autónoma parcial)
Hay mucha evidencia en la literatura que sugiere una neuropatía autónoma preferencial en ciertos lechos vasculares que promueve la estasis sanguínea en las extremidades pélvicas, esplácnicas e inferiores. Se observó que los pacientes pediátricos con POTS tenían una acumulación excesiva de sangre en las extremidades inferiores, principalmente debido a una desregulación arteriolar más que a un aumento inapropiado de la capacitancia venosa.
Otro hallazgo interesante es que los pacientes POTS demuestran una exagerada respuesta vasoconstrictora a la norepinefrina administrada localmente en las extremidades inferiores, lo que sugiere un estado posganglionar funcionalmente denervado o agotado.
Diversos estudios también han demostrado que los pacientes con POTS tienen disminuciones significativamente mayores en el flujo sanguíneo torácico y cerebral en comparación con los controles sanos durante la inclinación. En conjunto, estas observaciones sugieren que es probable que se produzca una acumulación excesiva de sangre por debajo del nivel del tórax en pacientes con POTS cuando adoptan una posición erguida.
Los pacientes con este endofenotipo particular comúnmente presentan acrocianosis, un marcado oscurecimiento del tono de la piel al estar de pie. También se encontró una vasodilatación cutánea defectuosa de la microvasculatura mediada por óxido nítrico con calentamiento local.
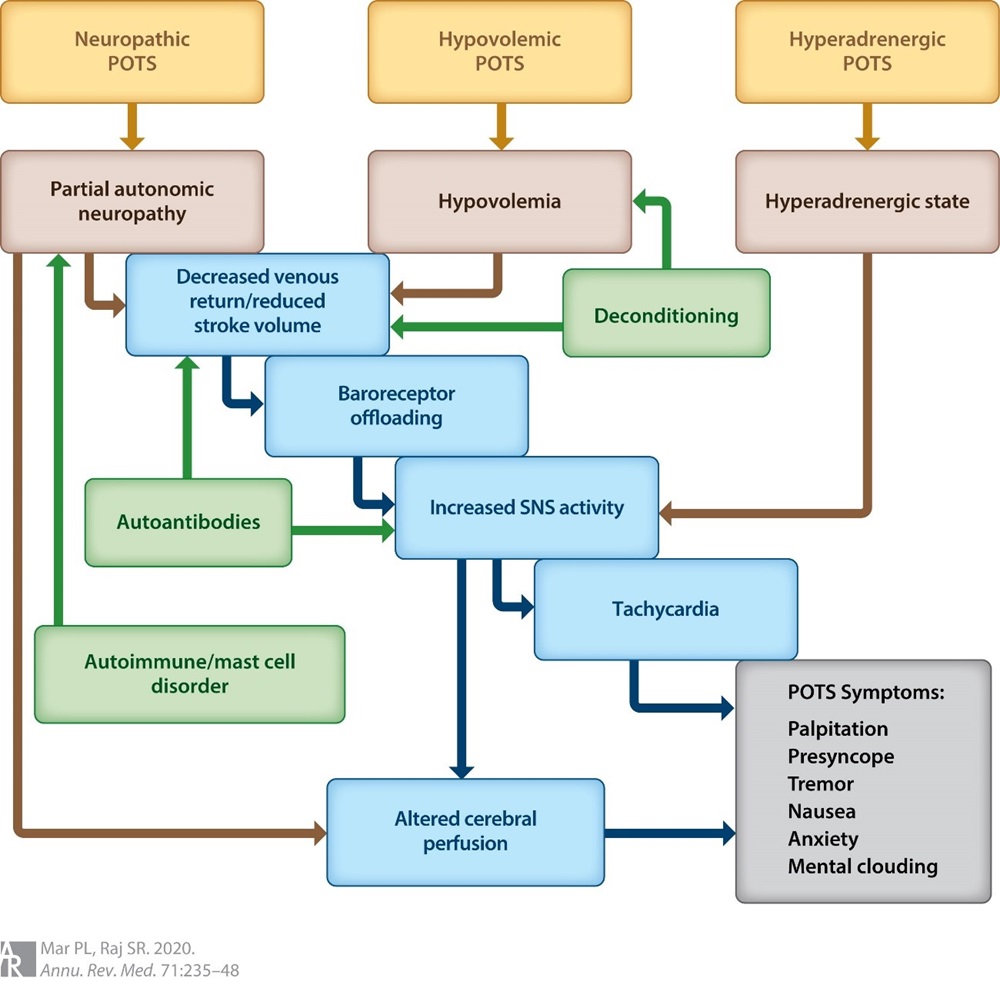
Figura 1. Mecanismos fisiopatológicos del síndrome de taquicardia ortostática postural (POTS). En la parte superior se enumeran tres endofenotipos principales de POTS (cajas de oro) con sus respectivos mecanismos fisiopatológicos a continuación (cajas marrones) que conduce a signos y síntomas de POTS (caja gris).
> POTS hipovolémicos
Una parte importante de los pacientes con POTS padecen un estado de hipovolemia persistente.
Los estudios han demostrado que algunos pacientes tienen entre un 13% y un 22% menos de volumen de plasma o sangre que los controles sanos. A pesar de estos bajos volúmenes de sangre y plasma, la actividad de renina plasmática y los niveles de aldosterona también son inapropiadamente bajos en pacientes con POTS. A este fenómeno se le ha denominado “paradoja de la renina-aldosterona”.
Investigaciones adicionales sobre el sistema renina-angiotensina aldosterona (SRAA) revelaron que los niveles plasmáticos de angiotensina 2 (Ang-II) en algunos pacientes con POTS están elevados (del orden de 2 a 3 veces más altos) en comparación con los controles sanos. Ang-II es el principal efector del eje SRAA, causa vasoconstricción sistémica, eleva la presión arterial y promueve la retención de líquidos, y es fundamental para mantener la homeostasis a través de la secreción de aldosterona. A pesar de sus altos niveles de Ang-II, los pacientes con POTS son paradójicamente propensos a la hipovolemia.
La falta de condición física es una comorbilidad importante observada en este endofenotipo de pacientes POTS debido a la prevalencia de hipovolemia en pacientes sin condición física. En condiciones gravitacionales normales, dos semanas de reposo estricto en cama dieron como resultado una reducción del 17% en el volumen plasmático y una reducción cercana al 10% en el volumen sistólico .
> POTS hiperadrenérgicos
El POTS hiperadrenérgico es un endofenotipo importante de POTS con la característica neurohormonal de noradrenalina plasmática elevada en posición vertical.
En este endofenotipo, el síntoma predominante son las palpitaciones debidas a taquicardia ortostática impulsada principalmente por un estado hiperadrenérgico.
En sujetos sanos, el nivel plasmático de norepinefrina en posición supina es de aproximadamente 200 pg/ml y, al ponerse de pie, se duplica antes de estabilizarse después de 7,5 minutos. Los niveles de norepinefrina en posición supina son similares entre los controles sanos y los pacientes POTS. Sin embargo, los niveles de norepinefrina en pacientes POTS pueden aumentar más de tres veces, superando los 800 pg/ml en muchos casos, mientras que el aumento en los controles sanos después de asumir una posición erguida es mucho más modesto, aproximadamente 400-500 pg/ml.
> Fisiopatología superpuesta y heterogeneidad clínica
Los pacientes con POTS a veces manifestarán características de más de uno de los tres endofenotipos principales de POTS. Es probable que esto se deba a la contribución de múltiples mecanismos fisiopatológicos a su fenotipo único, lo que da como resultado la heterogeneidad clínica observada en este síndrome. No existe un mecanismo fisiopatológico unificador. POTS puede ser simplemente una vía final común para varios mecanismos fisiopatológicos interrelacionados
| Enfoques de tratamiento: individualización del tratamiento y dirigirse a los mecanismos fisiológicos |
Durante los últimos 10 años, el conocimiento sobre el tratamiento del POTS ha avanzado considerablemente gracias a estudios prospectivos principalmente pequeños, pero cuidadosamente diseñados. La terapéutica debe individualizarse, centrándose en el mecanismo o mecanismos fisiopatológicos subyacentes que afectan a cada paciente con POTS. Los tratamientos se pueden clasificar ampliamente como intervenciones no farmacológicas o farmacológicas.
> Tratamiento para la neuropatía autónoma parcial
Las intervenciones para tratar el endofenotipo neuropático POTS promueven el retorno venoso mediante la aplicación de compresión externa (uso de medias de compresión, contracciones musculares voluntarias, etc.) o la mejora de la vasoconstricción en los lechos vasculares de las extremidades inferiores.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.







