| Introducción |
Los objetivos efectivos para el control de la presión arterial sistólica en pacientes con diabetes tipo 2 no están claros. Un estudio chino incorporó pacientes ≥50 años con diabetes tipo 2 (DM2), presión arterial sistólica (PAS) elevada y riesgo aumentado de enfermedad cardiovascular (ECV).
Los pacientes fueron asignados al azar a recibir tratamiento intensivo para lograr una PAS <120 mmHg o tratamiento estándar para lograr una PAS <140 mmHg durante un máximo de 5 años. El resultado principal fue la combinación de accidente cerebrovascular no mortal, infarto de miocardio no mortal, tratamiento u hospitalización por insuficiencia cardíaca o muerte por causas cardiovasculares.
| Resultados |
De 12 821 pacientes inscritos (6 414 en el grupo de tratamiento intensivo y 6 407 en el grupo de tratamiento estándar), 5803 eran mujeres. La edad media fue de 63,8 ± 7,5 años.
Al año de seguimiento, la PAS media fue de 121,6 mmHg (mediana: 118,3 mmHg) en el grupo de tratamiento intensivo y de 133,2 mmHg (mediana: 135,0 mmHg) en el grupo de tratamiento estándar.
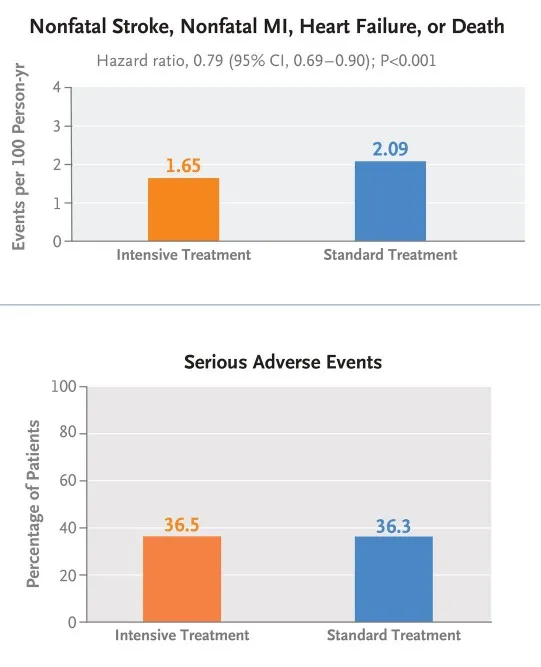
Durante una mediana de seguimiento de 4,2 años se produjeron eventos de resultado primario en 393 pacientes (1,65 eventos/100 personas-año) en el grupo de tratamiento intensivo y en 492 pacientes (2,09 eventos/100 personas-año) en el grupo de tratamiento estándar.
La incidencia de eventos adversos graves fue similar en ambos grupos de tratamiento. Sin embargo, la hipotensión (HTA) sintomática y la hiperpotasemia fueron más frecuentes en el grupo de tratamiento intensivo que en el de tratamiento estándar.
| Discusión |
Se halló que en los pacientes con DM2 y PAS elevada, la incidencia de eventos cardiovasculares mayores durante un seguimiento de hasta 5 años fue significativamente menor siguiendo una estrategia de tratamiento intensivo para reducir la PAS a <120 mmHg que con una estrategia de tratamiento estándar para reducir la PAS a <140 mm Hg.
Los beneficios del tratamiento intensivo fueron coherentes en todos los subgrupos. Un ensayo anterior, el ACCORD, comparó un objetivo de tratamiento intensivo para la PAS con un objetivo de tratamiento estándar para la PA en pacientes con DM2 y no mostró diferencias significativas en el riesgo de eventos cardiovasculares o muerte por cualquier causa en los dos grupos de tratamiento. Sin embargo, la tasa de incidencia del resultado principal en el grupo de tratamiento estándar del ensayo ACCORD fue solo la mitad de la tasa de incidencia utilizada para el cálculo del tamaño de la muestra (2,09 % vs. 4 % anual), lo que redujo la potencia estadística para detectar una diferencia real entre los grupos de tratamiento.
En este ensayo, los autores asumieron una tasa de eventos cardiovasculares mayores del 2 % anual en el grupo de tratamiento estándar e incluyeron un número suficiente de pacientes para alcanzar una potencia estadística del 90 %. La tasa de incidencia real del resultado primario en el grupo de tratamiento estándar (2,09 eventos/100 personas-año) fue muy cercana a la tasa estimada.
Por otra parte, es posible que en el ensayo ACCORD haya una interacción entre el control de la glucosa y el de la PA, ya que un análisis de subgrupos mostró una reducción sustancial del riesgo cardiovascular con la reducción intensiva de la PA en los pacientes asignados al grupo de control glucémico estándar, mientras que no se produjo ninguna reducción con la disminución intensiva de la PA en los pacientes asignados al grupo de control glucémico intensivo.
El presente ensayo utilizó un algoritmo de control estándar de la glucosa de acuerdo con las guías clínicas vigentes, y la media de la hemoglobina glucosilada (HbA1c) fue del 7,6 % en ambos grupos de tratamiento en la visita de los 48 meses, un nivel similar a la mediana de la HbA1c alcanzada (7,5 %) en el grupo de control glucémico estándar en el ensayo ACCORD.
Este ensayo proporcionó evidencia de los beneficios de reducir la PAS a un objetivo <120 mmHg en pacientes con DM2. El dato es coherente con los hallazgos de otros 2 ensayos que evaluaron los mismos objetivos de tratamiento intensivo y estándar para la PAS en pacientes con HTA.
El ensayo SPRINT mostró una reducción significativa del 27 % en el riesgo de eventos cardiovasculares mayores entre los pacientes sin diabetes que recibieron tratamiento intensivo. El ensayo ESPRINT (Efectos del tratamiento intensivo para la reducción de la PAS en la reducción del riesgo de eventos vasculares) mostró una reducción del 12 % en el riesgo de eventos vasculares mayores en los pacientes con y sin diabetes que recibieron tratamiento intensivo.
Un análisis de subgrupos en el ESPRINT indicó que los efectos del tratamiento intensivo fueron similares en los pacientes con y sin diabetes. Por otra parte, 4359 pacientes con diabetes que recibieron tratamiento intensivo presentaron un riesgo menor no significativo de eventos vasculares mayores que aquellos que recibieron tratamiento estándar.
En el presente ensayo, entre los resultados secundarios, el ictus se presentó con menos frecuencia en el grupo de tratamiento intensivo (1,19 eventos/100 personas-año) que en el grupo de tratamiento estándar (1,50 eventos/100 personas-año).
En el ensayo ACCORD, el riesgo de ictus como resultado secundario fue menor con el tratamiento intensivo que con el tratamiento estándar, aunque la tasa de incidencia fue mucho menor que en este ensayo.
A diferencia del ensayo SPRINT, los autores no observaron una diferencia entre los grupos respecto de la muerte por cualquier causa.
En los pacientes con DM2 y mayor riesgo de ECV, la incidencia de eventos cardiovasculares mayores fue menor con el tratamiento intensivo (PAS objetivo <120 mmHg) que con el tratamiento estándar (PAS objetivo <140 mmHg).
Aunque el Octavo Comité Nacional Conjunto recomendó una PAS <140 mmHg en pacientes con DM2, basándose en los hallazgos del ensayo ACCORD, las guías más actuales recomiendan una PAS <130 mmHg en pacientes con diabetes. Sin embargo, falta evidencia que respalde esta recomendación. No obstante, con objetivos de PA intensivos, es necesario monitorear a los pacientes para detectar hipotensión, especialmente al inicio de la reducción intensiva de la PA. Por otra parte, tras el uso de múltiples antihipertensivos se debe monitorear la hiperpotasemia.
Este ensayo presentó varias limitaciones. Los pacientes y los médicos participantes conocían la asignación a los grupos de tratamiento. Sin embargo, los evaluadores de los resultados desconocían el grupo de tratamiento asignado. Para recopilar datos se usaron entrevistas telefónicas y la PA diastólica difirió notablemente entre los grupos de tratamiento.
| Conclusiones |
En los pacientes con DM2, la incidencia de eventos cardiovasculares mayores fue significativamente menor con el tratamiento intensivo, cuyo objetivo era una presión arterial sistólica inferior a 120 mmHg, que con el tratamiento estándar, cuyo objetivo era una presión arterial sistólica inferior a 140 mmHg.