Cuarta definición universal del infarto agudo de miocardio
| Introducción |
Con la incorporación de biomarcadores cardíacos más sensibles la European Society of Cardiology (ESC), la American Heart Association (AHA), el American College of Cardiology (ACC) y la World Heart Federation (WHF), han ido redefiniendo a lo largo de los años el infarto agudo de miocardio (IAM) basado sobre un enfoque bioquímico y clínico.
Aquí se presenta el Fourth Universal Definition of Myocardial Infarction Consensus Document, que incorpora la nueva clasificación del IAM, así como diversas situaciones clínicas de daño y IAM.
| Características anatomopatológicas de la isquemia y del IAM |
El infarto de miocardio se define como muerte celular causada por isquemia prolongada. Los primeros cambios ultraestructurales que se observan a los 10-15 minutos del inicio de la isquemia son: disminución del glucógeno celular, relajación de miofibrillas y desorganización del sarcolema.
La microscopía electrónica muestra alteraciones de la mitocondria. La necrosis de los miocitos se produce después de varias horas y progresa desde el subendocardio hacia la superficie. La implementación en tiempo adecuado de las técnicas de reperfusión, reduce el daño.
| Biomarcadores de daño y de IAM |
La troponina cardíaca I (cTn) y la T (cTnT), son componentes del aparato contráctil y son expresadas casi exclusivamente por el miocardio. La cTnT es menos específica y en algunas situaciones puede ser producida por el músculo esquelético.
Los biomarcadores preferidos para evaluar el daño miocárdico son cTn y cTnT. También se recomienda la cTn de alta sensibilidad (hs-cTn). La CK-MB es menos sensitiva y menos específica.
El criterio de daño miocárdico se establece cuando los valores de cTn se encuentran por encima del percentilo 99 del límite superior de referencia.
El daño puede ser agudo cuando se detecta un nuevo ascenso dinámico y/o caída de los valores de cTn, o crónico ante la persistencia de valores de cTn aumentados por encima del percentilo 99. Los mecanismos que pueden producir daño miocárdico con aumento de cTn son (Figura 1):
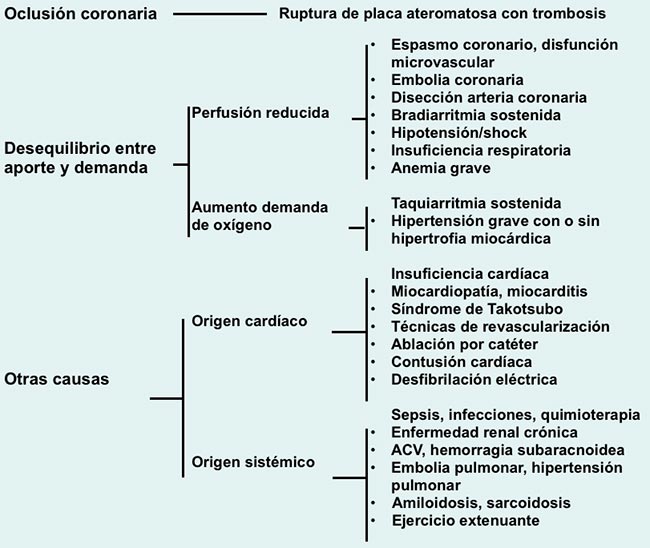
Figura 1. Mecanismos de daño miocárdico.
| Cuadro clínico del IAM |
- La isquemia miocárdica se identifica por los antecedentes y el electrocardiograma (ECG).
- Los síntomas de dolor pueden estar referidos a la región precordial, la extremidad superior, la mandíbula, malestar epigástrico durante el ejercicio o en reposo o los equivalentes isquémicos de fatiga y disnea.
- La tríada clásica es el dolor, el ECG patológico y el aumento o la caída de cTn.
| Clasificación clínica del IAM |
El ECG del IAM presenta supradesnivel del segmento ST (SST) o ausencia del mismo (NSST). Tanto el SST como el NSST y la angina inestable están englobados dentro de los síndromes coronarios agudos (SCA). Además el IAM se clasifica en:
IAM tipo 1. Causado por la ruptura de una placa inestable y trombosis coronaria.
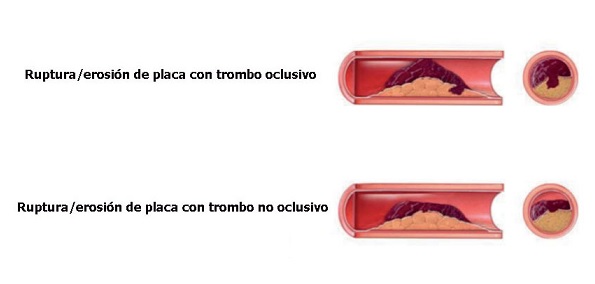
Figura 2. IAM tipo 1. Elaborado sobre el contenido del artículo del European Heart Journal 2019;40:237-269.

Figura 3. Criterios para IAM tipo 1. La presencia de oclusión coronaria por trombo o una zona extensa de necrosis está dentro de los criterios de IAM tipo 1, independientemente de la cTn.
IAM tipo 2. Es producido por un desequilibrio entre la oferta y la demanda de oxígeno (ver Figura 1 sobre las distintas causas). Este tipo de IAM es más frecuente en las mujeres y tiene tendencia a mayor mortalidad que el tipo 1 debido a las morbilidades asociadas que son los factores causales (Figura 4).
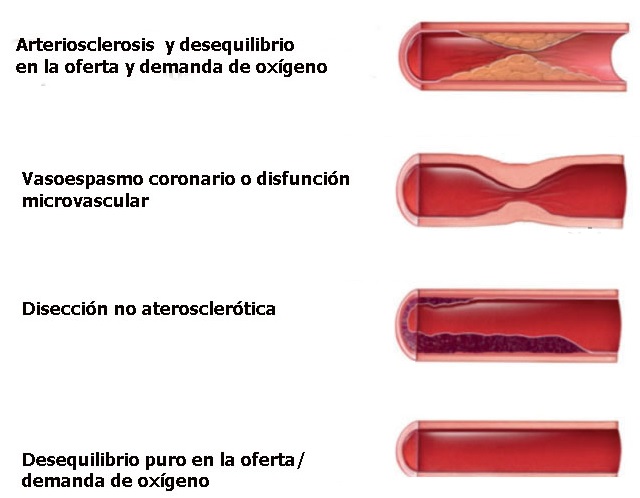
Figura 4. IAM tipo 2. Elaborado sobre el contenido del artículo del European Heart Journal 2019;40:237-269.

Figura 5. Criterios para el IAM tipo 2.
En este tipo de IAM es importante tratar la causa subyacente que produce el desequilibrio entre la oferta y la demanda de oxígeno (aporte de plasma, sangre, control de la arritmia y apoyo respiratorio).
IAM tipo 3. Se trata de pacientes que presentan síntomas de IAM, cambios del ECG o fibrilación ventricular y fallecen antes de que se produzcan alteraciones de cTn. En estos casos la autopsia puede mostrar una obstrucción coronaria total por accidente de placa o trombo y se lo reclasifica como IAM tipo 1.
IAM post procedimiento de revascularización. La Figura 6 muestra los criterios

IAM asociado con angioplastia intraluminal coronaria (AIC) IAM tipo 4

Figura 7. Criterios de IAM tipo 4. La presencia aislada de ondas Q patológicas participa del criterio de IAM tipo 4 si los valores de cTn están aumentados, pero menos de 5 veces el percentilo 99. También se incluyen dentro del IAM tipo 4 las demostraciones post-mortem de trombo en la arteria tratada o un área extensa de necrosis con hemorragia intramiocárdica o sin ella.
| IAM asociado con trombosis del stent. IAM tipo 4b |
Es importante registrar el tiempo transcurrido entre la angioplastia intraluminal coronaria (AIC) y el IAM. Al respecto se sugieren las siguientes categorías:
- aguda (0-24 horas);
- subaguda > 24 horas a 30 días;
- tardía > 30 días a 1 año;
- muy tardía (> 1 año).
| IAM asociado con cirugía de revascularización coronaria. IAM tipo 5 |
En este tipo de IAM puede participar como factor causal un método inadecuado o insuficiente de protección miocárdica. El IAM debe ocurrir dentro de las 48 horas de finalizado el procedimiento quirúrgico.

Figura 8. Criterios de IAM tipo 5.
| Reinfarto |
Este término se emplea para un IAM que ocurre dentro de los 28 días de un IAM previo. El ECG presenta patrones del IAM anterior que dificultan el diagnóstico de reinfarto.
El reinfarto se debe considerar cuando reaparece un supradesnivel ST ≥ 1 mm o nuevas ondas Q patognomónicas en al menos 2 derivaciones sucesivas, especialrmente cuando se asocia con síntomas isquémicos. Un nuevo aumento del segmento ST también se puede ver en amenaza de ruptura miocárdica o en la pericarditis.
Se recomienda una determinación inmediata de cTn y repetir 3 a 6 horas después. Si en la muestra inicial existe aumento de cTn, pero se encuentra estable o en disminución, en la segunda muestra debe haber aumento > 20% de cTn.
| Daño miocárdico e IAM asociado con otros procedimientos cardíacos |
La inserción de prótesis valvulares por catéter puede producir daño miocárdico por isquemia regional secundaria a obstrucción coronaria, embolia o trauma directo al miocardio.
El tratamiento de arritmias por ablación produce daño miocárdico controlado por la aplicación de calor o frío en el tejido. La extensión del daño se determina por el aumento de cTn, pero se considerará IAM si se cumplen los criterios del biomarcador correspondientes al tipo 5 de IAM.
| Daño miocárdico e IAM asociado con procedimientos quirúrgicos extracardíacos |
El IAM perioperatorio es una de las complicaciones más importantes de las operaciones de gran envergadura y se asocia con mal pronóstico. La mayoría de estos pacientes no presentan síntomas debido a la anestesia, la sedación y los analgésicos.
El conocimiento de los valores basales de hs-cTn puede ayudar a identificar a los pacientes con aumento crónico de cTn antes de la cirugía y durante y después de la operación.
La determinación de hs-cTn en las muestras postoperatorias revelan que el 35% de los pacientes tiene valores superiores al percentilo 99 y alrededor del 17% muestran un patrón de ascenso que sugiere un IAM en evolución. Estos últimos son los pacientes de alto riesgo de IAM.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.