Introducción
El bandeo gástrico ajustable laparoscópico (BGAL) forma en la actualidad la mayor parte de las prácticas quirúrgicas bariátricas alrededor del mundo [1], haciendo importante que comprendamos el manejo óptimo de sus complicaciones. La erosión por la banda dentro del lumen gástrico es un problema serio y poco frecuente después del BGAL.
Una revisión sistemática reciente de la literatura sobre erosión después de un BGAL [2], identificó 25 estudios relevantes y reportó un total de 231 erosiones en 15.775 pacientes, brindando una incidencia global de 1,46%. La revisión resaltó una variación amplia de la incidencia, desde el 0,24 % [3,4] al 33% [5]. Se mencionan varios abordajes diferentes para el manejo de ese problema, pero la revisión no fue capaz de identificar un patrón óptimo de manejo.
En esta serie, los autores reportan una incidencia alta de erosión en su experiencia temprana y señalan una reducción marcada en tiempos más recientes. No obstante, el problema no ha desaparecido del todo. Por lo tanto, el cirujano bariátrico que realiza un BGAL puede esperar ser confrontado con ese problema ocasionalmente y necesita conocer como diagnosticar las erosiones, como determinar una vía adecuada de manejo y cuál es el resultado esperado para el paciente. En este estudio, los autores apuntan a definir la prevalencia, el rango de presentaciones clínicas, los abordajes al tratamiento y los resultados de esos abordajes.
Métodos
Todos los pacientes tratados en el Centre for Bariatric Surgery (Melbourne, Australia), entre septiembre de 1994 y enero de 2010, por 2 cirujanos (P.O.B y W.B) fueron incluidos en este estudio. Los datos de todos los pacientes fueron ingresados prospectivamente en una base de datos electrónica de cirugía bariátrica (Lap-Base, www.lapbase.com), que recoge datos demográficos, antropométricos, operatorios y detalles de seguimiento clínico de todos los pacientes sometidos a cirugía para pérdida de peso. La base de datos se utilizó para identificar a los pacientes que habían tenido una erosión de su BGAL durante el período en estudio y para obtener información clínica para el análisis. Se obtuvo la aprobación ética para realizar el estudio por parte del Avenue Hospital Ethics Committee (Trail 128; Ramsay Healthcare, Australia).
Se calculó el tiempo transcurrido desde los primeros síntomas hasta la fecha de la cirugía de revisión. Los detalles operatorios y las complicaciones perioperatorias también fueron registrados.
El análisis estadístico fue realizado utilizando el programa PASW estadísticas 18 (IBM, NY). Los datos normales se presentan como media ± desvío estándar (DE). Los datos no paramétricos se expresan como mediana (rango). Los datos normales fueron comparados con la prueba t de Student y la de 2; los no paramétricos con la prueba U de Mann-Whitney. Una P < 0,05 fue considerada significativa.
Resultados
Características de los pacientes
En total, 2.986 pacientes fueron identificados como teniendo una cirugía de BGAL en el período de tiempo del estudio (P.O.B = 2.342; W.B = 645). La tasa de seguimiento de esa cohorte, definida como una visita al consultorio dentro de los 24 meses del final del período de estudio, fue del 81,4%.
Se identificaron 100 erosiones en 85 pacientes (2,85%) Las características de las cohortes con y sin erosiones son delineadas en la Tabla 1. La mayoría de los pacientes que experimentaron erosión (71 pacientes; 83,5%) tuvieron sólo 1 erosión, 13 pacientes tuvieron 2 erosiones y 1 paciente tuvo 3 erosiones.
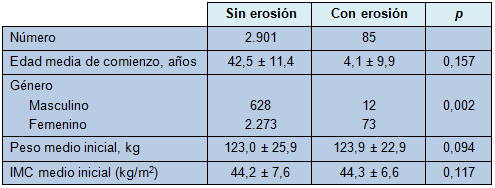
• TABLA 1: Datos demográficos de los pacientes que sufrieron una erosión (n = 85), comparados con la cohorte de fondo que no tuvo perforación (n = 2.901)
La mediana del tiempo desde la inserción original hasta la cirugía para la primera erosión fue de 33 meses (rango: 11-170 meses). Con la re-erosión, la mediana de tiempo fue de 31 meses (rango: 1-124 meses) después de la primera reinserción. En el paciente con 3 erosiones, el tiempo desde la segunda reinserción hasta la tercera erosión fue de 36 meses.
El peso medio de comienzo de los pacientes que sufrieron erosiones fue de 123,9 ± 22,9 kg. La edad media de la primera cirugía fue 41,1 ± 9,9 años (rango: 21-61 años). La edad y nivel de obesidad no fueron diferentes de los del grupo de fondo de pacientes con BGAL que no tuvieron erosión; no obstante, los hombres estuvieron sobre-representados en el grupo con erosiones (Tabla 1).
La tasa de erosión declinó sustancialmente durante el período en estudio, La tasa de erosión durante los primeros 500 pacientes fue del 9,4% (tiempo medio hasta la erosión: 35 meses), en los segundos 500 pacientes fue del 2,8% (tiempo medio hasta la erosión: 73 meses) y en todos los 3 pacientes, excepto 1 del grupo final de 500 pacientes fue del 1,6% (tiempo medio hasta la erosión: 36, 26 y 16 meses, respectivamente).
Todos los pacientes tuvieron colocada una Lap-Band (Allergan, CA). La proporción de bandas de 10 cm fue más alta en el grupo con erosión cuando se lo comparó con el grupo de fondo (Tabla 2).
• TABLA 2: Tipo inicial de banda, método de colocación y tasa de erosión

El método de colocación de la banda de los autores cambió durante el período en estudio desde perigástrico al abordaje por la pars flaccida [6]. Hubo 931 BGAL colocados con el abordaje perigástrico y la tasa de erosión de ese grupo fue del 6,8%. El abordaje por la pars flaccida fue usado en 2.055 pacientes y la tasa de erosión en esa cohorte fue significativamente más baja, del 1,1% (P < 0,001; chi-cuadrado) (Tabla 2). El tiempo medio hasta la erosión en el grupo perigástico fue de 43 meses (rango: 12-170 meses). El tiempo medio hasta la erosión en el grupo pars flaccida fue significativamente más breve, 20 meses (rango: 11-51 meses) (P = 0,004; U Mann-Whitney).
Características presentes y diagnóstico
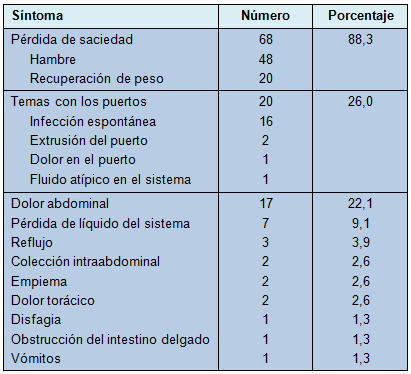
Las principales características presentes en el grupo con erosión se muestran en la Tabla 3. No fue posible discernir los síntomas que presentaron 8 pacientes; por lo tanto, los datos están basados en 77 pacientes. Las características concurrentes se presentaron en 31 pacientes, por lo que la suma total de síntomas presentes reportados en la Tabla 3 excede el 100%. La presentación clínica de los síntomas ocurrió en un período medio de 4,5 ± 3,7 meses antes del diagnóstico. La presentación más común relacionada fue la pérdida de saciedad, con los pacientes quejándose de hambre y recuperación de peso.
• TABLA 3: Presentación clínica de la erosión por BGAL en 77 pacientes
Hubo muy pocas presentaciones agudas, sin riesgo de vida, en el grupo. Sin embargo, un paciente se presentó en otro hospital con evidencia de peritonitis y en la laparotomía se removió la banda; se le informó que una erosión había causado la peritonitis. En la recolocación laparoscópica de la banda, 8 meses después, no se pudieron identificar hallazgos que apoyaran la existencia de la erosión previa.
El diagnóstico fue confirmado por endoscopía en todos los pacientes tratados por el grupo de los autores de este trabajo (Fig. 1). La radiografía con ingesta de bario sugirió, en ocasiones, el diagnóstico, pero nunca fue usada como la investigación definitiva.
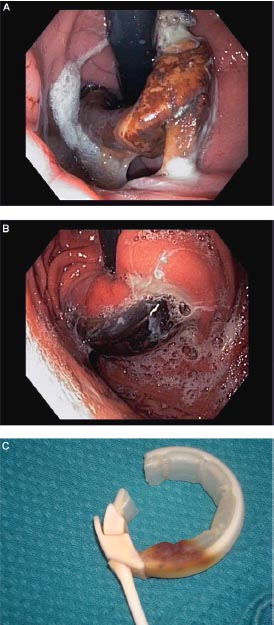
• FIGURA 1: Erosión del BGAL: visión endoscópica, apariencia de la banda explantada. (A) una gran erosión con el punto principal a nivel del bucle. (B) Erosión, con el punto principal a nivel de la cara lateral de la banda. (C) Banda VanGuard (VG) explantada con tinción cerca del bucle, sugiriendo que ese componente fue intraluminal
Manejo quirúrgico
El abordaje de los autores al BGAL erosionado ha evolucionado significativamente durante el tiempo de este estudio (Tabla 4). En la fase 1, la banda fue removida por laparotomía y el estómago reparado, sin recolocación planificada de la banda. De los 15 pacientes que fueron tratados de esa manera, 2 fueron convertidos subsecuentemente a otro procedimiento bariátrico (derivación biliopancreática).
• TABLA 4: Tratamiento inicial de las erosiones en 85 pacientes

En la fase 2, la banda fue removida, la pared gástrica reparada y el cuadrante superior izquierdo irrigado copiosamente. Una banda y un puerto nuevos fueron reinsertados en la misma operación, siempre que se cumplieran los siguientes criterios:
1) Si la nueva banda podía ser colocada a lo largo de un trayecto separado de la línea de sutura del cierre de la erosión inicial.
2) Si el cierre del sitio de remoción de la banda era juzgado seguro y no había presente sepsis abdominal.
Un total de 25 pacientes fueron tratados de esa manera. Se notaron re-erosiones subsiguientes en 10 (40%) de esos pacientes, siendo responsables de la mayoría de las re-erosiones de esta serie. La duración media hasta la re-erosión para ese grupo fue de 44,9 ± 32,0 meses.
Con la aparición de la re-erosión en esos pacientes, se comenzó la fase 3 en la que la banda fue removida y el estómago reparado. Se planificó la colocación de una nueva banda a los 3 o más meses después de la remoción. Hubo 43 pacientes tratados de esa manera. Las erosiones subsiguientes se presentaron en 4 pacientes (9,3%) a una media de 31,2 ± 4 meses.
La diferencia en la tasa de re-erosión subsecuente entre aquellos tratados con recolocación primaria y alejada, fue estadísticamente significativa (P < 0,0001; U Mann-Whitney).
Complicaciones postoperatorias
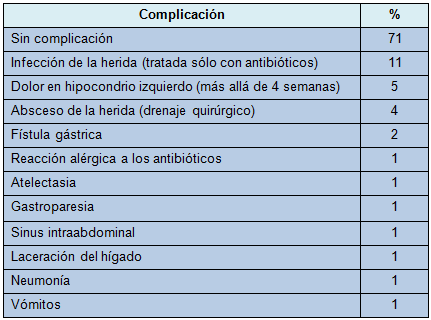
La mayoría de los pacientes no experimentó una complicación significativa después de la cirugía de revisión. La complicación más común fue una infección menor de la herida (11%). Las complicaciones se resumen en la Tabla 5.
• TABLA 5: Complicaciones postoperatorias después del tratamiento por erosión
Factores de riesgo para la erosión
Las erosiones fueron experimentadas más comúnmente por los pacientes con bandas de 10 cm (86%) (Tabla 2). La banda de 10 cm fue la banda colocada más frecuentemente en esta serie y los 73 pacientes con erosión representan el 4,1% de todas las bandas de 10 cm colocadas durante el período en estudio. Los autores comenzaron usando la Advanced Platform (AP) en 2006 y el 0,09% de los pacientes con AP pequeña (APS) y ninguno con la AP grande (APL) tuvo erosión. Esa tasa es significativamente más baja que la tasa de erosión con la banda de 10 cm (P < 0,001; chi-cuadrado).
Los 931 pacientes iniciales de esta serie tuvieron su banda colocada por el abordaje perigástrico. Como fuera mencionado previamente, la tasa de erosión fue significativamente más baja cuando se adoptó el abordaje por la pars flaccida.
El nivel de líquido dentro de las bandas gástricas fue típicamente el visto en la cohorte de fondo (banda de 10 cm: 3,1 ± 0,99 mL; VanGuard (VG): 6,5 ± 2,40 mL; APS; 5,9 ± 1,93 mL). Antes del diagnóstico de erosión, hubo un período de volúmenes en aumento de líquido en la banda, en un intento para mejorar la saciedad. La saciedad no se logró y los volúmenes de líquido en la banda justo antes del diagnóstico estaban aumentados: banda de 10 cm: 3,19 ± 1,19 mL; VG: 6,53 ± 2,71 mL; APS: 6,63 ± 2,27 mL.
La infección del puerto de acceso en el período perioperatorio inicial fue un precursor de la erosión en 14 (16,5%) pacientes. Las erosiones fueron notadas a una media de 27,1 meses después de la infección postoperatoria del puerto (rango: 2-72 meses). No hubo una diferencia significativa en el tiempo medio hasta la erosión en el grupo que no había tenido una infección en el puerto (P = 0,34; t Student).
El patrón de tinción de la banda por el fluido gástrico nos introduce en el punto de entrada inicial de la erosión. En los primeros casos de los autores, que constituyen la mayoría de la serie, la tinción estaba en la región del bucle, sugiriendo que ese era el punto inicial de erosión por la banda. Para el resto de la serie, el punto de entrada estuvo sobre la cara anterior de la curvatura menor y también, en ocasiones, sobre la pared posterior gástrica alta. También fue aparente alguna evidencia de tinción sobre la banda opuesta al bucle.
Resultados en relación con el peso
El porcentaje de pérdida del exceso de peso (PEP) para los pacientes con erosión que fueron tratados por remoción, reparo y recolocación de banda, no fue significativamente diferente del de la cohorte de pacientes que no experimentaron una erosión. El único punto en el tiempo en que se notó una diferencia significativa fue a los 11 años, cuando la PEP en el grupo con erosión (n = 39) excedió a la de la cohorte de fondo (n = 362) (P = 0,01).
Discusión
Los autores describen la serie más grande reportada hasta la fecha de pacientes con BGAL primario que han experimentado un problema de erosión. Estos datos demuestran la evolución del problema y el abordaje clínico para el manejo. Hubo tasas más altas de erosión al principio de la serie y se notó una reducción marcada subsiguiente en la incidencia, a medida que se progresó en el tiempo. La frecuencia de la erosión en esta serie (2,85%) es consistente con la literatura. La mayoría de las series reportan una incidencia de erosión del 1% al 3% [7-14], aunque existen reportes de series pequeñas con hasta un 33% [5].
La presentación de este problema es variable. Típicamente, los pacientes describen pérdida de la saciedad, aunque también se reporta comúnmente dolor abdominal y edema del puerto [10,13,15,16]. La pérdida de la saciedad fue descrita como un cambio agudo, más que como uno gradual visto en otras situaciones.
También se han reportado casos de presentaciones agudas inusuales, tales como hemorragia catastrófica [17-19], erosión completa con obstrucción intestinal asociada [20,21] y complicaciones sépticas [22,23], que no fueron vistos en la presente serie. El curso clínico en la mayoría de los pacientes no fue urgente, realizándose la cirugía de revisión a una media de 33 meses después del procedimiento primario y a más de 4 meses del comienzo de los síntomas.
Una vez que existe la sospecha de erosión, se requiere una endoscopía digestiva alta para diagnosticar el problema. Ni la radiografía contrastada, ni la tomografía computada, son lo suficientemente sensibles para diagnosticar este problema. En la endoscopía gastrointestinal alta, la prótesis puede verse intraluminalmente. Es importante efectuar una inspección completa retroflexada de la banda, dado que esa puede ser la única manera de ver la erosión.
Una vez que es identificado el problema, el primer paso en el manejo de la erosión es remover la banda del estómago. Ello puede efectuarse por laparotomía, laparoscopía [13,24-26] o técnicas endoluminales [27,28]. Los autores no intentaron usar técnicas endoluminales en esta serie, debido a la necesidad de retrasar el tratamiento hasta que el bucle haya erosionado dentro de la luz, la necesidad de endoscopías repetidas, el costo y la necesidad remanente de anestesia y un procedimiento operatorio para remover el puerto de acceso [29].
La ganancia de peso parece ser invariable después del retiro de las bandas gástricas [15,30], haciendo que eso sea una opción inaceptable para la mayoría de los pacientes. La conversión a un bypass gástrico en Y de Roux [15] y la gastrectomía en manga [31] han sido sugeridas sobre la premisa de que futuras bandas invariablemente re-erosionarán. En esta serie, las tasas de re-erosión fueron inaceptablemente altas cuando la banda fue removida y reemplazada en la misma operación, pero las re-erosiones fueron infrecuentes en aquellos pacientes tratados con un procedimiento de 2 etapas. Ese abordaje es apoyado por otras series más pequeñas [30,32] y es en la actualidad el estándar para los autores de este trabajo.
De manera importante, este paradigma de tratamiento de recolocación alejada se asoció con el mantenimiento de la pérdida de peso a un nivel, al menos, equivalente al del grupo de soporte. En consecuencia, esos datos no brindan apoyo al argumento de que un procedimiento bariátrico alternativo está indicado.
Se ha postulado que la erosión puede ser causada por una excesiva cantidad de líquido dentro del sistema, originando compresión e isquemia local [33]. Los datos de este trabajo no apoyan esa hipótesis, dado que la cantidad de líquido dentro de sistema estuvo prácticamente a niveles estándar hasta que ocurrió la erosión, momento en que se añadió más líquido en un intento por controlar el hambre. Una evidencia adicional en contra de esa hipótesis es que se ha señalado que las erosiones ocurren aun cuando no hay líquido dentro del sistema [34] y que las características histológicas de la cápsula que rodea a la banda no son anormales en la erosión [35].
La infección del sitio del puerto de acceso, después de la inserción de la banda primaria, fue vista en el 16,5% de los pacientes que experimentó una erosión. Es una tasa mucho más alta que la esperada de infección postoperatoria en ese lugar, que ha sido reportada de un 0,36% en un meta-análisis [36]. Eso sugiere que la infección perioperatoria de la herida asociada con el puerto de acceso es, posiblemente, un factor etiológico importante.
En la presente serie, la colocación perigástrica se asoció con una tasa más alta de erosión, cuando se la comparó con el abordaje por la pars flaccida. Eso posiblemente se debió al trauma de la pared del estómago asociado con el desarrollo del trayecto para la banda en la colocación perigástrica. Otro potencial factor causante podría ser la colocación directa de la banda sobre la pared del estómago sin el efecto protector de la grasa de la curvatura menor.
Otro factor etiológico potencial podría ser la tensión sobre las suturas fúndicas a través de la banda. Las suturas gastrogástricas son usadas para asegurar la banda en su posición; no obstante, es imperativo que esas suturas gastrogástricas no estén bajo tensión indebida. La inspección de las bandas retiradas por erosión demostró que las erosiones ocurren típicamente ya sea medialmente, cerca del bucle de la banda, o lateralmente, cerca del ángulo de His. Esos sitios están en los extremos de la línea de sutura gastrogástrica anterolateral. Eso sugiere que se debe tener cuidado de asegurarse que la sutura más anterolateral no esté bajo tensión y que la sutura más medial no se aplique en el fundus demasiado cerca del bucle.
Las potenciales limitaciones de la presente serie incluyen la tasa de pérdida del seguimiento alejado del 18,6%. Aunque los autores apuntaron a no tener ninguna pérdida durante el seguimiento alejado, esa tasa es una de las mejores reportadas en la literatura y está bien por debajo de la tasa recomendada por la American Society of Metabolic and Bariatric Surgeons. Es posible que alguno de esos pacientes haya tenido erosiones diagnosticadas y tratadas en otra parte, pero dado que la tasa de erosiones actual parece muy estable, es improbable que eso impacte de manera importante sobre los hallazgos en la presente serie.
Conclusiones
La erosión del BGAL es infrecuente; su curso clínico es benigno y es tratada mejor con un abordaje quirúrgico en etapas, con remoción y reparo inicial, seguido más tarde por recolocación. Con ese abordaje, se mantiene la pérdida de peso y la re-erosión es infrecuente.
♦ Comentario y resumen objetivo: Dr. Rodolfo D. Altrudi