Manejo de las venas varicosas y la insuficiencia venosa

(Se transcriben las palabras de los oradores)
Dr. Schermerhorn: La señora L. es una paciente de 68 años afiliada a Medicare con antecedentes de cáncer de mama y várices recurrentes en la pierna derecha. La primera vez que la paciente notó sus várices fue en la adolescencia. Alrededor de los 20 años comenzó a sentir dolor e hinchazón que empeoraban durante los períodos menstruales y luego de estar mucho tiempo de pie. Sus síntomas mejoraban con la elevación de las piernas. Las várices se hicieron más prominentes y sintomáticas durante el embarazo. En la primera gestación utilizó medias de compresión de venta libre mientras que en el embarazo posterior utilizó medias recetadas. A los 34 años fue sometida a la safenectomía (stripping) de la vena safena mayor (VSM) y la extirpación de las varicosidades; a los 38 años fue tratada con inyecciones esclerosantes.
No tiene antecedentes de trombosis venosa profunda (TVP) o flebitis superficial. Dos años atrás tuvo un cáncer de mama en estadio 3, el cual fue tratado con lumpectomía, quimioterapia y radiación. En la actualidad no tiene evidencia de enfermedad. Tiene diagnóstico de esfoagitis de Barrett y osteopenia. Está tratada con anastrozol, 1 mg/d; pantoprazol, 40 mg/d; ácido zoledrónico, 4 mg c/6 meses; un multivitamínico y suplemento de calcio diario y, ácidos grasos omega 3. No tiene alergias medicamentosas conocidas. La paciente es una maestra retirada que vive con su esposo y tiene 3 hijos mayores y un nieto. Hace ejercicios en forma regular y caminatas, yoga, levantamiento de pesas y juega al tenis. Nunca ha fumado y toma 1 o 2 bebidas alcohólicas diarias.
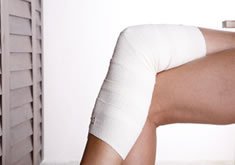
La semiología muestra varicosidades moderadas en la pantorrilla derecha y venas tipo araña bilaterales. No hay estasis ni hinchazón y ambos pulsos pedios son palpables.
SEÑORA L.: Su punto de vista
Yo comencé con mi problema de venas varicosas cuando llegué a la adolescencia. Durante el verano, con el uso de shorts, noté algo abultado en mi muslo derecho. A los 29 años, estando embarazada, sentía muchas molestias en mis piernas de manera que compré medias compresivas de venta libre, de tensión elevada. Comprobé que me aliviaban y eran cómodas, de manera que las usé con frecuencia. También sentía dolor y malestar al final de un largo día y durante mis períodos menstruales. Soy docente y suelo permanecer de pie, pero un remedio rápido, además de usar las medias compresivas, era elevar las piernas. Cuando decidí hacer algo, el único tratamiento era denudar y sacar las venas, de manera que lo hice; luego alguien sugirió las inyecciones, lo cual hice varios años después. Mi problema venoso no es muy importante. Nunca ha interferido con lo que yo quería o me gustaba hacer. Siempre sentí que no lucía muy bien.
En la encrucijada: preguntas realizadas al Dr. Hamdan
¿Cuáles son la epidemiología, la fisiopatología y los antecedentes de las venas varicosas y venas tipo araña? ¿Cuáles son los síntomas típicos y cómo se debe evaluar a un paciente con várices? ¿Cuáles son las opciones terapéuticas disponibles? ¿Cómo se comparan las diferentes terapias? ¿Qué depara el futuro? ¿Qué le recomienda a la señora L.?
Dr. Hamdan: La señora L. es una mujer de 68 años que tiene várices desde su adolescencia. En la actualidad tiene várices recurrentes en la pierna derecha que le molestan pero no tanto como cuando se presentaron por primera vez. Las várices alteran estéticamente sus piernas. La señora desea saber si esta recurrencia de las várices representa una afectación grave de su salud y cuáles son las opciones para aliviar los síntomas y mejorar la estética.
Epidemiología, fisiopatología e historia natural
Las venas varicosas y en araña aparecen en los miembros inferiores por la posición de pie y la presión hidrostática. La diferenciación entre las venas araña, las venas reticulares y las venas varicosas están relacionadas con el tamaño con una várice de al menos 3 mm de diámetro. No necesariamente tiene que haber disfunción valvular de la VSM o de la vena safena menor (VSm) para que se presenten várices grandes; puede ocurrir por la sola existencia de la incompetencia local.
En EE. UU., cerca del 23% de los adultos tiene venas varicosas. Se calcula que unos 22 millones de mujeres y 11 millones de hombres de 40 y 80 años tienen venas varicosas, de los cuales 2 millones desarrollan alteraciones cutáneas. Cuando se amplía la definición de venas varicosas y se incluyen las telangiectasias estéticas, el porcentaje es del 79% en los hombres y del 88% en las mujeres. La señora L. tiene tanto venas varicosas como venas en araña. Los factores de riesgo de venas varicosas son el sexo femenino, la estación de pie prolongada, el exceso de peso, la disfunción valvular, la hipertensión venosa de la obesidad y, los embarazos múltiples.
Se cree que las venas varicosas tienen carácter hereditario autosómico dominante con penetración incompleta. Si ambos padres tienen venas varicosas, los hijos tienen un 90% de posibilidades de tenerlas. Los factores de riesgo de la señora L. son el sexo femenino, la estación de pie prolongada y la multiparidad. En los pacientes sin enfermedad venosa primaria, las venas varicosas pueden desarrollarse como parte de un síndrome postrombótico, luego de una TVP o como resultado de malformaciones venosas congénitas.
Las várices no complicadas no son consideradas un factor de riesgo independiente de TVP (excepto posiblemente para los pacientes ≥65 años) pero pueden ser un marcador de enfermedad trombótica. Algunos pacientes atípicos tienen múltiples recurrencias de tromboflebitis superficial o de trombos directamente en la VSM; estos pacientes pueden tener un estado de hipercoagulabilidad subyacente.
La historia natural es progresiva, con remisiones solo después de un parto. Durante el embarazo hay mayor disconfort y empeoramiento del aspecto de las várices. Se desconoce cuánto tiempo transcurre desde la aparición de las várices hasta que se desarrollan los síntomas, pero también es posible que los pacientes con várices muy grandes estén asintomáticos indefinidamente.
Síntomas y evaluación
Las venas varicosas pueden producir malestar, alteraciones cutáneas, ausentismo laboral y discapacidad médica y emocional, como se ve reflejado en la disminución de los puntajes de las encuestas sobre calidad de vida relacionada con la salud. Los costos médicos de la enfermedad venosa en EE. UU. alcanzan los mil millones de dólares, principalmente por los casos avanzados con ulceraciones. Los síntomas incluyen hinchazón, inquietud, pesadez y cansancio de las piernas, quemazón, sensación de latidos, adormecimiento, sensibilidad dolorosa, picazón y calambres nocturnos.
Los síntomas suelen empeorar al final del día, aumentan durante el ciclo menstrual y con el calor; se alivian al elevar las piernas. La señora L. ha experimentado empeoramiento durante la menstruación, luego de estar parada mucho tiempo y durante el embarazo. Sus síntomas se alivian algo con medias compresivas y la elevación de las piernas. El síndrome de dolor local ocurre directamente sobre las venas varicosas. Cuando el dolor se localiza siguiendo el trayecto venoso se debe sospechar una TVP o una trombosis venosa superficial.
“La hinchazón muy marcada o el sangrado no son manifestaciones comunes, excepto en el tobillo. Es muy importante evaluar la piel, especialmente en el tobillo, porque es el lugar más común donde se producen las alteraciones, porque se puede desarrollar hipertensión ambulatoria, aunque la mayoría de los pacientes nunca desarrolla úlceras por estasis. En un pequeño porcentaje (2%) se observan otros estados patológicos como el cáncer de piel. La insuficiencia venosa crónica es diferente del linfedema, el cual se presenta como un edema no depresible en el dorso del pie, en el que los dedos adquieren un aspecto “cuadrado” característico.
Se debe hacer el examen completo de los pulsos. Las alteraciones cutáneas se desarrollan debido a la alteración de la función y el fenotipo de las células endoteliales y cutáneas, con la aparición de un estado inflamatorio crónico. Las venas varicosas se clasifican utilizando el sistema CEAP (clase, etiología, anatomía, fisiopatología [P: del inglés, pathophysiology]), pero es demasiado detallado para ser aplicado en la práctica clínica general y solo se utiliza en estudios clínicos comparativos.
Por convención, la mayoría de los médicos generales usa una clasificación clínica por puntos que ilustra el estado físico actual, correspondiendo 0 a la ausencia de signos de enfermedad venosa, visibles o palpables; 1, venas araña o telangiectasias; 2, venas varicosas; 3, edema; 4, alteraciones cutáneas (pigmentación, eczema, lipodermatoesclerosis, atrofia blanca); 5, úlcera curada y, 6, úlcera activa. Basado en la presentación de la señora L. con venas varicosas visibles, dolor, hinchazón y sin alteraciones cutáneas, se puede clasificar dentro de la clase clínica 3. Antes de considerar cualquier intervención, está indicado hacer un ecodoppler completo para evaluar los sistemas superficial y profundo.
Opciones terapéuticas
Las medidas conservadoras incluyen: medias, modificaciones del estilo de vita (pérdida de peso, elevación de las piernas y medicamentos). La medida conservadora de primera línea es la utilización de medias compresivas. Aunque la evidencia es limitada, en los pacientes con várices complicadas se prescriben medias compresivas, con una tensión de 20-30 mm Hg, para ayudar a aliviar el dolor y controlar el edema. Los pacientes con úlceras por estasis venosa deben usar medias de 30-40 mm Hg de tensión.
La parte más importante de las medias es debajo de la rodilla, donde la presión venosa de pie es más elevada. Aunque las medias compresivas son efectivas para el control de los síntomas, pueden carecer de practicidad en las personas mayores y obesas, quienes encuentran difícil ponérselas y, los pacientes con lesiones cutáneas. Los pacientes que pueden usar medias suelen dejar de usarlas debido a la compresión y el calor que producen, lo que genera una tasa de no adherencia del 30% al 60%.
Al considerar el tratamiento invasivo, los pacientes deben saber que no todos los seguros de salud tienen la misma cobertura, lo que hace que las medias compresivas se usen más tiempo y de lugar al “fracaso del tratamiento conservador”. La evidencia disponible, incluyendo algunos estudios aleatorizados y controlados, revela que las medias mejoran los síntomas subjetivos pero posiblemente no logran efectos reales en cuanto a la progresión o la recurrencia, como fue el caso de la señora L.
El tratamiento medicamentoso de la enfermedad venosa ha mostrado cierto beneficio. Se usan más en Europa que en EE. UU.; la escina inhibe la agregación plaquetaria, lo que reduce el edema y la permeabilidad capilar y puede mejorar el drenaje linfático. El mecanismo de acción posiblemente esté relacionado con la inhibición de la lipoxigenasa, la cicloxigenasa y la fosfodiesterasa.
Una revisión de Cochrane de 2006 mostró que en 6 trabajos controlados se halló una mejoría importante del dolor y la hinchazón de las piernas comparado con el placebo, y en uno de los trabajos, la medicación fue tan efectiva como las medias compresivas.
La fracción flavonoide purificada micronizada (diosmina) ha mostrado el potencial de reducir los síntomas de dolor y pesadez y ser un complemento del tratamiento compresivo en la curación de las úlceras, lo que se atribuye a su acción sobre los leucocitos y la inflamación. La información acerca de estos medicamentos es limitada. En su mayoría, los trabajos fueron pequeños y sobre todo tuvieron como objetivo las úlceras varicosas. Estos medicamentos no están muy regulados o ampliamente disponibles en EE. UU.
El tratamiento invasivo depende de los síntomas, el tamaño y la localización de las venas, la etiología y la preferencia del paciente. Debido a que la cantidad y categoría de las técnicas son importantes, es útil hacer el tratamiento por categorías, comenzando por las venas más pequeñas y siguiendo luego por las más grandes.
En los pacientes con angiomas araña estéticos (≤3 mm), el tratamiento apropiado es la escleroterapia, la termocoagulación o el láser cutáneo. Algunos se usan combinados y con frecuencia se necesitan varios tratamientos, siendo importante avisar a los pacientes que no es posible alcanzar la resolución completa. El beneficio terapéutico se obtiene induciendo el daño endotelial, lo que provoca trombosis y fibrosis y, finalmente, la disminución o resolución de las venas venosas manifiestas.
Para la escleroterapia se utilizan 3 clases de fármacos: osmóticos, alcoholes y detergentes. Los ejemplos respectivos son la solución salina hipertónica, la glicerina y el tetradecilsulfato de sodio. Las complicaciones de la escleroterapia están relacionadas en parte con el fármaco utilizado pero también pueden deberse a reacciones alérgicas; hiperpigmentación o tinción por escape de de hemosiderina; desarrollo de “matting” (aparición de pequeños capilares filiformes en el sitio de la inyección) provocando una celulitis superficial, rojoazulada.
En casi 1/70.000 pacientes se desarrollan úlceras pequeñas que suelen observarse solo cuando la piel ya está “dañada” por la lipodermatoesclerosis o se produce extravasación en una zona pequeña. El esclerosante más difundido mundialmente es el polidocanol.
En aproximadamente el 70% de los casos, generalmente los resultados estéticos son buenos, con mejoría del aspecto y satisfacción del paciente. Los resultados son mejores cuando los pacientes usan medias compresivas durante 7-10 días después del tratamiento. Cuando los pacientes han tenido varios tratamientos fallidos o tienen una combinación de venas varicosas y reticulares, se debe buscar el reflujo axial y tratarlo ya que aquellos con reflujo axial tienen tasas iniciales de mejoría más bajas y mayor grado de recurrencia.
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.