Cirugía por lesiones cáusticas del tracto gastrointestinal superior
Introducción
La ingestión de agentes corrosivos, accidental o por intento de suicidio, es un evento raro pero potencialmente devastador. La mayoría de los pacientes experimentan lesiones de bajo grado en el tracto gastrointestinal superior, que se resuelven sin secuelas, pero es necesaria la cirugía en un número pequeño de pacientes, para el tratamiento de las lesiones más graves [1]. Mundialmente, centros con experiencia usan algoritmos similares para el manejo de las lesiones corrosivas, apoyándose en los hallazgos de la endoscopía digestiva alta de emergencia [1-5]. La exploración quirúrgica de emergencia es llevada a cabo usualmente en los pacientes con lesiones endoscópicas de alto grado, para evitar el compromiso de los órganos adyacentes y la muerte [6-10]. La cirugía diferida se realiza para el tratamiento de las secuelas tardías [11-15].
La literatura quirúrgica se enfoca principalmente en los resultados operatorios de la reconstrucción esofágica por esofagitis corrosiva [11-13,16-19], mientras que son escasos los datos de los resultados después de una cirugía de emergencia [7,9,10]. Los eventos adversos, relacionados con procedimientos quirúrgicos sucesivos complejos y con alta morbilidad y las cuestiones nutricionales y psicológicas resultantes, tienen una influencia deletérea y deberían ser considerados cuando se evalúan los resultados de la cirugía por lesiones cáusticas. La falta actual de esa información, hace que la toma apropiada de decisión y los consejos a los pacientes, familiares y profesionales involucrados en el manejo de las lesiones cáusticas, sea una tarea difícil.
El objetivo de este estudio fue reportar la experiencia con la cirugía para las lesiones cáusticas en un centro de referencia con gran volumen de pacientes, en un período de 20 años.
Pacientes y métodos
Diseño del estudio
Los pacientes que fueron sometidos a evaluación de emergencia del tracto gastrointestinal alto después de una ingestión cáustica entre marzo de 1987 y diciembre de 2006, en el Hospital San Luis, en París, fueron identificados de una base de datos mantenida prospectivamente, con registro de nombre, edad y fecha de la ingestión del cáustico. Los pacientes que fueron sometidos a cirugía por lesiones cáusticas en cualquier momento durante el seguimiento alejado, fueron incluidos; ellos fueron identificados después de consultar todos los protocolos operatorios de procedimientos quirúrgicos efectuados en la Unidad Digestiva a lo largo de ese período. Los pacientes fueron divididos en 2 grupos distintos de acuerdo con el abordaje terapéutico inicial. El primer grupo (Grupo I) incluyó a los pacientes que fueron sometidos a exploración quirúrgica en previsión de una resección digestiva durante la admisión hospitalaria inicial. El segundo grupo (Grupo II) incluyó a los pacientes que fueron sometidos inicialmente a un manejo no operatorio, pero que eventualmente requirieron cirugía para el tratamiento de las secuelas corrosivas. Los pacientes que fueron sometidos a yeyunostomía para apoyo nutricional y los pacientes que fueron derivados para reconstrucción esofágica o manejo sustitutivo de la disfunción esofágica, fueron excluidos. El primer objetivo fue evaluar la sobrevida alejada y los resultados funcionales después de una cirugía de emergencia por lesiones cáusticas. El segundo objetivo fue evaluar los resultados globales de la cirugía para el tratamiento de las lesiones cáusticas usando la experiencia combinada de los 2 grupos de pacientes.
Protocolo de manejo
Manejo de emergencia
Se usó el mismo protocolo para el manejo de emergencia de los pacientes con lesiones corrosivas del tracto gastrointestinal superior durante el período en estudio [20]. Al arribo, los pacientes fueron admitidos en la unidad de cuidados intensivos (UCI) para resucitación. Los pacientes clínicamente inestables y los pacientes con signos de perforación digestiva fueron sometidos a cirugía inmediata. La endoscopía digestiva alta fue realizada por el gastroenterólogo de guardia, en presencia del cirujano, en todos los otros pacientes y la toma de decisión ulterior se apoyó en los hallazgos endoscópicos, de acuerdo con la clasificación de Zargar [5] (Fig. 1). Los pacientes con lesiones leves fueron sometidos a manejo no quirúrgico de emergencia y seguimiento estrecho; la cirugía fue realizada en caso de progresión de las lesiones endoscópicas a grado 3b, signos de perforación digestiva o sangrado incontrolable. La exploración quirúrgica de emergencia fue realizada sistemáticamente en pacientes con lesiones de grado 3b del tracto gastrointestinal superior. Se efectuó esofagectomía en todos los pacientes con lesiones esofágicas de grado 3b; se efectuó gastrectomía si la laparotomía confirmaba la necrosis de todo el espesor de la pared gástrica (Fig. 2).
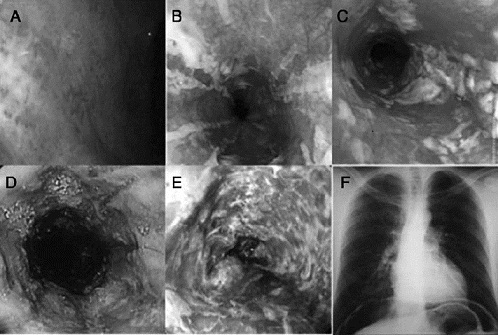
• FIGURA 1: Clasificación endoscópica de las lesiones corrosivas, que dirigió el abordaje terapéutico. A, Grado I: edema e hiperemia de la mucosa. B, Grado IIa: ulceraciones superficiales localizadas, friabilidad y ampollas. C, Grado IIb: ulceraciones circunferenciales y profundas. D, Grado IIIa: ulceraciones múltiples profundas y pequeñas áreas dispersas de necrosis. E, Grado IIIb: necrosis extensa. F, Grado IV: perforación.
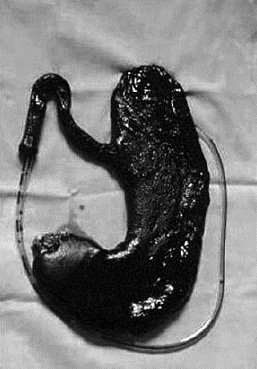
• FIGURA 2: Pieza de esofagectomía mostrando necrosis transmural del esófago y del estómago, después de una ingestión masiva de soda cáustica.
No se llevó a cabo ningún intento de reconstrucción esofágica al momento de la operación de emergencia. La necrosis cáustica de los órganos intraabdominales adyacentes fue manejada mediante resección de las estructuras involucradas [7,21]. La necrosis traqueobronquial fue tratada mediante la construcción de un parche pulmonar a través de un abordaje por toracotomía derecha [22]. La necrosis extensa del intestino y/o colon fue considerada una contraindicación para la resección, a causa de la pobre sobrevida del paciente y las cuestiones comprometidas de nutrición y reconstrucción [7]. Se realizó traqueotomía en el período postoperatorio si las lesiones faringolaríngeas severas impedían la extubación. Los pacientes que requerían reconstrucción esofágica fueron egresados para facilitar la atención por parte de estructuras especializadas en el manejo de nutrición enteral y apoyo psicológico. La reconstrucción fue efectuada 3 a 6 meses después de la ingestión, en pacientes psicológicamente estables [23]. Por lo tanto, se realizó el seguimiento clínico alejado cada 6 meses durante los 2 primeros años y luego anualmente; se recomendó seguimiento psicológico de por vida [23].
Cirugía para las secuelas cáusticas
Los pacientes que experimentaron una cicatrización mucosa completa fueron enviados a sus hogares y vistos en forma ambulatoria cada 6 meses; por lo tanto, se les recomendó que buscaran consejo médico en caso de dificultades relacionadas con la ingesta de alimentos [20]. Los pacientes que desarrollaron estenosis esofágica fueron sometidos a reconstrucción esofágica si había fracasado o no eran aptos para la dilatación esofágica [16]. La cirugía fue el abordaje preferido para el tratamiento de las secuelas gástricas corrosivas.
Análisis estadístico
Los resultados son expresados como media y desvío estándar (DE), mediana y 1º y 3º cuartilo, o recuentos y porcentajes. Los resultados del estudio fueron definidos como sobrevida y resultado funcional. La sobrevida fue definida como el tiempo entre la exploración quirúrgica y la muerte. Los pacientes perdidos durante el seguimiento por más de 1 año fueron contactados hasta enero de 2009; cuando no pudieron ser alcanzados directamente, se contactó a los familiares o a sus médicos generalistas. Los pacientes con vida fueron censados a la fecha de la última información disponible (visita o llamada telefónica). Los costos de internación (incluidas las readmisiones durante todo el período de seguimiento) después de la cirugía de emergencia por lesiones cáusticas fueron estimados sumando las expensas quirúrgicas (uso de quirófano €1.470 [u$s2.096]/hora) y las expensas requeridas para la atención del paciente en la unidad digestiva (€1.500 [u$s2.139]/día) y en la unidad de atención (€400 [u$s570]/día).
La asociación marginal entre variables únicas y sobrevida, fue evaluada usando el modelo de Cox y comprobada con la prueba de Wald. La regresión restringida por interpolación segmentaria cúbica, no indicó desviación de la presunción lineal para las covariables continuas [24}. El riesgo proporcional fue controlado para todas las covariables [24]. Las variables asociadas con intervención a un nivel 0,15 fueron consideradas en un modelo múltiple de Cox. Un algoritmo para la selección paso a paso de variables fue efectuado luego, basado en un corte de valor de P de 0,05. Se brindaron tasas de riesgo con su intervalo de confianza (IC) de 95%. Las curvas de sobrevida fueron estimadas usando el método de Kaplan-Meier. La mediana del seguimiento alejado fue evaluada usando el método de Kaplan-Meier considerando como censado el óbito. Para comparar la mortalidad observada con la esperable, se empleó una tasa estandarizada de mortalidad (TEM) La TEM es la relación de la mortalidad observada en los pacientes y la mortalidad en el total de la población francesa con el sexo y año de nacimiento correspondientes [25,26]. Las tasas esperables de mortalidad fueron obtenidas del Institut National de la Statistique et des Etudes Economiques [27]. Los intervalos de confianza fueron calculados directamente de la distribución de Poisson [25].
El resultado funcional se consideró exitoso si los pacientes estaban exclusivamente con dieta oral y los tubos de traqueotomía y yeyunostomía habían sido removidos a 1 año después de la ingestión. La asociación marginal entre las variables únicas y el resultado funcional fue evaluada con una prueba rank-sum de WIlcoxon para las variables cuantitativas y con una prueba exacta de Fisher para las variables categóricas. Las variables asociadas con intervención a un nivel de 0,15 fueron consideradas en el modelo logístico múltiple. La regresión restrictiva por interpolación segmentaria cúbica no indicó desvío de la presunción lineal para las covariables continuas. La validez del modelo de regresión logística fue comprobada usando la prueba de bondad de ajuste de Le Cessie y Van Houwelingen [28]. Las diferencias entre los grupos fueron evaluadas con la prueba rank-sum de WIlcoxon para las variables cuantitativas y la prueba exacta de Fisher para las variables categóricas. Todas las pruebas fueron de 2 lados al nivel de significación de 0,05. Los análisis fueron realizados usando el paquete estadístico R (http://www.R-project.org).
Resultados
Cirugía de emergencia (Grupo I)
Pacientes
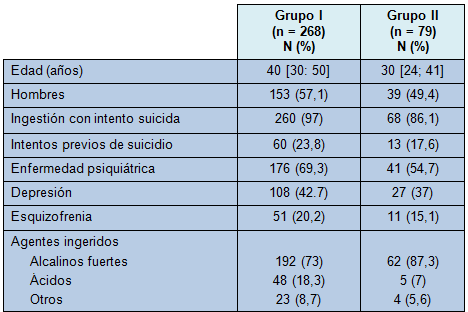
La exploración quirúrgica de emergencia fue realizada en 268 (26%) de los 1.024 pacientes evaluados por lesiones cáusticas a través del período de estudio. Hubo 153 pacientes masculinos (57%) y la edad media al momento de la ingestión del cáustico fue de 40 años (30; 50) (Tabla 1). La ingestión fue efectuada como intento de suicidio de 260 pacientes (97%) y 176 pacientes (70%) tenían antecedentes psiquiátricos de depresión (n = 108), esquizofrenia (n = 51) u otros (n = 17). Las sustancias causantes fueron soda cáustica-base alcalina fuerte (n = 192), ácidos fuertes (n = 48), otras (n = 23) y desconocida (n = 5). La cirugía fue realizada a una mediana de 8 horas (6; 14,75 horas) después de la admisión.
• TABLA 1: Características de los pacientes que fueron sometidos a cirugía de emergencia (Grupo I) y tratamiento quirúrgico para las secuelas tardías (Grupo II) después de la ingestión cáustica
La necrosis extensa del intestino delgado y del colon impidió la resección en 10 pacientes (4%). La esofagogastrectomía fue efectuada en 197 pacientes (74%) y fue extendida a otros órganos intraabdominales en 51 pacientes (19%): duodeno-páncreas (n = 18), intestino delgado (n = 23), bazo (n = 19) y colon (n = 9). La necrosis traqueobronquial fue tratada mediante la construcción de un parche pulmonar en 17 pacientes (6%). Veintisiete pacientes (10%) fueron sometidos a esofagectomía por arrancamiento con preservación gástrica, La gastrectomía total con reconstrucción en “Y de Roux” fue efectuada en 11 pacientes (4%) con necrosis gástrica y lesiones esofágicas de bajo grado. En 23 pacientes (9%) con lesiones gástricas endoscópicas de grado 3b y compromiso esofágico leve, la laparotomía falló en descubrir la necrosis de todo el espesor del estómago y no se efectuó una resección. La traqueotomía fue realizada en 92 pacientes (34%).
Resultado operatorio
Cuarenta y dos pacientes (16%) fallecieron en el período postoperatorio. La morbilidad operatoria fue registrada en 167 pacientes (62%). La complicación operatoria más frecuente fue la neumonía (n = 127). Cincuenta y un pacientes (19%) fueron sometidos a reoperación por complicaciones quirúrgicas y 178 (66%) requirieron manejo postoperatorio en la UCI. El examen anatomopatológico reveló necrosis de todo el espesor de la pared del estómago en todas las piezas de gastrectomía, pero falló en mostrar la necrosis transmural en 33 (15%) de las 224 piezas de esofagectomía.
Cirugía secundaria después del manejo quirúrgico de emergencia
Cinco de 23 pacientes sin necrosis transmural en la laparotomía, en quienes no se efectuó resección, requirieron cirugía por complicaciones tardías. Un paciente fue sometido a gastrectomía total y colectomía segmentaria, por estenosis gástricas difusas complicadas con fístula gastrocolónica, 3 meses después de la ingestión. Otro pacientes fue sometido a gastrectomía distal por estenosis gástrica, 4 meses después de la ingestión. Tres pacientes fueron sometidos a reconstrucción esofágica por estenosis esofágicas en las que fracasó la dilatación endoscópica.
Globalmente, la reconstrucción esofágica fue requerida en 200 pacientes que sobrevivieron a la operación de emergencia y fue eventualmente realizada en 185 pacientes. La reconstrucción fue contraindicada en 15 pacientes sobre bases psicológicas. La demora media en la reconstrucción fue de 5 meses (4; 7). La reconstrucción fue realizada con el colon derecho (n = 152), colon izquierdo (n = 29) y estómago (n = 4). La reconstrucción faríngea fue efectuada en 90 pacientes. Seis pacientes (3%) fallecieron después de la reconstrucción esofágica, 112 pacientes (62%) experimentaron complicaciones operatorias y 86 pacientes (47%) desarrollaron complicaciones tardías (Tabla 2)
Comentarios
Para ver los comentarios de sus colegas o para expresar su opinión debe ingresar con su cuenta de IntraMed.